白蛋白-胆红素评分对肝硬化食管胃静脉曲张出血患者预后的预测价值
李德钊,李 健,郭晓林
吉林大学第一医院 肝病科,长春 130000
肝硬化是由多种原因引起的一种慢性、进行性、弥漫性肝病,在致病因子反复或持续作用下,肝细胞弥漫性增生逐渐进展至以假小叶形成、肝内外血管增殖为特征的晚期病理阶段,代偿期无明显临床症状,失代偿期以门静脉高压和肝功能严重损伤为特征[1],食管胃静脉曲张出血是慢性肝病中可能出现的致命并发症之一,也是肝硬化患者死亡的主要原因[2]。已经建立了Child-Turcotte-Pugh(CTP)评分、终末期肝病模型(MELD)等来评估这些患者肝损伤的严重程度。最近,一个新的、简单的、客观的评分——白蛋白-胆红素评分(albumin-bilirubin score,ALBI)被用于评估肝硬化失代偿期患者的肝功能,该评分仅使用白蛋白和胆红素水平计算[3],易于操作。本研究旨在比较ALBI评分、CTP评分、MELD-Na评分对肝硬化食管胃静脉曲张出血患者预后的预测价值,以指导临床实践。
1 资料与方法
1.1 研究对象 选取2018年8月—2019年4月本院肝病科收治的肝硬化食管胃静脉曲张出血的患者,所有患者均经病史、临床表现、实验室检查、胃镜检查、影像学检查或病理组织学检查确诊,纳入标准:(1)诊断符合肝硬化诊断标准;(2)5 d内 (120 h) 有上消化道出血征象(如呕血、黑便、便潜血试验阳性等),通过胃镜检查证实为急性胃食管静脉曲张出血,并经内镜下曲张静脉套扎术(endoscopic variceal ligation,EVL)或硬化剂注射 (endoscopic injection sclerotherapy,EIS)治疗。排除标准:(1)病历资料不完整;(2)非急性期发生上消化道出血(非近5 d内发生的上消化道出血);(3)合并肝癌或其他恶性肿瘤,合并严重的心、 肺、 肾脏疾病,合并血液系统原发性疾病者;(4)从入院到随访日期截止,行经颈静脉肝内门体分流术、脾切除术、肝移植的患者;(5)年龄<18岁,>85岁的患者。
1.2 研究方法 采用回顾性分析的方法,收集患者性别、年龄、病因、病史、入院后首次的实验室检查资料,如TBil、Alb、AST、ALT、GGT、ALP、肌酐(Cr)、 血清钠(Na)、国际标准化比值(INR)、凝血酶原时间(PT)、WBC、红细胞计数(RBC)、血红蛋白(Hb)、红细胞分布宽度(RDW)、PLT。以患者首次入院确诊为肝硬化食管胃静脉曲张出血为随访起点,以死亡为终点事件。随访1年后根据患者的预后分为存活组和死亡组。相关公式的计算方法如下:ALBI 评分=-0.085×(Alb,g/L)+0.66×lg(TBil,μmol/L)。1级: ALBI评分≤-2. 6;2级:-2.6
1.3 伦理学审查 本研究经吉林大学第一医院伦理委员会批准,批号:(2020年)临申第(2020-558)号,所有入选者均知情同意。

2 结果
2.1 一般资料 共纳入155例肝硬化食管胃静脉曲张出血患者,男113例,女42例,平均(54.81±11.15)岁。其中乙型肝炎肝硬化81例,丙型肝炎肝硬化12例,酒精性肝硬化29例,原发性胆汁性肝硬化9例,病因不明肝硬化23例,非酒精性脂肪性肝病1例。随访1年内死亡57例,男44例,女13例,平均(55.95±12.07)岁;存活98例,男69例,女29例,平均(54.15±10.59)岁。生存组与死亡组患者在首次出血量、有无肝性脑病、腹水严重程度、TBil、Alb、AST、Na、INR、PT、WBC、RBC、RDW、Hb、ALBI评分、ALBI分级、MELD-Na评分、CTP评分、CTP分级方面差异均有统计学意义(P值均<0.05)(表1)。

表1 纳入研究的两组患者基线临床特征比较
2.2 ALBI评分与CTP评分及MELD-Na评分的关系 采用 Spearman相关分析评估两变量间的相关性,结果显示ALBI评分与CTP评分和MELD-Na评分均呈正相关(r值分别为0.753、0.668,P值均<0.001)(图1)。
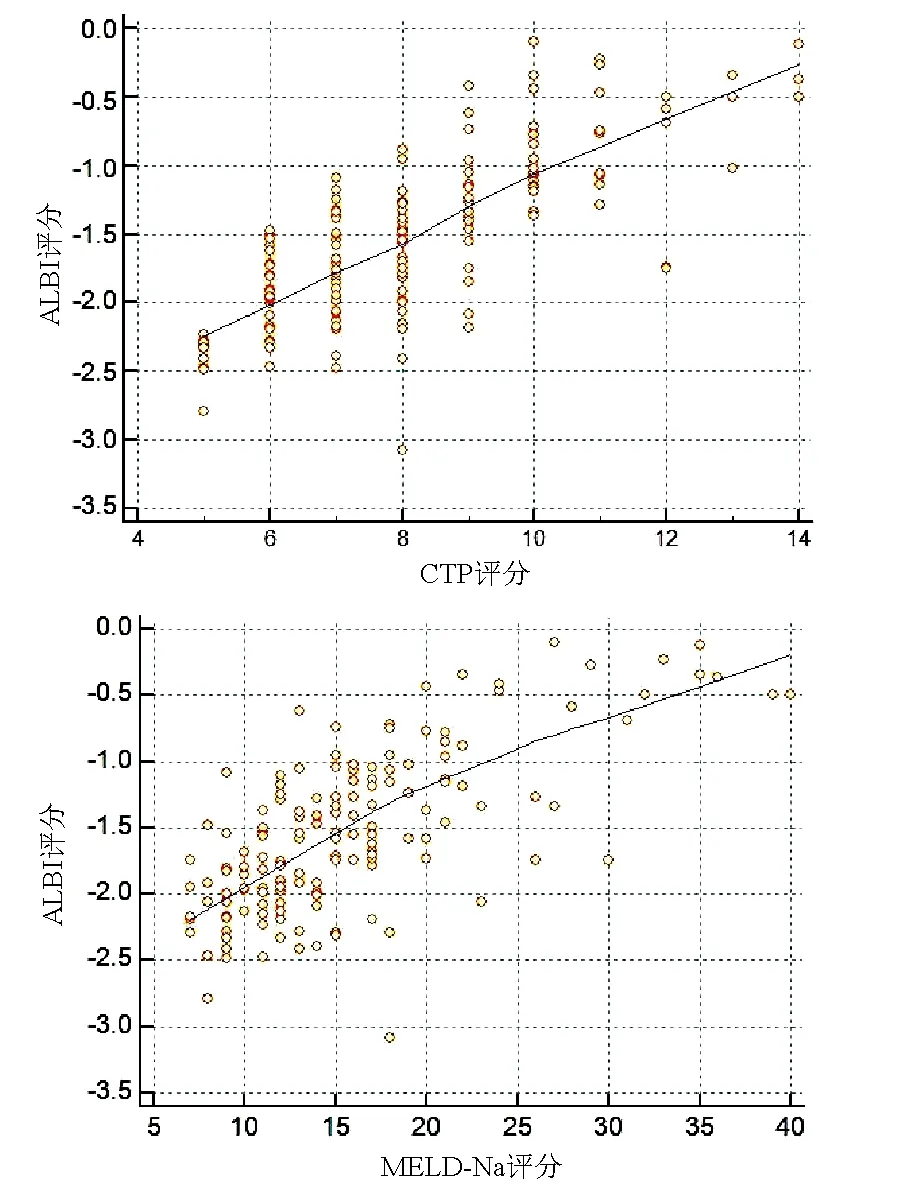
图1 ALBI评分与CTP评分及MELD-Na评分的相关性分析
2.3 肝硬化食管胃静脉曲张出血患者1年预后分析 由于ALBI评分与CTP评分、MELD-Na评分存在多重线性关系(共线性),为减少变量间的相互作用,构建了3种回归变量模型,其中回归模型1纳入多因素回归分析的变量为AST、WBC、RDW、RBC、Na、INR、Hb、ALBI评分,最终ALBI评分是患者预后的独立影响因素(P<0.001);纳入回归模型2的变量为AST、WBC、RDW、RBC、Hb、PT、MELD-Na评分,分析显示MELD-Na评分、RDW是患者预后的独立影响因素(P值分别为0.003、0.045);纳入回归模型3的变量是AST、WBC、RBC、RDW、Hb、Na、INR、CTP评分,多因素回归分析结果显示CTP评分是患者预后的独立影响因素(P=0.004)(表2)。
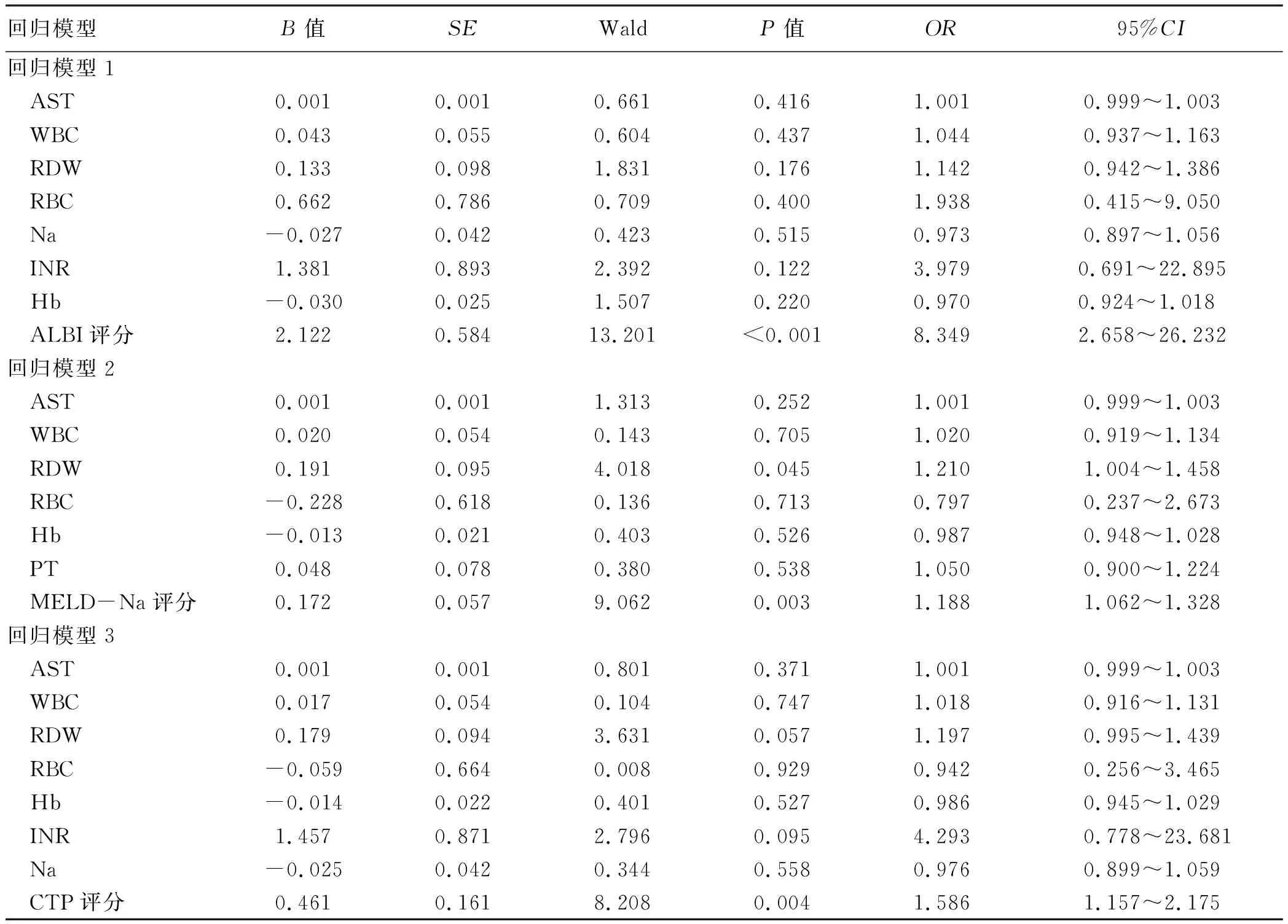
表2 多因素logistic回归分析肝硬化食管胃静脉曲张出血患者预后的影响因素
2.4 ALBI评分、MELD-Na评分及CTP评分预测患者1年预后价值比较 ROC曲线结果显示,ALBI评分、MELD-Na评分及CTP评分的AUC分别为0.818、0.789、0.807,其中ALBI评分的诊断效能最大,其次为CTP评分(表3,图2)。比较各评分之间判断患者1年病死率的AUC,3种评分辨别能力均无显著差异(P值均>0.05)。
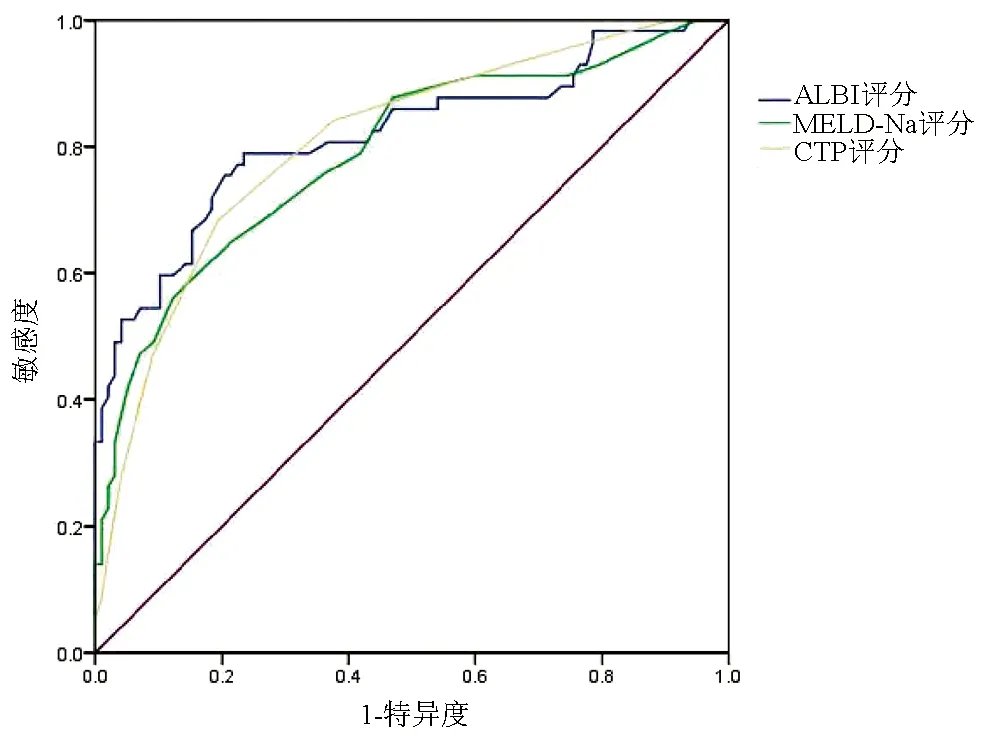
图2 ALBI评分、MELD-Na评分及CTP评分对肝硬化食管胃静脉曲张出血患者1年预后评估的ROC曲线

表3 ALBI评分、MELD-Na评分及CTP评分预测肝硬化食管胃静脉曲张出血患者1年内死亡的ROC曲线结果
3 讨论
肝硬化是一种高发病率和高病死率的疾病,并可能伴有多种形式的并发症,包括上消化道出血。上消化道出血的原因可分为静脉曲张出血(食管和胃底静脉曲张)和非静脉曲张出血(门静脉高压性胃病、消化性溃疡、糜烂性胃十二指肠炎、反流性食管炎、肿瘤等),其中食管胃底静脉曲张破裂出血最多,占60%~65%[6]。静脉曲张的存在会影响预后,在代偿性肝硬化和失代偿性肝硬化患者之间存在显著差异,其病死率分别为每年3.4%和≥20%[7]。因此,及时有效的判断此类患者的预后情况至关重要。
传统的肝功能评估主要基于肝硬化的CTP评分和MELD评分。CTP评分考虑了血清Alb和胆红素水平、PT以及腹水和肝性脑病的存在和严重程度。然而,它们有几个主要缺点。据报道,并非所有的CTP A级患者都有相似的预后[8]。一方面由于在判断腹水和肝性脑病时存在主观偏差,在准确反映肝功能方面存在一定的局限性[9]。 另一方面,不同病因或同一分级的肝硬化患者,其临床病情可能有较大差异。MELD-Na评分系统包括血清胆红素、Cr、INR、血清Na及肝脏病因5个指标。MELD评分是在一个统计模型的基础上发展起来的,该模型最初是用来预测接受经颈静脉肝内门体分流术患者的死亡率[10]。随后发现MELD评分可较准确地判定终末期肝病患者的预后,也用于优先选择肝移植患者[4],但是由于血清Cr测定受非肝病因素的影响,可能导致MELD评分对肝脏疾病严重程度的误判。并且在计算中使用了INR,由于特定的实验室方法,INR有很大的实验室间差异[11-12]。
近期关于ALBI评分与肝脏疾病的相关性研究不断被报道,ALBI评分最初被建立为评估肝细胞癌患者肝功能及疾病风险的模型[8,13],它只涉及两个客观参数(Alb和TBil),这两个参数很容易通过血液检查获得。Lei等[14]研究指出ALBI评分是评估乙型肝炎相关慢加急性肝衰竭患者肝损伤严重程度的良好指标。Chan等[15]一项回顾性研究探索ALBI评分在原发性胆汁性肝硬化患者中的预后意义,并与CTP评分、MELD评分进行了比较,结果ALBI评分是影响生存的独立预后因素,与其他预后评分相比,提供了更好或相似的预后表现。由此可知肝硬化患者血清Alb和TBil水平的变化可能意味
着肝功能不全和预后不良[3]。
本研究结果显示,在1年的随访期内生存组与死亡组在ALBI评分、ALBI分级之间存在显著差异(P<0.001),同时ALBI评分与CTP评分和MELD-Na评分均呈正相关,提示ALBI评分和分级反映了肝硬化食管胃静脉曲张出血患者肝损伤的严重程度,死亡患者肝功能受损更为严重。多因素logistic回归分析显示ALBI评分、CTP评分及MELD-Na评分是预测患者1年死亡的独立危险因素。绘制 ROC曲线分析ALBI评分与CTP评分和MELD-Na评分预测1年内患者死亡风险,结果显示ALBI、CTP评分和MELD评分的AUC分别为0.808、0.785和0.787,三者之间无显著差异(P值均>0.05), 这与Zou等[16]回顾性研究相一致。Xavier等[11]在比较肝硬化合并上消化道出血患者住院期间和30 d病死率时,3个评分(ALBI评分、CTP评分、MELD评分)中只有ALBI评分有统计学意义,AUC为0.80。在比较1年死亡率时,3个评分间没有显著差异。本研究发现CTP评分作为传统肝硬化严重程度评价方法,仍然可以作为有效评判肝硬化食管胃静脉曲张出血患者预后的工具。这与陆京京等[17]的报道相似,动态观察CTP评分有助于预测和评估肝硬化食管胃静脉曲张破裂出血患者的预后,且本研究发现MELD-Na评分系统与CTP评分相比并没有明显优势。
虽然ALBI评分的性能与CTP评分、MELD-Na评分相似,但它基于更简单的实验数据,并且完全客观,实际中更易于实施。它依赖较少的变量,可能更容易适用于大规模的国际研究。在前瞻性研究的基础上,未来有能结合肝病严重程度联合并发症的评分系统,可能有利于进一步提高该类患者早期死亡风险预测的准确性[18]。考虑到ALBI评分只需要两个简单的因子,并且在评估肝硬化食管胃静脉曲张出血的严重程度方面显示出优等性,因此它有望作为一个简单的评分系统广泛应用于临床。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突。
作者贡献声明:李德钊负责课题设计,资料分析,撰写论文;李德钊、李健参与收集数据,修改论文;郭晓林负责拟定写作思路,指导撰写文章并最后定稿。

