RGPCL 矫正白化病合并眼球震颤眼案例分享
李清波 井云
不久前,我院收治了一例眼皮肤白化病合并轻度眼球震颤患儿,对其应用硬性透气性角膜接触镜(Rigid Gas Permeable Contact Lens,RGPCL)矫治眼球震颤及屈光不正。现将病例进行分享,并同业界同仁就该案例进行讨论、交流。
1 基本情况
1.1 病患基本资料
男童,5周岁。自幼全身皮肤偏白,毛发棕黄,虹膜透明度较正常色泽淡,畏光。出生后曾于外院就诊,经眼科和皮肤科会诊后诊断为“先天性白化病”,查体后未见其他异常,嘱咐注意遮光,随访。家族史:父母表型正常,非近亲婚配,双方无白化病家族史。近期患儿家长发现其近距离用眼注意力不集中,固视能力差且看前方时出现歪头,遂来我院就诊,先前已配镜矫治,患儿日常不愿佩戴。
1.2 眼科检查
视力检查结果:OD:0.2;OS:0.2;双眼眼轴长度分别为23.08mm、22.91mm;双眼眼压:Tn;双眼轻度水平震颤(+),无中间带;面目皮肤色泽浅淡,眉毛、睫毛呈棕黄色,双眼结膜未见充血,角膜透明,前房中深,虹膜纹理清晰,色泽淡呈灰色样可透见后眼底红色反光,瞳孔圆,存在对光反射;晶体清,玻璃体透明,双眼眼底视盘边界欠清,视网膜平伏,动静脉走形正常。视网膜色素较正常浅淡,脉络膜血管均可见。双眼黄斑区发育欠佳,未见中心凹光反射,OCT提示双眼M区神经上皮层次厚度薄,RPE信号欠佳;PR-EP提示双眼P100潜伏期延迟,振幅降低。
1.3 诊断
a.眼皮肤白化病(OCA);
b.眼球震颤;
c.黄斑发育不全。
1.4 治疗
结合该患的临床情况,我院采取了以下治疗方案:
a.嘱患者注意遮光;
b.RGPCL屈光矫治;
c.嘱患者定期复查。
本例患儿验光结果见表(1)。鉴于患儿年龄较小,考虑到白化病者的屈光程度会随着年龄增加,视力存在逐渐损失的过程,散光度的增加尤甚,与父母沟通后,试验性地给予RGPCL矫治屈光,进行裂隙灯、角膜曲率、角膜内皮镜检查。片上验光取最大正镜的最好视力(MPMVA)后,根据配适评估结果,最终给予8.0/+2.00/9.5(OU)作为处方镜片。
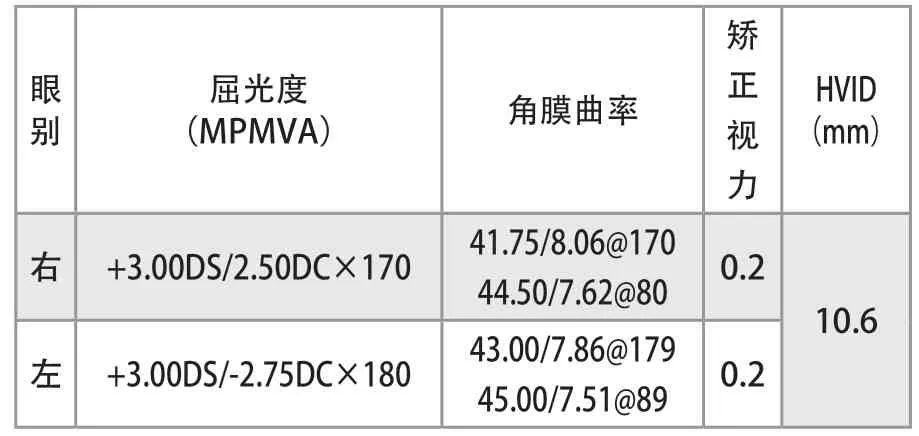
屈光检查资料(表1)
2 讨论
白化病(Albinism)是以控制酪氨酸酶的基因突变导致皮肤及附属器官黑色素合成障碍、转运受阻而产生的遗传性代谢性疾病,各型具有高度的基因异质性和等位基因异质性[1~4],常发生于近亲结婚的人群中且以家族性发病为首要影响因素,男性较女性多发。根据不同的涉及基因、遗传途径和有无全身系统的异常可受累不同的组织、器官,分为非综合征(nonsyndromic)性白化病和综合征(syneromic)性白化病两大类,至少包括18种基因亚型。
眼白化病(Ocular Albinism Type 1,OA1)和眼皮肤白化病(Oculocutaneous Albinism,OCA1~OCA6)隶属于非综合征性白化病。OA的遗传途径可分为X隐性遗传的眼白化病I型(OA1)和常染色体隐性遗传的眼白化病(Autosomal Recessive Ocular Albinism,AROA),其中,1型是最常见的类型,临床表现仅发生在眼部,新生儿发病率约为1/60000[5~6];OCA是一组单基因常染色体隐性遗传性疾病,患者除了拥有OA的症状,还伴有皮肤和毛发的色素减退或缺乏。酪氨酸酶基因(tyrosinase gene TYR)、p基因、酪氨酸酶相关蛋白-1基因(tyrosinase related protein-1gene)和膜相关转运蛋白基因(membrane associated transporter protein,MATP)的突变都可导致OCA的发生,新生儿发病率约为1/20000[7~8],其中,OCA1和OCA2占整体发病率的90%;综合征性白化病不仅具有OCA的表型特征,还存在其他系统的异常,如严重的免疫缺陷、出血倾向、肺纤维化、反复化脓性感染等,包括Chediak-Higash综合征(CHS1)、Hemansky-Pudlak综合征(HPS1~HPS8)、Griscelli综合征(GS1~GS3)、Usher综合征(USH1~USH3)。
白化病者因其视网膜色素上皮(Retinal Pigment Epithelium,RPE)和虹膜色素上皮(Iris Pigment Epithelium,IPE)色素的减退不仅造成眼内光照过度引起散射发生畏光、流泪、注视困难等症状,在儿童视觉发育阶段,严重的眩光还会影响视网膜光学成像质量以及像的对比度,导致视力发育受阻,形成弱视[9]。同时,视网膜色素上皮作为神经视网膜发育的调节因子,黑色素的减退、视网膜神经节细胞多样性的改变会导致黄斑发育不良、黄斑形态和厚度的异常从而进一步引起视神经通路的传导受到扰乱。继而,许多颞侧的视神经细胞轴突随着年龄增长逐渐向对侧外侧膝状体核及视皮质过渡形成异常交叉;眼球震颤、立体视障碍和视敏度下降、视功能障碍均与此密切相关[10~13]。
眼球震颤使眼睛不能形成良好注视导致视觉神经冲动的减少、传导减缓。白化病者眼球震颤常在出生后的两三个月内出现,但如何从分子水平进一步揭示其具体发病机制尚需深入研究。比较肯定的是,眼球震颤、屈光不正等方面的因素会加重其视力低常的程度。通过RGPCL的配戴后形成的泪液透镜与角膜组成新的光学系统有效矫正散光、近视的同时,还会使震颤眼震幅、频率降低;集合增加、改善双眼集合阻滞。对本例患者而言,良好的配适使屈光不正合并眼球震颤的症状随着眼位的移动不存在常规框架矫正出现的棱镜效应及视网膜成像质量低且视野受限的光学缺陷问题。
复习文献,目前对于白化病者屈光状态的分布特点为远视或者近视的倾向尚无统一观点[14~15];而大部分病患的视力情况接近低视力或法定盲的标准(表2),这与虹膜着色的程度、黄斑中心凹发育不全存在关联性[16~17]。其中,弱视的产生和光损伤性视力损失对视力低常的形成具有较大贡献。因而,对本例患者采用RGPCL进行屈光及眼球震颤的矫治不是最终目的。白化病者眼内眩光问题引起的畏光症状不得不通过“眯眼”来降低不适、改善视觉感受,同时,持续的眼睑压力对角膜形态的改变会造成高度散光的产生,对学龄期儿童眼的屈光破坏尤甚。因此,考虑到RGPCL是质地较硬的材料特性,“眯眼”造成的眼睑压力大部分作用于镜片表面而非直接对角膜造成挤压,避免日后程度较深的散光出现。另有研究表明,RGPCL存在对控制屈光不正发生进展的效果。
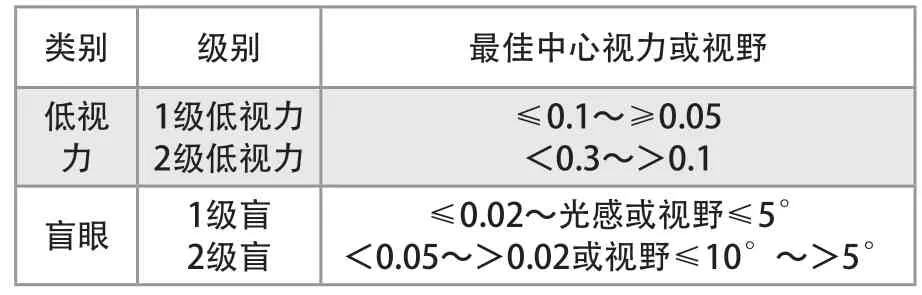
低视力与盲眼的诊断标准(表2)
临床中,对RGPCL在矫治屈光不正、震颤眼视力康复的作用效果均有报道,但鲜有与本案例相似的报道。白化病患儿视力的破坏由眼部器质性病变导致视力发育受阻,形成弱视,无法用常规的弱视综合干预方法,如光栅、后像、精细目力等手段用以唤醒视中枢细胞,以避免二次光损伤使视力情况有进一步加重的趋势。RGPCL对该类患者的使用存在以下局限性:a.对程度较浅但有临床意义的眼球震颤眼定位良好,不适用存在中间带、代偿头位患者;b.患者及家属的依从性;c.佩戴后其屈光发育或正视化进程程度、双眼视功能的建立尚未见文献报道。因此,在白化病人群中符合RGPCL的配适条件尤其是年龄段较小的儿童,可以试验性地给予矫治并随访,这对现有视觉的稳固作用、可能对视觉功能的改善具有重要的临床意义。
白化病者的视力无论发育到何种程度,其视网膜都将持续受到光损伤而面临着视力不断损失的风险,且该病难以得到有效矫治,是目前临床治疗面临的难点。由于目前白化病尚无根治办法,基因检测虽然是诊断该疾病的金标准,但不同亚型白化病的表型存在一定的交叉,如临床表现不典型或程度较轻仅发病于眼部的患者很难对其基因亚型作出初步的分型来确定基因突变图谱用以确诊,所以临床的可行性具有一定的局限;而胎儿头皮或皮肤毛囊活检电镜检查具有有创性,都存在一定比例的漏诊。所以,开展婚育检查、遗传咨询以及产前基因检测是目前避免该疾病产生的最好的应对策略。因此,建立白化病者尽早矫治的意识、尽快开展光损伤防护是避免视力不断损失的关键,并且需要对白化病者进行长期随访以监测视觉系统功能的动态变化显得格外重要。❏
——白化病儿童肖像作品

