过伸体位下椎体后凸成形术治疗Kummell病的临床疗效分析
刘建泉,史宗新,陈萌萌,程 涛,于远洋,姜海军
(北京首都医科大学良乡教学医院骨科,北京 102401)
随着人口老龄化的发展,骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fractures,OVCF)的发生率逐年增加,目前已经成为严重的健康问题。其中,Kummell病是骨质疏松性椎体压缩骨折的延迟并发症,主要的症状是慢性腰背部疼痛及活动受限,合并影像学上的“裂隙征”。经皮椎体后凸成形术(PKP)是OVCF的一线治疗,可立即缓解疼痛并快速恢复失去的活动能力。但是,一些研究报告说,PKP后,椎体骨折的发生率很高,尤其是邻近的椎体骨折(AVF)[1-2]。因此,本研究旨在评估采用过伸体位下过伸体位下PKP治疗Kummell病的临床疗效及其并发症情况。
1 资料与方法
1.1一般资料:选取2013年1月~2017年1月在我院采用PKP治疗Kummell病患者38例,其中男17例,女21例;年龄56~92岁,平均(72.41±14.1)岁;38例患者均伴有腰背痛症状(胸椎骨折者可伴有肋间部疼痛),在变换体位时疼痛加剧,病变椎体压痛和叩击痛,卧床休息后症状没有得到缓解。38例患者MRI检查均提示椎体内有液体或气体局限性充填,2例行CT检查提示椎体内存在真空性裂隙,无1例合并椎体后壁爆裂。所有患者术前均无脊髓和神经根压迫症状。腰背部疼痛2个月~1.5年,平均(4.5±3.2)个月。其中38例均为单节段病变;累及T74例,T85例,T91例,T107例,T113 例,T129例,L18例,L21例。19例有平地摔伤史,4例有车祸外伤史,1例高处跌落史,14例无明显外伤史,本次研究经过本院医学伦理委员会同意。
1.2手术方法:患者过伸体位俯卧于脊柱床,采用局部浸润强化麻醉,C型臂透视定位并标记伤椎,消毒铺巾,以伤椎双侧椎弓根为中心,旁开1~2.5 cm处为穿刺点,切1个长约 0.5 cm切口,将穿刺套管针依次穿过皮肤、皮下组织、深筋膜、椎旁肌直至骨质。C型臂透视伤椎标准正侧位像,分步穿刺到达椎体后缘前方2~3 mm 处,如果到穿刺阻力增大或穿刺困难的硬化骨质,在C型臂透视确认穿刺针在伤椎椎弓根或椎体内的情况下,可以辅以锤子缓慢锤击;裂隙内如果有液体,则用注射器抽吸;依次放置导针、工作套管建立手术通道,使用扩髓钻缓慢钻入,达到椎体裂隙内;置入扩张球囊,依次行双侧球囊扩张,椎体复位满意后退出球囊,待骨水泥处于拉丝期后期或团状期早期,采用分次灌注技术缓慢推注适量骨水泥,封堵椎体边缘破裂口。C型臂透视骨水泥在伤椎椎体渗透情况;待骨水泥凝固后,退出工作套管。
1.3观察指标:记录术中情况:手术时间、出血量、骨水泥注射量。观察并记录术中及术后6个月并发症情况:①骨水泥渗漏;②椎体继发骨折。
1.4疗效评价:于术前、术后2 d和术后6个月观察并记录以下指标:①受累椎体前缘及中央高度,评估椎体塌陷程度;②在侧位 X线上测量受累节段矢状面Cobb角(患椎上位椎体的上终板垂线与下位椎体的下终板垂线的交角);③采用疼痛视觉模拟评分(VAS评分)及Oswestry 功能障碍指数(ODI指数)评估手术效果。

2 结果
2.1手术及随访情况:38例患者均顺利完成手术,手术时间为20~45 min,平均(25.4±4.5) min;出血量为30~70 ml,平均为(47.5±6.3)ml;注入骨水泥量3~7 ml,平均为(3.4±2.5)ml。患者均术后第2、3天佩戴腰围下地活动。38例患者均完成6个月随访。
2.2手术前后各观察指标比较:术后2 d,术后6个月椎体前缘高度及中央高度均明显高于术前,差异有统计学意义(P<0.01);术后2 d,术后6个月椎体Cobb角均明显低于术前,差异有统计学意义(P<0.01)。术后2 d,术后6个月VAS评分及ODI评分均明显低于术前,差异有统计学意义(P<0.01);见表1~2。

表1 手术前后不同时间影像学指标比较

表2 手术前后ODI指数、VAS评分比较
2.3术后并发症情况:13例患者术中出现骨水泥渗漏,均未引起明显症状;2例患者6个月内再次出现再发椎体骨折,其中1例为邻近椎体骨折。典型影像学资料见图1~2。
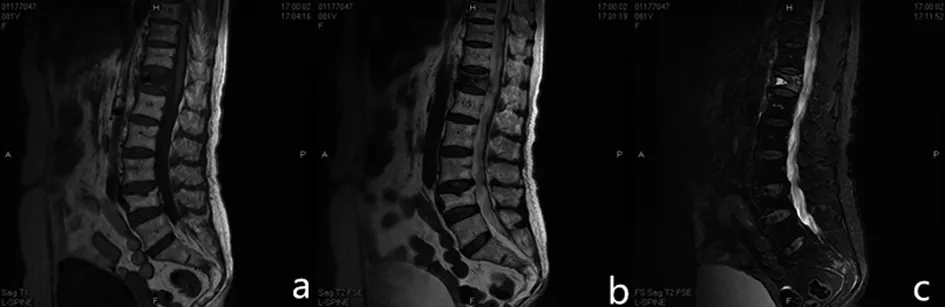
图1 81岁女性 胸12陈旧性压缩性骨折Kummell病术前核磁(a为T1像,b为T2像,c为压脂像)
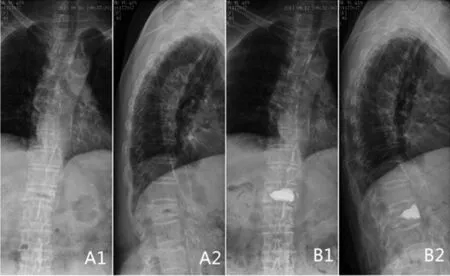
图2 81岁女性 胸12陈旧性压缩性骨折Kummell病术前术后影像(A术前正侧位,B术后正侧位)
3 讨论
Kummell病是骨质疏松性椎体压缩骨折的延迟并发症,1895年由kummell医生首次提出,当时的诊断主要是基于临床症状的描述,病程经历3个阶段:①初期的外伤史;②一段时间症状缓解,可以投入工作;③再次腰背部的剧烈疼痛。Kummell病可以导致严重的腰背部疼痛、椎管狭窄及脊髓神经症状,严重影响患者的生存质量,甚至导致较高的致残率及死亡率。随着医学的发展及影像学的进步,目前对于Kummell病的认识更为深刻。椎体骨坏死吸收形成的“椎体裂隙征”是诊断Kummell病的影像学特征[3]。椎体内骨折的微动是Kummell病最主要的疼痛原因[4]。目前最主要的治疗方法为PKP,能够有效缓解疼痛,稳定椎体,达到早期功能锻炼的目的。
本研究结果发现,过伸体位能够较好地进行骨折复位。术前通过手术床腰桥调整,脊柱呈过伸状态,利用前纵韧带的牵张作用,使前柱一定程度撑开复位;术中结合球囊的撑开作用,能够在一定程度上恢复椎体高度,矫正后凸畸形。术后6个月的随访结果VAS评分及ODI指数较术前明显降低,椎体前柱高度较术前明显恢复,后凸角度减小,这与大多数研究结果相似[5-6]。Huang等研究随访了18例PKP治疗患者,发现Cobb角从手术前的(32.60±3.82)度改善到手术后的(7.60±1.68)度,VAS和ODI评分分别从(8.7±0.96)分和(88.6±3.76)%分别改善到(2.6±0.32)分和(28.6±2.67)%[7]。然而有研究显示,存在一部分患者术后症状并无明显改善,目前认为是与椎体的裂隙填充不充分,未得到充分支撑所致。段显亮等研究认为,结合过伸复位方法的PKP对治疗OVCF效果良好,疼痛缓解及功能恢复满意,但在手术过程中骨水泥渗漏问题仍应尽量避免[5]。Kim等研究结果显示,PKP对于Kummell病的临床疗效不如单纯的OVCF,并且认为大于5°的后凸畸形矫正会降低脊椎节段的稳定性,造成椎旁软组织及韧带损伤[1]。Lin等报道,Cobb角的矫正每增加10°,术后邻近椎体再骨折的风险增加9%[8]。本研究中再发椎体骨折为2例,其中1例为邻近椎体再骨折,较单纯OVCF未见明显增加。既往的研究结果显示,Kummell病的骨水泥的渗漏率约为25%[9]。本研究显示,骨水泥的渗漏率为17.1%,考虑这可能与过伸体位降低椎体内压力相关。本研究不足之处在于纳入样本量偏少,随访时间相对较短,仍需后续纳入更多的患者,进行更长时间的随访观察。
综上所述,PKP对于无神经症状的Kummell病是一种有效的治疗办法,能够明显缓解疼痛,稳定椎体,部分恢复椎体的高度及矫正畸形,并且不增加骨水泥渗漏及邻近椎体再骨折风险。

