不同方式治疗儿童糖尿病并酮症酸中毒的临床研究
杨晨曦,汪治华
(1.西安医学院,陕西 西安 710000;2.西安市儿童医院,陕西 西安 710000)
0 引言
糖尿病酮症酸中毒(Diabetic ketoacidosis,DKA)是糖尿病中最常见的并发症,也是儿科的急危重症之一。DKA的发生主要是由于体内胰岛素缺乏,其反调节激素如儿茶酚胺、胰高血糖素、生长激素等分泌增多所引起的代谢紊乱综合征。主要特点为高血糖、高酮血症及代谢性酸中毒[1]。近年来随着人们对儿童糖尿病的认识不断提高,糖尿病的治疗及护理不断改善,DKA的死亡率已较前有所减低,但仍然是15岁以下的1型糖尿病(Type 1 diabetes mellitus,T1DM)患儿的主要死亡原因[2]。
治疗DKA的关键主要是补液及持续注射小剂量胰岛素[3],可以有效抑制糖原分解及糖异生,抑制脂肪分解,从而降低血糖,减少酮体生成,纠正酸中毒[4]。常规的方法是小剂量胰岛素经静脉持续给药,然而许多医疗机构中DKA患者常需要被送往重症监护病房或专门的糖尿病护理病房接受静脉注射胰岛素治疗,增加了治疗成本[5,6];治疗过程中也会出现低血糖的并发症,严重者还会并发脑水肿。近年来,随着胰岛素制造技术的不断发展,胰岛素给药方式也在不断改进,胰岛素泵持续皮下输注成为控制血糖的新型方式。对此,本文对传统持续静脉注射胰岛素与胰岛素泵皮下注射在治疗DKA中的疗效与安全性进行比较,具体如下。
1 资料与方法
1.1 一般资料
选取于2016年7月至2019年12月期间于西安市儿童医院内分泌遗传代谢科住院治疗的儿童糖尿病并酮症酸中毒患儿共130例,随机分为胰岛素泵持续皮下注射组(CSII组,共65人)和胰岛素静脉滴注组(CVII组,共65人)。其中CSII组男30人(46.2%),女35人(53.8%);年龄(7.85±3.52)岁;糖尿病病程(0.67±1.39)年。CVII组男27人(41.5%),女38人(58.5%);年龄(7.06±4.47)岁;糖尿病病程(1.12±2.11)年。两组患者的一般资料均无统计学差异(P>0.05),可进行比较。
纳入与排除标准:(1)所有对象均符合糖尿病的诊断标准;(2)所有对象均符合酮症酸中毒的诊断标准[3]:随机血糖>11.1mmol/L;血pH<7.3或HC03-<15mmol/L;血酮体或尿酮体阳性。排除因其他因素引起的酮症酸中毒的患者。所有病例均由监护人签署知情同意书。
1.2 治疗方法
两组患儿均接受补液、纠正电解指紊乱、抗感染等治疗,于补液1小时后开始应用小剂量胰岛素,起始剂量均按0.05-0.1 IU·kg-1·h-1计算,当血糖下降至13.9mmol/L时,加用5%葡萄糖+胰岛素静滴(按每2~4g 5%葡萄糖加1U胰岛素计算),使血糖水平维持在8~12mmol/L,直至酮症酸中毒纠正(连续2次尿酮阴性,血pH>7.3,血糖下降至12mmol/L以下)。
1.3 观察指标
监测并比较两组患儿在纠正酮症酸中毒期间平均每日胰岛素用量、胰岛素总使用量、血糖达标时间、尿酮阴转时间、血气分析指标恢复至正常时间(包括pH、HCO3-、BE值)、低血糖发生人数(发生率),以及治疗前后的AG和CO2-CP的变化情况。
1.4 统计学方法
采用SPSS 20.0统计软件进行数据处理分析。满足正态分布的计量资料用均值±标准差(±s)表示;计数资料用率(%)表示。计量资料组间比较采用t检验;计数资料比较采用χ2检验。α值取0.05,P<0. 05为差异有统计学意义。
2 结论
2.1 两组胰岛素用量、血糖达标时间、尿酮阴转时间、血气恢复时间比较
CSII组平均每日胰岛素用量为(1.83±0.38) IU·kg-1·d-1,低于CVII组的(1.87±0.34)IU·kg-1·h-1,但差异无统计学意义(P>0.05)。CSII组胰岛素总用量为(36.24±17.86)IU,低于CVII组(49.71±16.91)IU,差异有统计学意义(P<0.05)。CSII组的血糖达标时间、尿酮转阴时间及血气恢复时间分别为(8.43±4.85)h和(19.38±3.15)h,均低于CVII组的(12.68±4.82)h和(25.75±4.49)h,差异具有统计学意义(P<0.01)。CSII组的pH恢复时间为(18.82±8.59)h,低于CVII组的(23.03±9.90)h,差异具有统计学意义(P<0.05),见表1。
表1 两组胰岛素用量、血糖达标时间、尿酮阴转时间、血气恢复时间比较(±s)

表1 两组胰岛素用量、血糖达标时间、尿酮阴转时间、血气恢复时间比较(±s)
变量 CSII组(n=65) CVII组(n=65) t P日均胰岛素用量(IU·kg-1·h-1) 1.83±0.38 1.87±0.34 -0.6630.509胰岛素总用量(IU)36.24±17.86 49.71±16.91 -2.16 <0.05血糖达标时间(h) 8.43±4.85 12.68±4.82 -3.40 <0.01尿酮转阴时间(h) 19.38±3.15 25.75±4.49 -3.79 <0.01血气恢复时间(h) 18.82±8.59 23.03±9.90 -2.58 <0.05
2.2 两组发生低血糖情况比较
从低血糖发生率来看,CSII组低血糖发生率为3.1%(2/65人),低于CVII组的12.3%(8/65人),差异具有统计学意义(P<0.05),见表2。
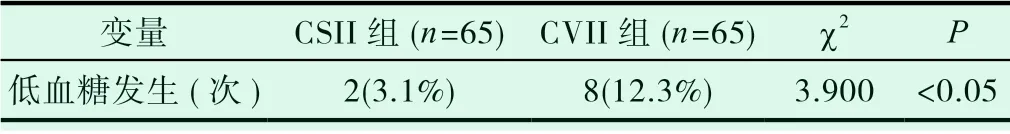
表2 两组发生低血糖情况比较[n(%)]
2.3 两组治疗前后相关指标变化比较
两组治疗前基线水平的AG和CO2-CP差异均无统计学意义(t值分别为0.88,0.88;P>0.05)。治疗稳定后,两组AG均低于基线时水平,差异具有统计学意义(CSII组t值为8.48,CVII组t值为8.27;均P<0.01);两组CO2-CP均高于基线时的水平,差异具有统计学意义(CSII组t值为-16.36,CVII组t值为-16.88;均P<0.01)。比较两组治疗后的结果,可见治疗后CSII组的AG低于CVII组,而CO2-CP高于CVII组,但差异无统计学意义(P>0.05),见表3。
表3 两组治疗前后相关指标变化比较(±s)
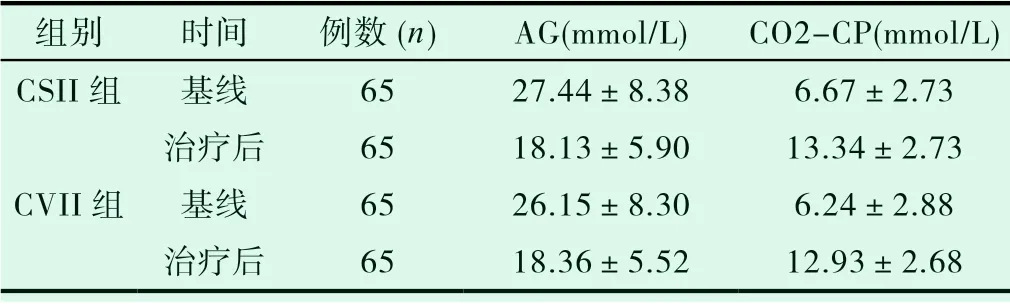
表3 两组治疗前后相关指标变化比较(±s)
组别 时间 例数(n) AG(mmol/L) CO2-CP(mmol/L)CSII组 基线 65 27.44±8.38 6.67±2.73治疗后 65 18.13±5.90 13.34±2.73 CVII组 基线 65 26.15±8.30 6.24±2.88治疗后 65 18.36±5.52 12.93±2.68
3 讨论
随着社会经济的不断发展,人们生活及饮食习惯的改变也导致了我国疾病谱的改变。近年来,我国糖尿病的发病人数较前呈逐年上升的趋势,严重影响了患者的身体健康和生命安全,同时也给社会带来了巨大的经济负担。DKA在临床中是糖尿病最常见的并发症,T1DM的患儿尤其显著,部分患儿常以DKA为糖尿病的首发表现,其临床治疗方法主要是小剂量的胰岛素持续输注[7]。传统的治疗方式是通过持续静脉输注胰岛素,此方法经多年的临床证实效果显著,但常需要对胰岛素的输注速度特别关注,以免因滴注过快出现低血糖等不良反应出现[8],严重者还会并发脑水肿。近年来,胰岛素泵成为控制血糖的新型方式。胰岛素泵[9]是一种采用人工智能控制胰岛素输注的装置,通过持续皮下注射的方式模拟正常生理状态下胰岛素的分泌模式,包括以脉冲形式持续小剂量分泌的基础胰岛素,以及进餐后刺激引起的大剂量胰岛素分泌,从而达到控制血糖的目的,将血糖控制在理想范围内。
传统的DKA治疗均是通过持续静脉输注胰岛素的方式,同时[3]当对于没有条件进行静脉输液时,也可以通过每1-2小时皮下注射速效或短效胰岛素的方式纠正酮症酸中毒,这就为胰岛素泵治疗DKA提供了理论基础,胰岛素泵持续微量释放胰岛素是否可以达到同样治疗DKA的效果,这也就体现了本研究的意义。然而,也有文献指出[9],胰岛素泵对于DKA的患者并不适合,这主要是因为在脱水的病理生理情况下[10],DKA的患者同时存在皮下组织缺水,这就可能影响到皮下注射胰岛素的吸收,所以在外周循环血量不足的情况下不建议胰岛素泵皮下注射。
本研究表明,在纠正酮症酸中毒的过程中,应用不同的治疗手段,CSII组的胰岛素总用量小于CVII组,其血糖达标时间、尿酮阴转时间及血气分析恢复正常时间均低于CVII组,发生低血糖人数(发生率)同样也低于CVII组,以上差异均有统计学意义(P<0.05)。同时,CSII组的平均每日胰岛素用量低于CVII组;经比较治疗前后,AG较基线水平明显下降,CO2-CP较基线水平明显升高,且CSII组AG下降水平高于CVII组,CSII组CO2-CP升高水平高于CVII组。
综上所述,与常规持续静脉输注胰岛素治疗DKA的方法相比,胰岛素泵持续皮下注射胰岛素的方法在治疗儿童糖尿病并酮症酸中毒中疗效肯定,能有效控制患者的血糖,改善各项临床指标,且安全性更高,能有效减少低血糖等不良事件的发生,值得临床推广使用。

