慢性肾衰竭血液透析患者合并医院感染危险因素分析及其对预后的影响
陈奕蒙,姜维,刘胜阳
(辽宁省辽阳市中心医院,a 肾内科,b 透析室,辽阳 111000)
当肾功能不可逆转地下降时,肾脏替代疗法是患者唯一可以依赖的手段。随着慢性肾衰竭(CRF)的发展,最终将发展为终末期肾病,这也是对人类威胁最大的疾病之一[1-2]。与恶性肿瘤等疾病不同的是,CRF患者可以通过肾脏移植、血液透析等医疗手段有效延长生命[3]。据统计,我国肾源缺口巨大,加上移植成本高,绝大多数患者只能依靠血液透析生存,部分免疫力低下的患者在透析治疗过程中会增加医院感染的概率,影响其预后[4-5]。本文回顾性分析了CRF血液透析患者的病例资料,探究导致患者发生医院感染的危险因素及其对预后的影响。
1 资料与方法
1.1 一般资料 回顾性分析2019年1月至2020年1月我院收治的80例CRF血液透析患者病历资料,其中男45例,女35例;年龄范围51~75岁,年龄(57.2±4.8)岁;透析龄范围:1~10年,透析龄(4.2±0.5)年;透析治疗前,合并高血压56例、合并糖尿病11例、合并心脑血管疾病9例。该80例患者,将根据是否发生医院感染再分为两组,进行后述的各项研究。
1.2 纳入与排除标准 纳入标准:(1)符合改善肾脏病全球预后组织(KDIGO)中慢性肾衰竭的诊断标准[6];(2)在我院长期进行维持性血透治疗;(3)透析前无感染迹象。排除标准:(1)严重心、肝、肾功能障碍;(2)合并恶性肿瘤;(3)合并严重四肢、胸腹损伤;(4)合并肾功能急性衰竭;(5)合并血液、内分泌、免疫系统疾病者;(6)行肾移植手术;(7)病例资料不完全者。
1.3 调查内容与方法 一般资料收集: 收集80例CRF血液透析患者临床资料,包括年龄、身高、体质量、体质指数(BMI)、原发病史、透析时间和频率、心脑血管状况、置管情况以及生存情况。
实验室检查: 采集入组患者的静脉血5 mL,使用LWC-360型全自动生化分析仪及其配套试剂盒(天津冠嘉医疗设备有限公司)测定三酰甘油、C反应蛋白、血红蛋白、胱抑素、血肌酐、尿酸盐、血钙、血磷水平。
随访观察: 通过电话、门诊的形式,对参试患者进行6个月的随访观察,末次随访时间为2020年7月,随访率为100%,记录患者6个月内的生存情况。
1.4 感染诊断标准及分组 感染诊断标准:符合《医院感染诊断标准(试行)》中的诊断标准[7],同时合并2个以上临床感染症状:①发热≥38 ℃;②白细胞计数≥9.5×109或≤4×109;③伴随咳嗽、浓痰,或者胃肠不适;④肺部X线检查,出现实变体征。经痰培养、外周血培养、粪便培养等确诊感染细菌种类。
感染分组:80例患者中,发生以上诊断标准中2项或更多项感染症状的有31例,发生以上诊断标准中1项或0项的有49例,分别定义为本研究的感染组和非感染组。
1.5 统计学处理 使用SPSS 23.0进行研究资料分析。观测资料主要为计数资料,以例数及率描述。两组间比较为χ2检验或校正χ2检验(统计量为χ2)。此外,影响因素的综合分析为多因素非条件logistic回归,采用逐步后退法进行变量的选择和剔除。生存等时间队列资料建立Kaplan-Meier乘积限生存曲线模型,组间生存率比较为Logrank检验。P<0.05为差异有统计学意义。
2 结果
2.1 影响CRF血液透析患者感染的单因素分析 年龄、合并糖尿病、合并心力衰竭、血红蛋白、C反应蛋白、中心静脉置管、使用抗菌药物、住院时间是影响CRF血液透析患者感染的因素(P<0.05),性别、使用激素、住院时间、透析龄、血肌酐、尿酸盐、胱抑素、三酰甘油、血钙、血磷对CRF血液透析患者感染的影响较小(P>0.05)。见表1。

表1 影响CRF血液透析患者感染的危险因素分析
2.2 影响CRF血液透析患者感染的多因素logisitic回归分析 回归设计: 建立非条件logistic回归模型,以是否存在感染作为因变量,赋值1=感染,0=非感染。以上述单因素分析中有统计学意义项(年龄、合并糖尿病、血红蛋白、C反应蛋白、合并心力衰竭、中心静脉置管、使用抗菌药物、住院时间)作为自变量初选集。
回归策略:考虑到样本量尤其是阳性样本量较少,经同临床和统计专家会商,对影响作用已知临床共识的年龄、使用抗菌药物等二指标不予考虑,免纳入回归。再将C反应蛋白指标事先剔除(因公认其和感染状态为果因关联关系,非影响因素)。如此纳入了合并糖尿病、血红蛋白水平、合并心力衰竭、中心静脉置管情况及住院时间等5个指标。各变量赋值见表2。回归过程采用逐步后退法,以进行自变量的选择和剔除,设定α剔除=0.10,α=0.05。

表2 自变量的选择及logistic回归哑变量赋值
回归结果: 分析发现:合并糖尿病、中心静脉置管、血红蛋白<70 g/L、住院时间≥30 d是影响CRF血液透析患者感染的独立危险因素(P<0.05,OR>1)。见表3。
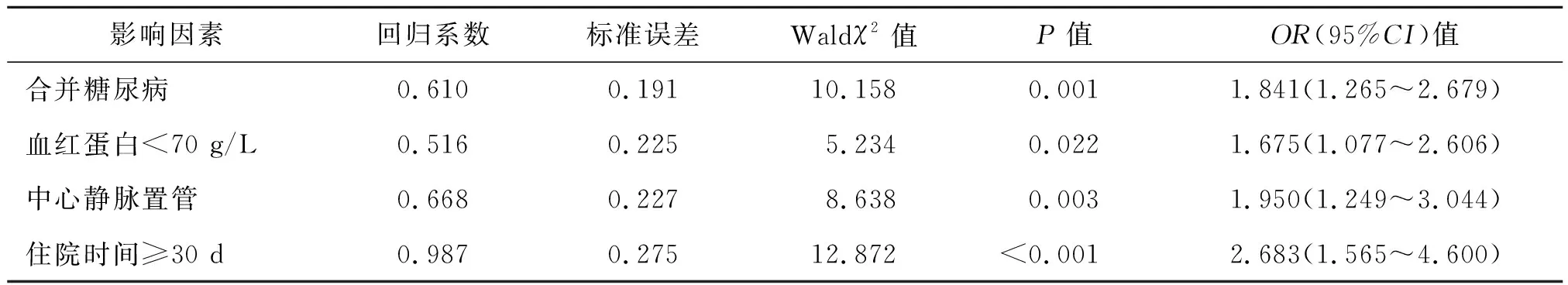
表3 影响CRF血液透析患者感染的多因素logisitic回归分析
2.3 合并感染对CRF血液透析患者预后的影响 对两组患者进行6个月的随访,发现感染组患者生存率为74.19%(23/31)低于非感染组6个月生存率91.84%(45/49),两组生存资料建立Kaplan-Meier生存曲线如图1。经Logrank检验,差异有统计学意义(Logrankχ2=4.464,P=0.035)。

图1 感染组和非感染组Kaplan-Meier生存率曲线比较
3 讨论
血液透析是目前应用最广泛的肾替代治疗手段,而感染是CRF血液透析患者最容易发生的并发症之一,有研究称感染是导致患者死亡的主要原因之一[8]。感染主要是指病原菌侵入机体呼吸道、肠道等而引发的炎症,其中以肺部感染最为常见,考虑是肾衰竭患者体内毒素聚集导致肺泡毛细血管水压增加,通透性升高,易引起肺水肿,因而降低了肺部对病原菌的抵抗力;除此之外肾性贫血也会导致肺泡供血不足,无法及时排除痰液[8-10]。
张文玉等[11]的研究指出,长期接受腹膜透析的患者相关炎症的发生率高于20%,而血红蛋白、血白蛋白、年龄均是引起感染的危险因素,严重影响患者预后。又有研究称不同的肾替代治疗引发的感染不相同[12]。所以,分析长期接受血液透析治疗的肾衰竭患者合并医院感染的危险因素,对预防和控制病情,降低死亡率都有非常重要的意义。
吴家斌等[13]研究血液透析患者发生导管相关性感染的相关性,发现患者的BMI指数与感染情况密切相关。本研究中,单因素和多因素分析分别显示,年龄≥60岁、合并糖尿病、中心静脉置管、血红蛋白<70 g/L、住院时间≥30 d是影响CRF血液透析患者感染的因素。说明糖尿病、中心静脉置管、血红蛋白和年龄是影响血液透析肾衰竭患者并发感染的危险因素,推测原因是(1)糖尿病患者因脂质代谢紊乱,免疫细胞数量减少,导致患者容易并发感染,除此之外,高血糖环境更利于细菌繁殖;(2)中心静脉导管留置2 d内,周围有极大可能滋生微生物,留置时间越长,细菌定植率越高;(3)高龄肾衰竭患者并发感染的情况更多,也是因为机体消化吸收能力较差,在长期的透析治疗中,容易出现营养不良情况,加之多种基础疾病的影响,增大其感染的概率;(4)住院时间越长,交叉感染的概率变大;(5)肾衰竭患者因其肾脏受损,促红细胞生成素分泌减少,红细胞寿命降低,影响机体造血功能和清除免疫相关复合物功能,所以血红蛋白降低也是导致感染出现的原因之一[14-15]。本研究中,感染组患者6个月生存率低于非感染组,说明合并感染会影响CRF血液透析患者的预后情况。有研究[16-18]指出肾衰竭患者发展至终末期,合并感染性疾病的患者死亡率极高。所以,临床治疗中面对高龄、合并心力衰竭和糖尿病患者,医护人员应给予更多的关注,定期进行血液常规、肝肾常规检查,避免发生严重感染;对于已经感染的肾衰竭患者应根据病原菌培养结果对症用药。
综上所述,合并糖尿病、合并心力衰竭、血红蛋白<70 g/L和住院时间≥30 d是影响CRF血液透析患者合并感染的危险因素,严重影响患者预后情况。

