距下关节镜辅助闭合撬拨复位固定治疗SandersⅢ~Ⅳ型跟骨骨折疗效分析
乐海浪(南昌市洪都中医院骨伤二科,江西 南昌330008)
跟骨骨折多数为高能量的垂直粉碎性骨折,也是最常见的跗骨骨折,占跗骨骨折的60%,20%~45%伴有跟骰关节的骨折损伤[1]。跟骨粉碎性骨折,涉及关节面,经典的手术是“L”型外侧切口,但常见切口感染,关节僵硬等并发症;伴随着微创理念的发展,尤其是踝关节镜的发展。近年来,距下关节镜下复位内固定治疗跟骨骨折作为微创技术越来越流行。本研究结合传统经典ORIF优势,同时兼顾微创手术理念,开创距下关节镜辅助闭合撬拨复位固定治疗SandersⅢ~Ⅳ型跟骨粉碎性骨折,并对其临床疗效进行观察。报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月~2020年7月于我院治疗的SandersⅢ~Ⅳ型跟骨骨折患者100例,随机分为观察组和对照组各50例。观察组中男29例、女21例;平均年龄37.3±11.6岁。观察组中男30例、女20例;平均年龄38.2±10.8岁。两组患者性别、年龄等一般资料比较,无显著差异(P>0.05),具有可比性。本研究经医院伦理委员会批准。
1.2 纳入与排除标准 纳入标准:(1)跟骨关节内压缩性骨折;(2)新鲜闭合性骨折;(3)无重要血管神经损伤;(4)年龄20~50岁;(5)随访资料完整。排除标准:(1)病理性或疲劳性骨折;(2)陈旧性或开放性骨折;(3)感染性骨不连或内固定失败就诊患者;(4)年龄<20岁,<50岁者,无严重内科疾病,不能配合治疗。
1.3 手术适应症 (1)跟骨宽度短缩,跟骨高度降低超过1.5cm及高度延长明显,跟骨宽度增加≥1cm;(2)关节面有明显台阶,台阶≥2mm;(3)Bohler角≤15°;(4)Gissane角异常,≤90°或≥130°;(5)跟骰关节分离或移位≥2mm;(6)跟骨外侧壁突出撞击外踝;(7)伴有跟骨周围关节半脱位或脱位;(8)跟骨轴位片示内翻明显畸形。
1.4 方法 为确定后关节面骨折和整个跟骨骨折的形态变化。先X线片检查,如:患侧跟骨侧轴位、足前后位,并进行高度、宽度、角度等相关指标检测;同时,行患侧跟骨CT扫描或三维重建。术后镇痛:术后三天肌注帕瑞昔布钠、口服NAIDs药物止痛;术后患者患肢抬高,维持踝关节90°石膏固定2周,2周后主动行踝关节功能锻炼。术后根据骨折类型、拍片及临床随访情况,确定4~6周左右逐渐增加负重。8~12周基本可以完全负重。分别于术后6周、12周及之后每隔1月复查X线片,直至骨折愈合。
1.4.1 对照组 腰麻或腰硬联合麻醉下采用扩大的外侧“L”形切口。切口位于外踝后于跟腱前的中间切口,向上延伸3cm,在外踝下方2cm处折向患肢第5跖骨基地部,从足部红白相间处行切口。切口全层皮瓣切开,显露跟骨骨折及跟距、跟骰等关节,术中注意保护血运,术中行骨折断端复位,克氏针临时固定,选择合适钢板预弯后放置在跟骨骨折外侧,术中C型X光机透视跟骨侧位和轴位,检查骨折复位的总体状态。术后维持石膏托外固定两周。
1.4.2 观察组 腰麻或腰硬联合麻醉下采用距下关节镜辅助闭合撬拨复位固定。距下关节镜通过前外侧和后外侧入口联合应用插入关节镜能很好地进行诊断性检查和治疗。显露其骨折端后先予以直径3.5mm的斯氏针撬拨复位,术中塌陷内翻畸形,恢复跟骨高度,用空心螺钉固定。在C型臂X线光机透视骨折复位满意后,予直径6.5mm的空心钉导引针临时固定于载距突骨折块。在复位过程中,通过手法挤压复位突出的外侧壁的,恢复外侧壁平整。固定完成后,冲洗伤口,逐层关闭伤口,放置负压引流管进行引流,无菌外敷料加压包扎。必要时,行术后维持石膏托外固定两周。术中可以直视下对复位情况进行准确判断。
1.5 临床观察指标 (1)观察对比两组术前、术后VAS评分。采用国内外公认的VAS疼痛评分标准[2]:0~10分。0分为无痛,1~3分为轻度疼痛,4~6分中度疼痛,7~9分为重度疼痛,10分为剧烈疼痛;(2)观察对比两组术中出血量、拆线时间及术后切开愈合情况。愈合标准:I度为正常,II度为轻度肿胀,III度为重度肿胀。(3)观察对比临床疗效。采用Thordarson跟骨关节内骨折疗效评分系统[3]评定临床疗效,主要包括疼痛、日常活动、穿鞋、行走、锻炼、工作等六项内容来评价患者的功能状况,满分100分。分级标准:优:90~100分;良:80~89分;可:70~79分;差:<70分。
1.6 统计学处理 数据采用SPSS 20.0统计学软件进行处理。计量资料采用±s表示,行t检验;计数资料采用例(百分率)表示,行χ2检验。P<0.05示差异有统计学意义。
2 结果
2.1 两组术前、术后VAS评分比较 术前,两组VAS疼痛评分比较,差异无统计学意义(P>0.05);术后,两组VAS疼痛评分均低于术前,且观察组低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组术前、术后VAS评分比较(±s,分)

表1 两组术前、术后VAS评分比较(±s,分)
?
2.2 两组术后各指标比较 手术后,观察组患者术中出血量、拆线天数、刀口愈合情况、Thordarson功能评分方面均优于对照组,差异均有统计学意义(P<0.05)。见表2、3。
表2 两组术后术中出血量、拆线天数Thordarson功能评分等指标比较(±s)
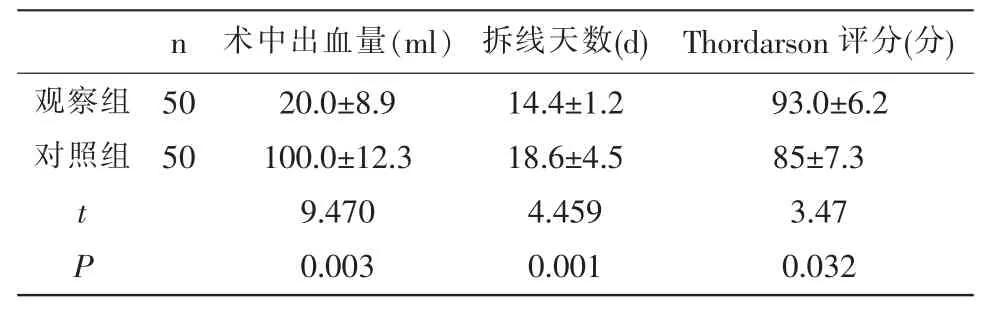
表2 两组术后术中出血量、拆线天数Thordarson功能评分等指标比较(±s)
?
3 讨论
骨科最常见的跗骨骨折是跟骨骨折,约占跗骨骨折的60%,其中,约75%为关节内骨折。根据跟骨解剖形态结构,跟骨具有三个关节面,即前,中,后关节面,其后关节面的面积最大,承受人体大部分体重[4]。距下关节是踝关节与中后足活动的中间环节,跟骨骨折运用关节镜技术常用距下关节间隙进入治疗。因为足部软组织薄弱,当跟骨骨折发生移位时,常伴软组织损伤、肿胀并影响血运,而“L”型切口切开复位内固定术更是进一步损伤软组织,从而增加软组织并发症的发生。

表3 两组术后刀口愈合情况指标比较[n(%)]
我们知道,SandersⅢ~Ⅳ型跟骨骨折一直都是足踝外科医生和创伤骨科医生所要挑战的技术难点。目前虽然从循证医学角度看,还没有充分的证据说明SandersⅢ~Ⅳ型跟骨骨折的手术治疗肯定优于非手术治疗。在国内医院临床实际中,跟骨骨折行切开复位钢板内固定术在临床上广泛应用,取得满意的效果,也是最能解剖重建跟骨解剖形态的有效手段,而跟骨的解剖结构重建是与远期临床疗效的改善有关的[5]。SandersⅢ~Ⅳ型跟骨骨折治疗最重要的一点是要减少其术后的并发症发生率,比如:伤口皮缘坏死、破溃、感染、关节僵硬等;近年来为了减少手术合并症所采取的跟骨骨折微创手术治疗是临床研究的热点。
很多年前,关节镜技术在骨科临床上取得了相当大进展,但距下关节间隙狭小、技术水平要求相对高等特点,是一直开展距下关节镜技术的阻碍之一[6]。近10年来,随着我们医疗器械的不断改进,足踝小直径关节镜逐渐在临床上得到应用,同时临床医生对微创理念的苦苦追求,运用距下关节镜类微创技术成为治疗跟骨骨折的最有效的方法之一[7]。通过关节镜的置入,我们术中清晰显示跟骨骨折关节内骨折复位情况,能够准确的找到关键的骨折块,从而做的精准的复位。由于微创,切口小,故后遗症小,甚至无明显并发症。关节镜技术优点有:(1)微创:从而明显减少切口并发症,(2)直视:显著提高骨折关节面骨折复位效果,(3)通道:可通过狭窄的关节腔进行处理。而关节镜技术的入口主要有3个,即前外侧、后外侧和外侧中间入口[8]。直视载距突、关节面骨块的复位,从而避免了跟骨宽度的增加、骨折块翻转等不利情况。该技术是通过运用微创手术与关节面解剖复位完美相结合,特别适应SandersⅢ~Ⅳ型粉碎性跟骨骨折关节面的解剖复位,在跟骨骨折治疗时应用在关节镜辅助监视下闭合撬拨复位经皮螺钉内固定,经皮复位螺钉固定因切口小,对软组织损伤小,故可将瘢痕降至最低程度,从而能减少距下关节僵硬的发生率。
本研究的特点为,运用关节镜技术辅助闭合撬拨复位固定治疗SandersⅢ~Ⅳ型跟骨骨折,结合传统手术优势,同时兼顾微创手术理念,产生可靠复位并有效固定,后遗症小且美观的优势。本石粉结果显示,两组患者术前足跟部疼痛评分、足部肿胀情况、手术部位软组织损伤等方面比较,无明显差异(P>0.05),说明具有可比性,而观察组患者手术出血量、拆线天数、切口愈合情况、以及三个月后功能评分结果均优于对照组(P<0.05)。
综上所述,距下关节镜辅助闭合撬拨复位固定治疗的SandersⅢ~Ⅳ型跟骨骨折疗效显著,具有切口小、并发症少、复位良好,患者可早期功能锻炼,有效的避免了明显的并发症,有利于早期恢复工作,回归社会。

