内镜下黏膜剥离术在早期胃癌及癌前病变患者中的应用效果及对胃蛋白酶原水平的影响
佘昌华 袁帅
【摘要】 目的:探討早期胃癌及癌前病变患者内镜下黏膜剥离术治疗对患者出血量与预后的影响。方法:回顾性分析2016年11月-2019年11月本院收治的早期胃癌及癌前病变患者90例的临床资料,依据手术方式的不同将其分为对照组和研究组,每组45例。对照组行内镜下黏膜切除术治疗,研究组行内镜下黏膜剥离术治疗。对比两组患者临床指标、组织学疗效、半年后的预后状况以及胃蛋白酶原水平、术后半年生活质量状况及术后并发症发生情况。结果:研究组患者术中出血量少于对照组,住院时间短于对照组,病灶切除面积大于对照组,手术时间长于对照组(P<0.05)。研究组患者整体切除率、治愈性切除率均高于对照组(P<0.05)。研究组患者消化道症状阳性、复发、肝脏转移、死亡的总发生率低于对照组(P<0.05)。研究组患者术后半年认知功能、社会功能、情绪功能、角色功能、躯体功能评分均高于对照组(P<0.05)。术后30 d,研究组PGⅠ水平及PGR值均高于对照组,PGⅡ水平低于对照组(P<0.05)。研究组患者术后并发症发生率低于对照组(P<0.05)。结论:对早期胃癌及癌前病变患者行内镜下黏膜剥离术治疗,利于内镜下组织学疗效的提升,术中出血量少,还能调节血清中胃蛋白酶原水平,利于提升预后,减少术后并发症,提升患者生活质量,可考虑推广。
【关键词】 早期胃癌 癌前病变 内镜下 黏膜剥离术 出血量 预后
[Abstract] Objective: To investigate the effect of endoscopic submucosal dissection on bleeding volume and prognosis of patients with early gastric cancer and precancerous lesions. Method: The clinical data of 90 patients with early gastric cancer and precancerous lesions admitted to our hospital from November 2016 to November 2019 were retrospectively analyzed. The patients were divided into control group and study group according to different surgical methods, 45 cases in each group. The control group was treated with endoscopic mucosal resection, and the study group was treated with endoscopic submucosal dissection. Blood loss, operative time and other clinical indicators, histological efficacy, prognosis after half a year, pepsinogen level, postoperative quality of life and postoperative complications were compared between the two groups. Result: In the study group, the amount of intraoperative blood loss was less than that in the control group, the length of hospital stay was shorter than that of the control group, the area of lesion resection was larger than that in the control group, and the operative time was longer than that in the control group (P<0.05). The overall resection rate and curative resection rate of the study group were higher than those of the control group (P<0.05). The total incidence of positive gastrointestinal symptoms, recurrence, liver metastasis and death in the study group was lower than that in the control group (P<0.05). The scores of cognitive function, social function, emotional function, role function and physical function in the study group were higher than those in the control group half a year after operation (P<0.05). At 30 d after operation, the level of PGⅠ and PGR in the study group were higher than those in the control group, the level of PGⅡ was lower than that in the control group (P<0.05). The incidence of postoperative complications in the study group was lower than that in the control group (P<0.05). Conclusion: For patients with early gastric cancer and precancerous lesions, endoscopic submucosal dissection is beneficial to improve the curative effect of endoscopic histology, reduce intraoperative blood loss, regulate serum pepsinogen level, improve prognosis, reduce postoperative complications, and improve the quality of life of patients, which can be considered for promotion.
[Key words] Early gastric cancer Precancerous lesions Under endoscope Mucosal dissection Bleeding volume Prognosis
First-authors address: Guzhen Peoples Hospital, Zhongshan 528421, China
doi:10.3969/j.issn.1674-4985.2021.08.017
胃癌指发生于胃上皮组织的恶性肿瘤病变,属于常见的恶性肿瘤,也是给人类健康带来最大威胁的疾病之一[1]。我国胃癌的发生率较高,严重威胁人们健康。早期胃癌不会表现出明显的临床症状,但胃癌发展迅速,若患者不能得到及时有效的救治,很容易诱发死亡。即便进行外科手术将肿瘤组织切除,患者也极易出现复发,预后不理想,且外科手术存在的创伤性较大,也会给患者的生存质量带来影响[2]。近些年来,随着内镜技术的不断发展,内镜下黏膜剥离术(ESD)被提出,ESD术是以内镜黏膜切除术为基础而发展起来的内镜技术,能实现较大病变的一次性大块剥离,剥离的病变能提供完整的病理诊断资料,便于病理学评估,具有复发率低、患者痛苦少、恢复快等优点,可达到与外科手术切除相似的效果,是消化内镜领域一项前沿技术。该技术用来治疗早期胃癌微创且简单有效,可以有效提高患者远期生存率,减少术后并发症,提高患者生存质量[3-4]。基于此本研究对患者应用ESD治疗,并将该手术疗法对患者出血量与预后的影响做以下探究。现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2016年11月-2019年11月本院收治的早期胃癌及癌前病变患者90例的临床资料。纳入标准:(1)均进行了内镜及活检病理检查,均为早期胃癌或癌前病变[5];(2)存在反酸、胃灼热、上腹胀痛,胸骨后有不适感;(3)心、肝、肺、肾等脏器、血液循环系统功能无异常;(4)无合并溃疡,病变范围在3 cm之内;(5)均无淋巴结转移,均未侵犯固有肌层。排除标准:(1)合并患有其他部位恶性肿瘤者;(2)合并患有良性肿瘤者或溃疡性结肠炎者;(3)对本研究涉及手术治疗方案存在禁忌者。将此90例患者作为本研究对象,依据手术方式的不同分为对照组和研究组,每组45例。此研究通过了本院伦理委员会审核。
1.2 方法
1.2.1 对照组 行内镜下黏膜切除(EMR)治疗,方法:术前对患者完善各项常规检查,给予全身麻醉,对胃结构美蓝染色并予以观察,掌握肿瘤大小或变位置,对病灶基底注射肾上腺素(1︰10 000),使之隆起,将病变黏膜用高频圈套器切除。较大病灶要用透明帽来切除,在内镜头端安装透明帽,在透明帽凹槽放入圈套器,把病灶组织吸至透明帽内,通过圈套器切除。病灶直径超过2 cm时,须分片切除,用氩离子凝固出血创面,送检病变组织。术后1~2 d禁食,常规应用抗生素[6-8]。
1.2.2 研究组 ESD治疗,方法:术前常规检查、采用气管插管全身麻醉,借助内镜对胃部结构及病变状况进行观察并进行美蓝染色,确定病变组织位置、大小。操作器械,胃肠镜(奥林巴斯GIF-Q260电子胃肠镜),内镜下黏膜剥离治疗过程中要在内镜头端加透明帽。对患者进行插管全麻,借助内镜明确病变部位,用美蓝染色,在距病灶5 mm处用氩气刀进行标记(间隔2 mm,输出功率设为15 W)。在标记点外黏膜下多点注射混合液(靛胭脂5 mL、肾上腺素1 mL、0.9%的氯化钠溶液100 mL),抬举病灶至0.5~0.8 cm,用IT刀沿标记点将黏膜边缘切开。剥离病变组织,用IT刀沿病灶下方的黏膜下层进行剥离,在进行剥离时要反复进行黏膜下注射,确保病灶能够充分抬举,便于病灶完整剥离,对于较大病灶在黏膜剥离后要用圈套器切除。若剥离中如出现创面出血或出现裸露血管,要用IT刀电凝止血,或将血管用止血钳钳夹电凝止血。对于较深的创面可用钛夹夹闭止血,最后送检病灶标本。内镜操作均由经验丰富的内镜医师完成。
1.2.3 术后 所有患者在术后第1天禁食,第2天流质进食,第3天进软食。常规应用黏膜保护剂和止血药等。留意患者有无腹部胀痛、便血、腹部体征改变等。对疑似穿孔者,进行腹部X线片检测,了解膈下有无游离气体。存在穿孔或创面超过5 cm者,进行胃肠减压处理,存在迟发性出血者行内镜止血。患者术后3、6、12个月复查胃镜,之后每年复查1次胃镜。
1.3 观察指标及判定标准
1.3.1 对比两组患者临床指标状况 评价指标包括术中出血量、手术时间、病灶切除面积、住院时间。
1.3.2 对比两组患者内镜组织学疗效 一次性彻底切除完整肿瘤病灶为整体切除。病理检查显示标本边缘基底无脉管浸润,无病变组织暴露,癌变深度浸及黏膜肌以下≥500 μm为治愈性切除。整体切除率=整体切除例数/总例数×100%,治愈性切除率=治愈性切除例数/总例数×100%。
1.3.3 对比两组患者預后状况 术后半年统计患者预后状况,包括消化道症状阳性(如胃穿孔、胃出血等)、复发、肝脏转移、死亡。
1.3.4 对比两组患者术后半年生活质量状况 应用欧洲癌症研究和治疗组织生活质量调查核心问卷(EORTC QLQ-C30)对两组患者的生活质量进行考核,量表包含5个维度,分别为认知功能、社会功能、情绪功能、角色功能、躯体功能,每个维度百分制计分,患者得分越高代表生活质量越优。
1.3.5 对比两组患者的胃蛋白酶原水平 包括胃蛋白酶原Ⅰ(PGⅠ)、蛋白酶原Ⅱ(PGⅡ)、PGⅠ与PGⅡ比值(PGR)值,分别在患者术前及术后30 d,采集患者4 mL空腹静脉血,分离提取出血清,用酶联免疫法检测上述指标水平。
1.3.6 对比两组患者术后并发症状况 评价指标包括皮下气肿、出血、盆腔感染、术后穿孔。
1.4 统计学处理 采用SPSS 18.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用字2检验。方差不齐或非正态分布时采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较 对照组45例,男27例,女18例;年龄58~76岁,平均(67.8±2.6)岁;早期胃癌20例,癌前病变25例;病变部位:15例胃体,19例胃底贲门,11例胃窦部;病灶直径1.2~3.0 cm,平均(2.3±0.2)cm。研究组45例,男25例,女20例;年龄59~75岁,平均(67.7±2.4)岁;早期胃癌22例,癌前病变23例;病变部位:13例胃体,18例胃底贲门,14例胃窦部;病灶直径1.3~2.9 cm,平均(2.3±0.1)cm。两组的基线资料比较,差异均无统计学意义(P>0.05),具有可比性。
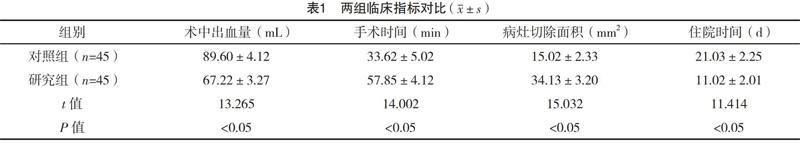
2.2 两组临床指标对比 研究组患者术中出血量少于对照组,住院时间短于对照组,病灶切除面积大于对照组,手术时间长于对照组(P<0.05),见表1。
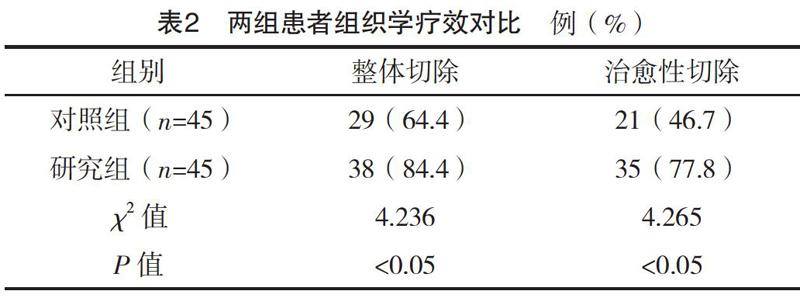
2.3 两组患者组织学疗效对比 研究组患者整体切除率、治愈性切除率均高于对照组(P<0.05),见表2。
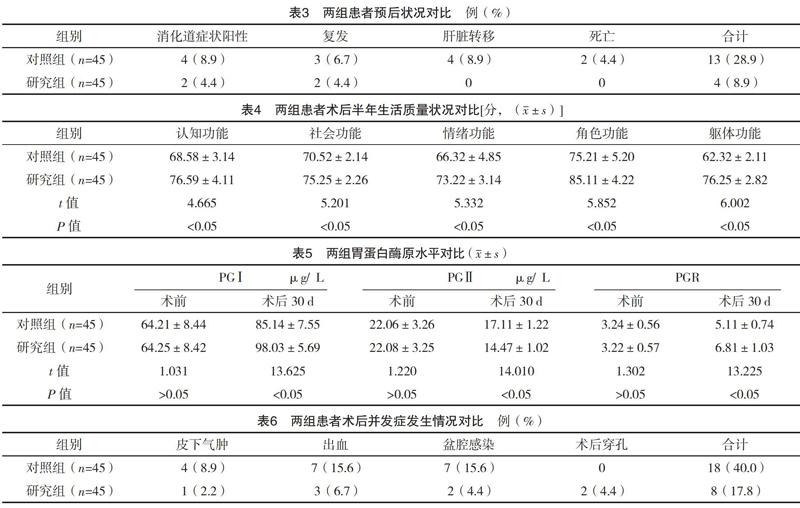
2.4 两组患者预后状况对比 研究组患者消化道症状阳性、复发、肝脏转移、死亡的总发生率低于对照组(字2=4.621,P<0.05),见表3。
2.5 两组患者术后半年生活质量状况对比 研究组患者术后半年认知功能、社会功能、情绪功能、角色功能、躯体功能评分均高于对照组(P<0.05),见表4。
2.6 两组胃蛋白酶原水平对比 术前,两组血清中PGⅠ、PGⅡ水平及PGR值比较,差异均无统计学意义(P>0.05);术后30 d,研究组PGⅠ水平及PGR值均高于对照组,PGⅡ水平低于对照组(P<0.05),见表5。
2.7 两组患者术后并发症发生情况对比 研究组患者术后并发症发生率低于对照组(字2=4.529,P<0.05),见表6。
3 讨论
针对早期胃癌、癌前病变患者的治疗,外科手术是首选方案,而内镜技术由于其微创的特点被临床普及。内镜下黏膜切除术,主要用于黏膜或黏膜下层病变的微创手术,具有较高的疗效,然而该技术对于完整切除病灶、整块切除的能力存在欠缺,对直径超过2 cm的病灶疗效欠佳[9-11]。所以,基于内镜下黏膜切除术,ESD被发现,此微创技术可将较大的病变组织整体切除,突破了内镜下黏膜切除术存在的局限性。
本研究中,研究组患者整体切除率、治愈性切除率均高于对照组(P<0.05)。同时文献[12]显示,内镜下黏膜切除术对直径2 cm以下肿瘤整块切除率为75%左右,黏膜剥离术的肿瘤整块切除率可高达90%,此显示结果与本研究结果相似。针对该现象分析其原因,可能是ESD技术能依据病灶大小、组织类型、所处位置等制订针对性的手术方案,能够将大面积、不规则形状、合并溃疡、瘢痕等病灶自固有肌层一次性完整的剥离[13]。由于该技术操作方式独特,且操作难度较大,其所需手术时间要比对照组长。
相关研究表明,整体切除以及治愈性切除是ESD评价的重要指标,这是因为将病灶完整切除,才能实现组织学意义上的根治,复发率才会减小[14-15]。本研究显示,研究组患者消化道症状阳性、复发、肝脏转移、死亡的总发生率低于对照组(P<0.05),更加表明ESD受到的疗效确切,可降低复发率。分析原因,主要是ESD技术可将能病灶一次性的大范围切除,ESD最大限度地避免了淋巴结的转移,防止肿瘤残留,降低复发率[16]。本研究中,研究组患者术中出血量少于对照组,住院时间短于对照组,病灶切除面积大于对照组,手术时间长于对照组(P<0.05)。通常状况下,手术耗时越久,存在的风险也就越高,本研究中研究组手术时间更长,是因为ESD技术操作更加复杂,且多数进行ESD手术的患者是不能外科手术的患者,或者肿瘤直径较大,同时也跟术者操作熟练程度相关[17]。研究组患者出血量少于对照组,且研究组病灶切除面积更大,表明ESD技术更加安全,创伤小,病灶清除效果更佳。ESD治疗中的并发症主要是出血、穿孔,出血多在术中及术后24 h内出现,在术中发生出血会导致术野模糊,寻找出血处也会使手術时间延长,且盲目止血也易引发穿孔[18]。为避免出血,环切病灶时需充分切开黏膜层与黏膜下层,否则极易引发出血;黏膜下注射利于预防术中出血;病灶剥离时,小血管裸露可电凝,大血管需对其骨骼化、烧灼;术后要进行创面止血,用质子泵抑制剂减少迟发性出血。
PG属于胃蛋白酶前体,包含PGⅠ及PGⅡ酶原。PGⅠ主要由黏液颈细胞、胃底腺细胞分泌,而PGⅡ主要由全胃黏膜腺细胞分泌[19]。相关研究资料显示,在致癌因子的刺激下,早期胃癌患者的黏液颈细胞及胃底腺细胞的胃蛋白酶原基因受到损害,主要表现为PGⅡ水平升高、PGⅠ表达水平下降减少,由于ESD技术的整体切除率、治愈性切除率较高,所以胃壁受损的结构组织更能得到有效改善,使胃黏膜功能恢复[20]。本研究中,术前,两组血清中PGⅠ、PGⅡ水平及PGR值比较,差异均无统计学意义(P>0.05);术后30 d,研究组PGⅠ水平及PGR值均高于对照组,PGⅡ水平低于对照组(P<0.05),表明了ESD手术对改善患者血清胃蛋白酶原水平,促进胃黏膜功能恢复具有积极意义。
ESD能实现将病灶一次性整体切除,降低肿瘤残留及复发率。相关报道显示,针对直径超过1 cm的消化道肿瘤,ESD整体切除率要高于内镜下黏膜切除术。ESD能切除存在于黏膜层及对黏膜浅层造成侵犯的病变,但手术适应证的掌握是确保手术成功的前提,术前经染色明确病灶范围,应用胃镜、MPS对病变浸润程度进行判断及其重要。ESD术后极易出现出血及穿孔并发症,本研究中研究组有2例穿孔患者,3例出血患者,无迟发性出血。出血会对术野产生影响,在黏膜下注射肾上腺素盐水能有效减少出血量,此外,操作熟练度、应用质子泵抑制剂均能有效减少出血风险。相关报道显示,肿瘤直径在4 cm以上或贲门胃底病变者,在ESD术后会加大出血风险。本研究中,研究组患者术后并发症发生率低于对照组(P<0.05),表明在严格掌握手术适应证的前提下,ESD可有效降低术后并发症的发生率。
综上所述,对早期胃癌及癌前病变患者进行ESD治疗,可有效减少术中出血量,减少住院时间,利于内镜下组织学疗效的提升,还能有效调节患者血清中胃蛋白酶原水平,利于提升患者预后,可考虑推广。
参考文献
[1]江小宇.早期胃癌內镜下黏膜剥离术与常规手术对比及患者2年期复发率分析[J].中国医学创新,2019,16(9):115-118.
[2]孙运军,刘松,李强.内镜黏膜下剥离术治疗早期胃癌及癌前病变疗效及出血危险因素分析[J].中华肿瘤防治杂志,2018,25(9):647-651.
[3]张志镒,吴正奇,卢林芝,等.内镜黏膜下剥离术治疗早期胃癌及癌前病变的疗效分析[J].中国内镜杂志,2018,24(7):108-113.
[4]周鋆,季大年,李风,等.内镜黏膜下剥离术治疗老年人早期胃癌和癌前病变的疗效和安全性分析[J].老年医学与保健,2018,112(2):115-116,122.
[5]柴小兵,段旭红,李娅,等.内镜黏膜下剥离术治疗早期胃癌及癌前病变的临床疗效[J].中国内镜杂志,2018,24(1):50-55.
[6] Wu Y,Zhang H,Zhou B,et al.Clinical efficacy of endoscopic submucosal dissection in the treatment of early esophageal cancer and precancerous lesions[J].J Cancer Res Ther,2018,14(1):52-56.
[7] Dan X,Lv X H,San Z J,et al.Efficacy and Safety of Multiband Mucosectomy Versus Cap-assisted Endoscopic Resection for Early Esophageal Cancer and Precancerous Lesions: A Systematic Review and Meta-Analysis[J].Surg Laparosc Endosc Percutan Tech,2019,29(5):313-320.
[8]刘东碧,杨雁,于双.内镜黏膜剥离术对早期胃癌患者血清胃蛋白酶原水平及预后的影响[J].国际消化病杂志,2018,38(3):213-216.
[9]郭俊峰,孙秀静,张倩,等.内镜黏膜下剥离术与外科手术在早期胃癌中的诊疗效果评价[J].中华消化内镜杂志,2019,36(11):811-814.
[10]时强,周平红,钟芸诗,等.食管胃同时性双原发早期癌或癌前病变内镜黏膜下剥离术疗效分析[J].中华消化内镜杂志,2018,35(6):410-414.
[11]修辉,刘希双.内镜下黏膜切除术与内镜黏膜下剥离术治疗早期食管癌及癌前病变的有效性及安全性分析[J].中国中西医结合消化杂志,2019,27(4):60-66.
[12] Zhu Y D,Hu L,Li P,et al.Effects of Celastrus Orbiculatus on Epithelial Mesenchymal Transition in Gastric Mucosal Epithelial Cells by Inhibiting Lgr5 Expression from Rats with Gastric Precancerous Lesions[J].The American Journal of Chinese Medicine,2018,46(5):1129-1143.
[13] Jung H Y,Yeon S L,Olga K,et al.NKX6.3 protects against gastric mucosal atrophy by downregulating β-amyloid production[J].World Journal of Gastroenterology,2019,25(3):53-68.
[14]蒋静,刘美宏,李丹,等.内镜下黏膜剥离及切除术治疗早期直肠癌的预后比较[J].现代消化及介入诊疗,2019,24(3):26-30.
[15]袁媛,周炳喜,李亚其,等.内镜黏膜下剥离术治疗食管和胃早癌及癌前病变的价值以及术后病理差异分析(附337例报告)[J].中国内镜杂志,2018,24(8):108-112.
[16] Wang F,Guan X,Yang J,et al.Differential Expression and Significance of Endoplasmic Reticulum Golgi Intermediate Compartment 1 in Precancerous Gastric Lesions and Gastric Cancer[J].Am J Med Sci,2018,355(3):228-234.
[17]郭钰,武献珍.内镜及内镜黏膜下剥离术后活检对上消化道癌前病变的结果分析及对比[J].中国药物与临床,2019,19(9):1548-1549.
[18]朱敏,孙秀静,李箫,等.影响胃浅表病变内镜黏膜下剥离术手术时长的临床分析[J].中华消化内镜杂志,2019,36(11):826-830.
[19]张波,刘凤林.早期胃癌内镜黏膜下剥离术相关并发症及其处理原则[J].中国实用外科杂志,2019,39(5):107-109.
[20]张波,令狐恩强,柴宁莉,等.内镜黏膜下剥离术治疗胃黏膜病变术后复发相关因素分析[J].中华消化内镜杂志,2018,35(1):32-36.
(收稿日期:2020-06-22) (本文编辑:姬思雨)

