周围神经阻滞麻醉对子宫颈癌患者炎症因子及免疫功能影响
刘忠涛
【摘要】 目的:探討周围神经阻滞麻醉对子宫颈癌患者炎症因子及免疫功能的影响。方法:选择2017年5月-2018年12月在本院进行子宫颈癌根治手术的患者68例作为研究对象。根据随机数字表法将患者分为研究组与对照组,各34例。对照组给予单纯全身麻醉,研究组在对照组麻醉的基础上给予周围神经阻滞麻醉,比较两组麻醉效果、炎症因子及免疫功能变化情况。结果:两组均顺利完成手术。两组手术时间、术中出血量、术后排气时间、术后住院时间、术中输液量比较,差异均无统计学意义(P>0.05)。研究组术后7 d的下肢静脉血栓、肠梗阻、淋巴囊肿、尿潴留、切口感染等并发症发生率为8.8%,显著低于对照组的41.2%(P<0.05)。术后1、7 d,两组的血清IL-6与TNF-α水平均高于术前1 d,研究组均低于对照组,差异均有统计学意义(P<0.05)。术后1、7 d,两组的CD4+、CD8+T淋巴细胞比例均低于术前1 d,研究组均高于对照组,差异均有统计学意义(P<0.05)。结论:周围神经阻滞麻醉在子宫颈癌手术患者中的应用并不影响手术效果,且能抑制炎症因子的释放,促进改善患者的免疫功能,减少术后并发症的发生。
【关键词】 周围神经阻滞麻醉 子宫颈癌 炎症因子 免疫功能 并发症
[Abstract] Objective: To investigate the effects of peripheral nerve block anesthesia on inflammatory factors and immune function in patients with cervical cancer. Method: A total of 68 patients with cervical cancer undergoing radical surgery in our hospital from May 2017 to December 2018 were selected as the research subjects. According to random number table method, the patients were divided into study group and control group, 34 cases in each group. The control group was given simple general anesthesia, and the study group was given peripheral nerve block anesthesia on the basis of the control group anesthesia. The changes of anesthesia effect, inflammatory factors and immune function were compared in the two groups. Result: The operation were completed successfully in both groups, and there were no significant differences in operative time, intraoperative blood loss, postoperative exhaust time, postoperative hospital stay and intraoperative fluid infusion volume between the two groups (P>0.05). 7 d after operation, the incidence of lower limb venous thrombosis, intestinal obstruction, lymphatic cyst, urinary retention, incision infection and other complications in the study group was 8.8%, significantly lower than 41.2% in the control group (P<0.05). 1 and 7 d after surgery, serum IL-6 and TNF-α levels in both groups were higher than those on day 1 before surgery, while those in the study group were lower than those in the control group, the differences were statistically significant (P<0.05). 1 and 7 d after surgery, the percentages of CD4+ and CD8+ T lymphocytes in both groups were lower than those in the 1 d before surgery, while those in the study group were higher than those in the control group, the differences were statistically significant (P<0.05). Conclusion: The application of peripheral nerve block anesthesia in patients undergoing cervical cancer surgery does not affect the surgical effect, and can inhibit the release of inflammatory factors, promote the improvement of the immune function of patients, and reduce the incidence of postoperative complications.
[Key words] Peripheral nerve block anesthesia Cervical cancer Inflammatory factors Immune function Complications
First-authors address: The Central Hospital of Jiamusi City, Jiamusi 154002, China
doi:10.3969/j.issn.1674-4985.2021.08.001
子宫颈癌是临床上最常见的妇科恶性肿瘤,当前该病的发病群体逐渐年轻化,严重威胁着女性健康。子宫颈癌的主要治疗方法包括放疗、化疗、手术等,其中手术为早期子宫颈癌的主要治疗方法[1-2]。
手术虽然为患者提供了治愈机会,也可能将肿瘤完全切除,但是手术与麻醉的创伤比较大,可导致患者出现生理、心理应激反应,影响患者的免疫功能[2-4]。免疫系统与子宫颈癌的发生、复发、发展、转移密切相关,手术与麻醉能引起机体围术期免疫抑制,有利于肿瘤细胞逃避免疫监视,导致肿瘤术后发生转移[5-7]。手术与麻醉对组织的损伤也可刺激机体释放各种炎症因子,主要为白介素6(IL-6)、肿瘤坏死因子α(TNF-α)等,可加重患者的應激反应,并直接或间接地影响患者免疫功能[8-9]。全身麻醉联合椎管内麻醉具有麻醉成功率高等优势,但是对机体的负面影响比较大[10-12]。神经阻滞是指采用化学或物理的方法作用于神经节、神经干、神经根、神经丛、神经末梢周围,暂时或永久性阻断神经传导功能,从而达到麻醉效果。周围神经阻滞麻醉当前广泛应用于临床,其具有不良反应小、对中枢及心血管系统影响小等特点,而周围神经阻滞麻醉的应用可以很好地保持恶性肿瘤患者循环淋巴细胞的增殖能力,保持Th1/Th2平衡,抑制淋巴细胞凋亡。本文具体探讨了周围神经阻滞麻醉对子宫颈癌患者炎症因子及免疫功能的影响,以明确周围神经阻滞麻醉的应用价值,现报道如下。
1 资料与方法
1.1 一般资料 选择2017年5月-2018年12月在本院进行子宫颈癌根治手术的患者68例作为研究对象。纳入标准:患者确诊为原发性早期子宫颈癌,具有手术指征;患者内分泌功能正常;无其他恶性肿瘤或自身免疫性疾病;年龄20~70岁;ASA分级Ⅰ、Ⅱ级;术前无放疗、化疗、激素使用史。排除标准:精神系统疾病患者;术前存在基础性炎症反应;临床资料缺乏者。根据随机数字表法将患者分为研究组与对照组,各34例。患者在自愿前提下签署了知情同意书,医院伦理委员会批准了此次研究。
1.2 方法 对照组给予单纯全身麻醉,术前常规禁食水6~8 h,麻醉前30 min肌肉注射阿托品(生产厂家:天津金耀药业有限公司,批准文号:国药准字H12020382,规格:1 mL︰0.5 mg)0.5 mg,患者入室后监测生命体征。静脉输注咪达唑仑(生产厂家:江苏恩华药业股份有限公司,批准文号:国药准字H19990027,规格:1 mL︰5 mg)0.05~0.10 mg/kg、丙泊酚(生产厂家:江苏恩华药业有限公司,批准文号:国药准字H20123137)1.0~2.0 mg/kg、芬太尼(生产厂家:宜昌人福药业有限责任公司,批准文号:国药准字H42022076,规格:2 mL︰0.1 mg)20~40 μg/kg、顺阿曲库铵[生产厂家:江苏恒瑞医药股份有限公司,批准文号:国药准字H20171002,规格:5 mg(按C53H72N2O12计)]0.25~0.50 mg/kg。插入气管导管,机械通气参数:氧流量1~2 L/min,呼吸频率10~12次/min,潮气量8 mL/kg。维持麻醉输入瑞芬太尼[生产厂家:宜昌人福药业有限责任公司,批准文号:国药准字H20030197,规格:1 mg(按C20H28N2O5计)]5 μg/(kg·h)、顺阿曲库铵0.2 mg/(kg·h)、丙泊酚4~6 mg/(kg·h)。研究组在对照组麻醉的基础上给予周围神经阻滞麻醉,患者取仰卧位,超声探头紧贴在前侧腹壁腋中线位置,获取腹横肌、腹外斜肌、腹内斜肌图像,把麻醉药物0.5%罗哌卡因(生产厂家:扬子江药业集团南京海陵药业有限公司,批准文号:国药准字H20070066,规格:10 mL︰23.8 mg)10~15 mL注入腹内斜肌与腹横肌之间的筋膜平面内。
1.3 观察指标 (1)比较两组的手术时间、术中出血量、术后排气时间、术后住院时间、术中输液量;(2)比较两组术后7 d的下肢静脉血栓、肠梗阻、淋巴囊肿、尿潴留、切口感染等并发症发生情况;(3)术前1 d和术后1、7 d抽取两组患者的空腹外周血标本,分为两管,其中一管不抗凝,静置30 min后离心分离上层血清,采用酶联免疫吸附法检测炎症因子表达水平,主要为IL-6、TNF-α。另外一管分离单个核细胞,采用流式细胞仪分析CD4+、CD8+淋巴细胞百分比。
1.4 统计学处理 采用SPSS 19.0软件对所得数据进行统计分析,计量资料用(x±s)表示,两组数据比较采用t检验,多组数据比较采用方差分析;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
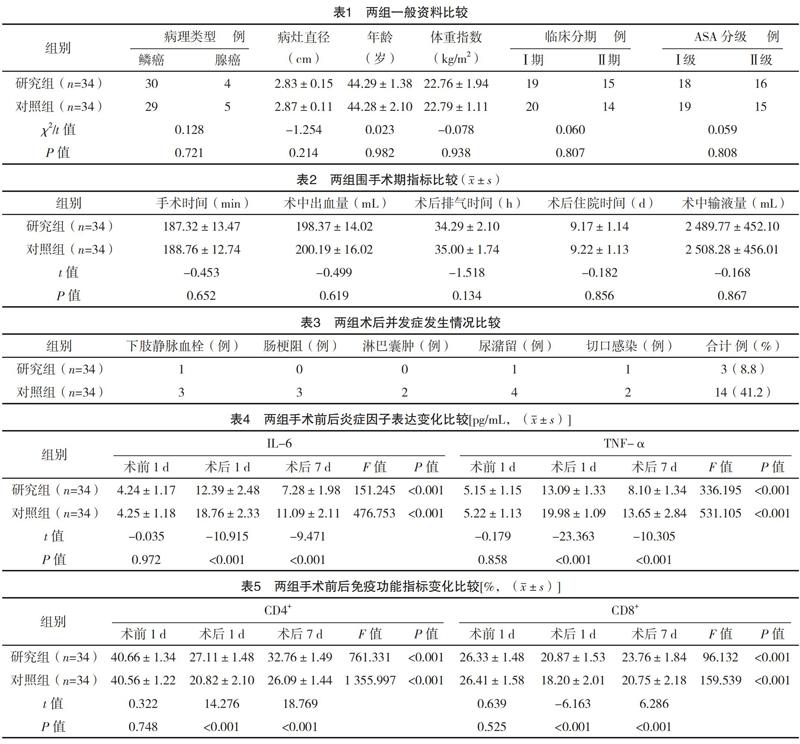
2.1 两组一般资料比较 两组病理类型、病灶直径、年龄、体重指数、临床分期、ASA分级比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
2.2 两组围手术期指标比较 两组均顺利完成手术,两组手术时间、术中出血量、术后排气时间、术后住院时间、术中输液量比较,差异均无统计学意义(P>0.05),见表2。
2.3 两组术后并发症发生情况比较 研究组术后7 d的下肢静脉血栓、肠梗阻、淋巴囊肿、尿潴留、切口感染等并发症发生率为8.8%,显著低于对照组的41.2%(字2=9.490,P=0.002)。见表3。
2.4 两组手术前后炎症因子表达变化比较 术后1、7 d,两组的血清IL-6与TNF-α水平均高于术前1 d,研究组均低于对照组,差异均有统计学意义(P<0.05)。见表4。
2.5 两组手术前后免疫功能指标变化比较 术后1、7 d,两组的CD4+、CD8+T淋巴细胞比例均低于术前1 d,研究组均高于对照组,差异均有统计学意义(P<0.05),见表5。
3 讨论
當前由于各种因素的影响,子宫颈癌的发病率有不断升高的趋势。手术治疗是早期子宫颈癌的主要治疗方法,尤其是当前微创根治手术治疗具有患者下床活动早、肠道功能恢复快、可尽早恢复饮食等特点[13-14]。本研究显示两组都顺利完成手术,两组手术时间、术中出血量、术后排气时间、术后住院时间、术中输液量比较,差异均无统计学意义(P>0.05),但是任何手术都对患者有一定的应激作用,静脉全身麻醉也容易使患者生理、心理上产生应激反应,影响患者恢复,采用周围神经阻滞可对目的感觉神经进行有效阻断,起到良好的术后镇痛作用,当前在临床上应用比较多见。
本研究显示研究组术后7 d的下肢静脉血栓、肠梗阻、淋巴囊肿、尿潴留、切口感染等并发症发生率为8.8%,显著低于对照组的41.2%(P<0.05),表明周围神经阻滞麻醉在子宫颈癌患者中的应用能减少术后并发症的发生。从机制上分析,周围神经阻滞可以减轻非机械敏感性感受器中枢敏化导致的中枢痛觉过敏,能减少阿片类药物的用量,促进胃肠功能的恢复。并且该麻醉方法可维持机体代谢稳态,有效抑制患者的全身应激反应,从而有利于减少术后并发症的发生。手术创伤、麻醉患者的预后恢复与创伤性炎症反应直接相关,特别是强烈的应激反应可直接诱导大量炎症介质的产生,并进一步促使中性粒细胞、单核巨噬细胞聚集,导致机体形成全身炎症反应[15-16]。IL-6与TNF-α是在不同炎症反应中均存在显著高表达的炎症因子,其含量高低可客观反映患者的炎症程度。全身麻醉通过抑制患者中枢神经系统来消除疼痛感,很难阻断其交感神经的传递,可导致患者术后炎症因子的大量释放。本研究显示术后1、7 d,两组的血清IL-6与TNF-α水平均低于术前1 d,研究组均低于对照组,差异均有统计学意义(P<0.05),表明周围神经阻滞麻醉的应用能抑制炎症因子的释放。从机制上分析,该麻醉方法可通过内分泌、神经等多种途径减轻应激反应,从而降低全身炎症。
手术治疗作为早期子宫颈癌主要治疗方式,虽然能提高患者的生存率,但是可导致患者免疫功能下降。而麻醉可抑制患者的应激反应,并影响患者免疫功能,从而形成恶性循环[17-18]。特别是全身麻醉加重了免疫功能的抑制,可提高肿瘤细胞逃避免疫杀伤的能力,导致患者术后发生肿瘤转移[19-20]。特别是机体发生剧烈应激反应后,细胞因子的合成及免疫细胞在损伤部位的定向迁移形成了“炎症环境”,有利于炎症因子的大量释放,从而形成恶性循环[21]。本研究显示术后1、7 d,两组的CD4+、CD8+T淋巴细胞比例均低于术前1 d,研究组均高于对照组(P<0.05),表明周围神经阻滞麻醉的应用能促进恢复患者的免疫功能。主要在于该麻醉方法可有效抑制机体疼痛介质分泌,降低全身炎症及应激反应,对神经冲动的传导产生可逆性阻滞,有利于保护相关免疫细胞对肿瘤细胞的杀伤能力。不过本研究没有进行长时间的随访,也没有进行不同神经阻滞麻醉的对照分析,将在后续研究中深入探讨。
总之,周围神经阻滞麻醉在子宫颈癌手术患者中的应用并不影响手术效果,且能抑制炎症因子的释放,促进改善患者的免疫功能,减少术后并发症的发生。
参考文献
[1]谢爽.不同麻醉方式对宫颈癌根治术患者的影响[J].河南医学研究,2019,28(11):1971-1972.
[2]周滢,姜继勇.早期宫颈癌淋巴脉管间隙浸润与临床病理因素及预后的关系[J].实用妇产科杂志,2018,34(3):203-207.
[3]文丰,蒋蓉娟,王棣馨.舒芬太尼在宫颈癌根治术中的应用效果[J].癌症进展,2019,17(10):1205-1207,1228.
[4]董丹丹,黄馨禾,刘倩.早期宫颈癌手术方式的研究进展[J].肿瘤学杂志,2020,50(3):176-179.
[5]赵楠楠,平毅.早期宫颈癌腹腔镜手术近远期疗效的临床研究[J].中国药物与临床,2018,18(5):68-70.
[6]吴蔽野,郑晖.麻醉对肿瘤患者免疫功能及术后肿瘤复发和转移的影响[J/OL].中华结直肠疾病电子杂志,2018,7(3):270-275.
[7]郭玉,王嘉锋,邓小明.围麻醉期影响肿瘤转移和复发的研究进展[J].国际麻醉学与复苏杂志,2018,39(5):484-486.
[8]王志刚,卫晓娜,侯俊德,等.七氟烷与丙泊酚对腹腔镜下宫颈癌根治术患者围术期免疫功能的影响[J].现代中西医结合杂志,2019,28(17):1911-1914.
[9]陈超,劳蔚,董翔.氟比洛芬酯对肺癌手术麻醉后肺损伤因子的影响研究[J].内蒙古医科大学学报,2019,41(3):272-274.
[10]杨海峰,瞿玉莲.舒芬太尼与丙泊酚静脉复合麻醉对宫颈癌患者免疫功能的影响[J].中国妇幼健康研究,2019,30(3):320-325.
[11]周彪,王琛,韩国瑞,等.不同麻醉及镇痛方法对宫颈癌患者细胞免疫功能和术后恢复的影响[J].现代肿瘤医学,2018,26(11):1777-1780.
[12]刘志莲,牟秋霖,白长叙.椎管内麻醉联合气管插管全麻在行腰椎管狭窄手术中的应用效果[J].中国全科医学,2018,21(S2):135-137.
[13]陈锴,张兆伟,秦妮娜.丙泊酚和七氟醚对行腹腔镜子宫切除术宫颈癌患者围手术期免疫反应的影响[J].实用癌症杂志,2018,33(5):769-772.
[14]卢小丽,刘丝荪.腹腔镜广泛全子宫切除术与开腹广泛全子宫切除术治疗早期宫颈癌的效果对比[J].中国医学创新,2019,16(11):55-58.
[15]王海良,王守涛,王舒,等.舒芬太尼和瑞芬太尼对宫颈癌患者围术期应激反应影响的对比研究[J].实用药物与临床,2018,21(11):1271-1274.
[16]殷俊,林海荣,吴泽伟,等.脑电双频指数指导下的麻醉对创伤性颅脑损伤患者预后的影响[J].国际医药卫生导报,2019,25(7):1039-1042.
[17]王庆辉,孙悦,姜万维.探讨氟比洛芬酯应用于宫颈癌手术术后镇痛的临床效果[J].实用肿瘤学杂志,2018,32(1):33-37.
[18]郭娟益,周兴根.全身麻醉联合胸肌神经阻滞或胸椎旁神经阻滞对乳腺癌患者术中应激反应的影响[J].临床麻醉学杂志,2019,35(1):75-78.
[19]阮霞,刘珏,彭皓.氟比洛芬酯复合舒芬太尼对宫颈癌患者围术期的镇痛效果及血清肿瘤标志物的影响[J].医学临床研究,2018,35(5):934-935.
[20]周吾钊,胡钦擎,张晓佳,等.不同麻醉方法对结直肠肿瘤患者围术期T淋巴细胞亚群及血糖影响的研究[J].中国医学创新,2019,16(6):52-55.
[21]马婕妤,宋琼.氟比洛芬酯联合地佐辛超前镇痛对宫颈癌患者术后疼痛及免疫功能的影响[J].中国老年学杂志,2018,38(13):3143-3146.
(收稿日期:2020-07-01) (本文编辑:姬思雨)

