不同屈光度近视青少年儿童黄斑区血管密度和视网膜厚度的比较
刘玉婷, 雷颖庆, 田 敏, 唐 敏, 段成霞, 吕红彬
0引言
近视发病率逐年增加,预计到2050年,全球近视人群将增加至47.58亿[1]。Rudnicka等[2]发现东亚人患病率最高,15岁近视率达到69%。我国学龄儿童的近视发展状况堪忧,1年级和7年级学生的近视患病率分别达到12.0%和67.4%,近视的年发生率均为20%~30%[3]。随着近视进展会导致许多眼部并发症的发生。尤其在高度近视出现威胁视力的眼后部病变,如漆裂纹形成、脉络膜视网膜萎缩、视网膜脱离、黄斑病变和青光眼等[4]。对近视发生发展及其病理改变的深入研究,将有助于采取有效的防控措施。光学相干断层扫描血管成像技术(optical coherence tomography angiography,OCTA)是近年已推广应用的、无创性检测眼底血循环的方法。与眼底荧光素血管造影或吲哚菁绿血管造影相比,OCTA图像不会因染料渗漏引起高荧光遮蔽深层血管,可以生成高对比度、高清晰度的浅层和深层毛细血管图像,为眼底血管性疾病的描述和量化、发病机制研究,以及新疗法的开发和评估提供关键数据[5]。而且,因为其无创性,容易被儿童和青少年及其家长所接受。目前已利用OCTA对多种眼底疾病进行视网膜脉络膜血管的定量研究[6-11]。利用OCTA对近视黄斑区血管参数的检测也逐渐兴起,但大多数研究对于黄斑区周边血管了解甚少,并且极少有研究将黄斑血流参数分区独立分析[12-13]。在本项研究中,我们利用高分辨率的RTVueXR系统,对不同屈光度的青少年儿童黄斑区6mm×6mm范围浅层、深层毛细血管密度和视网膜厚度进行定量比较,并探讨其与屈光度的相关性,旨在发现不同屈光度近视青少年儿童的视网膜血管和厚度的变化,为近视防控提供更多临床证据。
1对象和方法
1.1对象纳入2019-07/2020-06在西南医科大学附属医院就诊的青少年儿童共115例230眼进行前瞻性、横断面研究。散瞳验光,根据等效球镜度数(spherical equivalent,SE)进行严格分组:正视组:SE为-0.5~+0.5D 16例32眼,将正视组作为对照组,低度近视组:SE≤-3.00D 47例94眼,中度近视组:-3.00
1.2方法
1.2.1一般检查对于纳入的所有对象,做好个人信息的记录,包括年龄、性别等,依次进行各项常规检查,包括:散瞳验光,非接触式眼压计测量眼压,裂隙灯显微镜、眼底镜检查,IOL Master(Carl Zeiss,Co,CA)测量眼轴。
1.2.2 OCTA检查本研究采用RTVueXR(Optovue,Inc.,Fremont,CA)获取黄斑区的血管密度及视网膜厚度。该系统的扫描频率为70kHz,波长840nm。它利用分光谱振幅去相关血管成像算法检测血流,然后通过运动校正技术去除伪影,获得微血管图,图像分辨率为304×304像素,各相扫描时间为2.9s。使用HDAngioRetina模式扫描以黄斑中心凹为中心6mm×6mm范围,采集OCT及OCTA图像,所有检查均由同一位熟练操作的医师执行,只纳入信号强度≥7的扫描图像进行分析。将黄斑区按照早期糖尿病视网膜病变研究(ETDRS)的分区划分为以黄斑中心凹为中心,直径分别为1mm的中心凹(fovea)环、1~3mm的内环(parafovea)、3~6mm的外环(perifovea),且每个圆环被进一步划分为颞(temporal,T)、上(superior,S)、鼻(nasal,N)、下(inferior,I)四个象限,共9个区域。系统自动分层视网膜,浅层毛细血管丛(superficial capillary plexus,SCP)界限为视网膜内界膜下3μm至内丛状层下15μm,深层毛细血管丛(deep capillary plexus,DCP)界限为内丛状层下15~70μm;视网膜厚度包括内界膜至色素上皮层的厚度。研究黄斑区9个区域浅层、深层毛细血管丛的血管密度和相应区域的视网膜厚度,见图1。所有参数使用自动化软件进行计算。
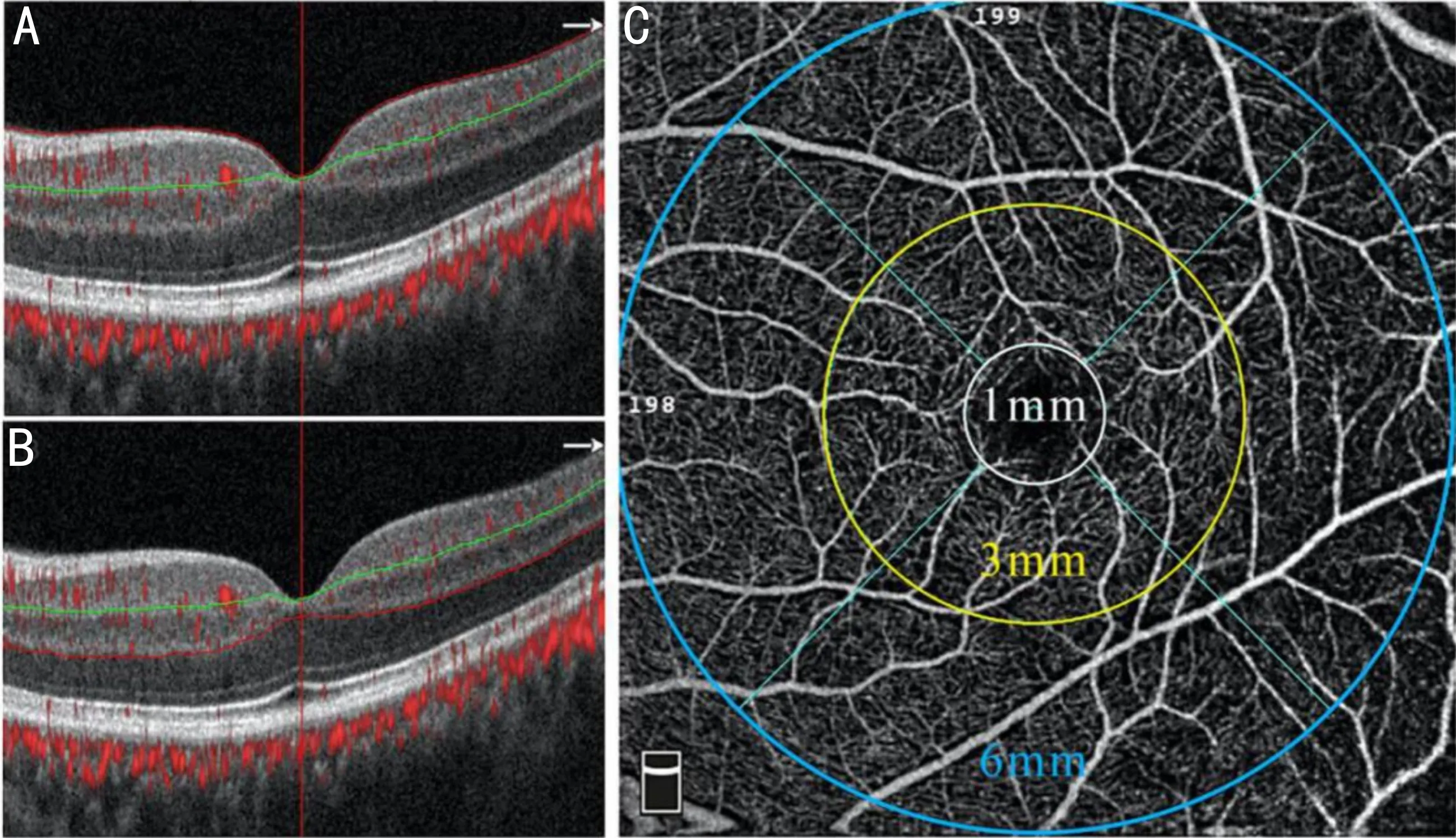
图1 OCTA分层和分区示意图 A:浅层毛细血管层(视网膜内界膜下3μm至内丛状层下15μm);B:深层毛细血管层(内丛状层下15~70μm);C:黄斑6mm×6mm范围,直径分别为1mm的中心凹环、1~3mm的内环、3~6mm的外环,且每个圆环被进一步划分为颞、上、鼻、下四个象限。
统计学分析:采用统计学软件SPSS 17.0对数据进行分析,计量资料服从正态分布用均数±标准差进行描述,不服从正态分布用中位数及四分位数描述。计数资料组间比较采用卡方检验。四组间比较根据资料是否服从正态分布分别采用单因素方差分析和秩和检验,组间两两比较采用Bonferroni法。各指标与屈光度的相关性采用Pearson直线相关或Spearman秩相关分析。以P<0.05为差异有统计学意义。
2结果
2.1基本资料比较共纳入115例青少年儿童,四组年龄、性别差异均无统计学意义(P>0.05),四组SE分别为0.0±0.3、-1.7±0.6、-4.2±0.9、-7.6±1.5D,差异有统计学意义(P<0.001)。四组眼轴分别为23.6±1.3、24.1±1.0、24.8±1.4、25.5±1.6mm,差异有统计学意义(P<0.001),见表1。
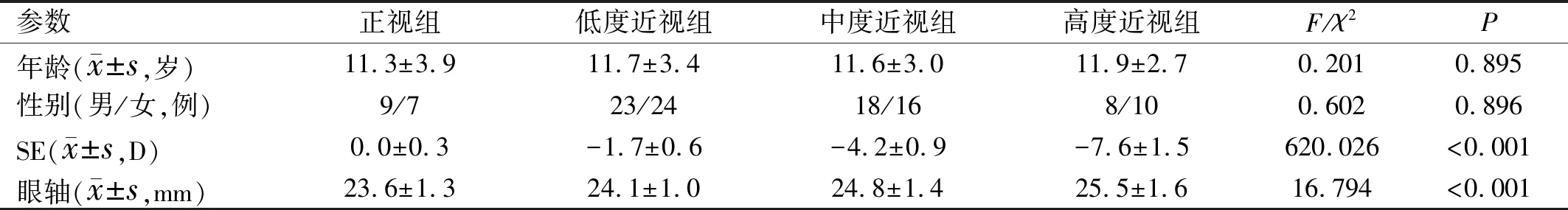
表1 各组患者一般信息和眼球参数比较
2.2四组黄斑区浅层毛细血管密度比较四组整体比较时,在黄斑区整体、内环、内环颞侧和鼻侧浅层毛细血管密度差异均有统计学意义(P=0.033、0.024、0.018、0.032),其余范围差异均无统计学意义(P>0.05)。两两比较时,在内环颞侧,高度近视组浅层毛细血管密度低于中度近视组、低度近视组和正视组,差异均有统计学意义(P<0.05);在黄斑区整体、内环和内环鼻侧,高度近视组浅层毛细血管密度低于低度近视组,差异均有统计学意义(P<0.05),高度近视组与中度近视组和正视组相比差异均无统计学意义(P>0.05);在所有黄斑区浅层毛细血管密度分区内,正视组与低度近视组、中度近视组,低度近视组与中度近视组相比差异均无统计学意义(P>0.05),见图2,表2。
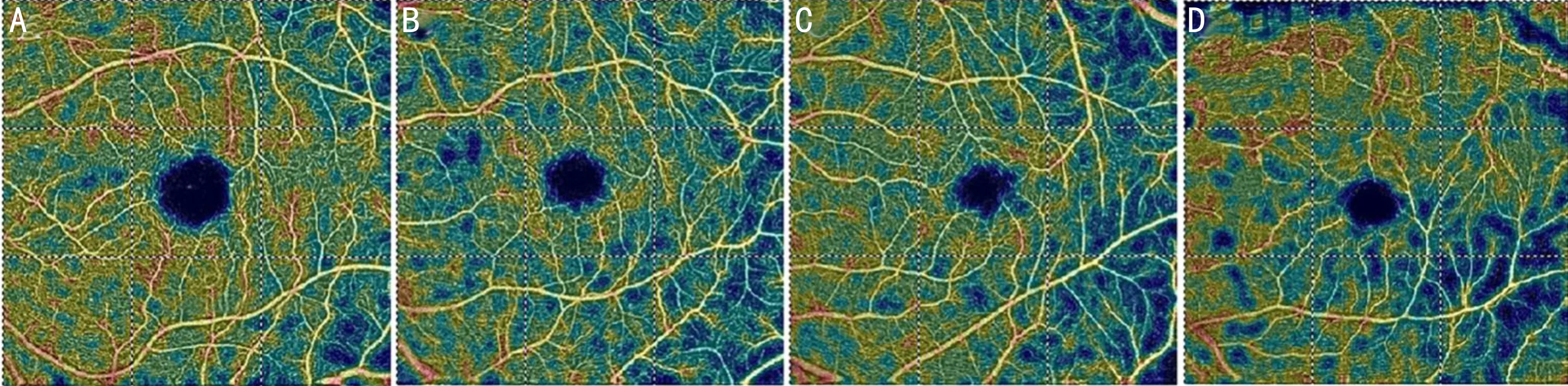
图2 不同屈光度浅层毛细血管密度图像比较 A:正视组;B:低度近视组;C:中度近视组;D:高度近视组。以高度近视组的毛细血管密度减少最为显著。

表2 黄斑区各组各部位浅层毛细血管密度的比较
2.3四组间黄斑区深层毛细血管密度比较四组整体比较时,在黄斑区整体、内环颞侧、外环及其4个象限深层毛细血管密度差异均有统计学意义(P<0.05),其余范围差异无统计学意义(P>0.05)。两两比较时,在黄斑区整体、外环、外环上方、鼻侧和下方,高度近视组深层毛细血管密度低于中度近视组、低度近视组和正视组,差异均有统计学意义(P<0.05);在内环颞侧,高度近视组深层毛细血管密度高于正视组,差异有统计学意义(P<0.05),高度近视组与中度近视组和低度近视组相比差异均无统计学意义(P>0.05),在外环颞侧,高度近视组深层毛细血管密度低于正视组和低度近视组,差异均有统计学意义(P<0.05),高度近视组与中度近视组差异无统计学意义(P>0.05)。在所有黄斑区深层毛细血管丛血管密度分区内,正视组与低度近视组、正视组与中度近视组、低度近视组与中度近视组比较,差异均无统计学意义(P>0.05),见表3,图3。

图3 不同屈光度深层毛细血管密度图像比较 A:正常组;B:低度近视组;C:中度近视组;D:高度近视组。以高度近视组的毛细血管密度减少最为显著。

表3 黄斑区各组各部位深层毛细血管密度的比较
2.4四组间黄斑视网膜厚度比较四组整体比较时,在黄斑区整体、内环及其4个象限、外环及其4个象限视网膜厚度差异均有统计学意义(P<0.05);在中心凹环处,视网膜厚度差异均无统计学意义(P>0.05)。两两比较时,在所有黄斑区分区内,正视组与低度近视组和中度近视组,低度近视组与中度近视组,差异均无统计学意义(P>0.05);在黄斑区整体、内环及其上方、下方和外环及其颞侧、上方、下方,高度近视组视网膜厚度低于中度近视组、低度近视组、正视组,差异均有统计学意义(P<0.05);在内环鼻侧,高度近视组视网膜厚度低于低度近视组,差异均有统计学意义(P<0.05),在外环鼻侧,高度近视组视网膜厚度低于正常组、低度近视组,差异均有统计学意义(P<0.05),见表4,图4。
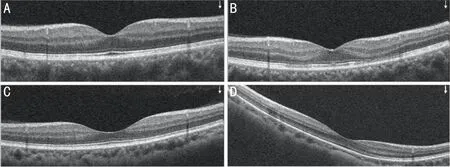
图4 不同屈光度视网膜厚度图像比较 A:正常组;B:低度近视组;C:中度近视组;D:高度近视组。

表4 黄斑区各组各部位视网膜厚度的比较
2.5黄斑区浅层毛细血管密度与近视屈光度的相关性分析黄斑区整体、内环及其颞侧和鼻侧浅层毛细血管密度与SE呈正相关(r=0.201、0.201、0.221、0.219,P=0.002、0.002、0.001、0.001),即近视度数越高浅层毛细血管密度越小;中心凹环、内环的上方与下方、外环及其四个象限浅层毛细血管密度与SE均无相关性(P>0.05),见表5。

表5 黄斑区浅层毛细血管密度与近视屈光度的相关性
2.6黄斑区深层毛细血管密度与近视屈光度的相关性分析黄斑区整体、外环及其4个象限深层毛细血管密度与SE呈正相关(r=0.246、0.263、0.172、0.200、0.250、0.296,P<0.001、<0.001、0.011、0.003、<0.001、<0.001),即近视度数越高深层毛细血管密度越小;内环颞侧深层毛细血管密度与SE呈负相关(r=-0.170,P=0.019),即近视度数越高深层毛细血管密度越大;中心凹环、内环及其上方、鼻侧和下方深层毛细血管密度与SE均无相关性(P>0.05),见表6。

表6 黄斑区深层毛细血管密度与近视屈光度的相关性
2.7黄斑区视网膜厚度与近视屈光度的相关性分析黄斑区整体、内环及其4个象限、外环及其4个象限的视网膜厚度与SE呈正相关(均P<0.05),即近视度数越高视网膜厚度越薄;中心凹环视网膜厚度与SE无相关性(P>0.05),见表7。

表7 黄斑区视网膜厚度与近视屈光度的相关性
3讨论
随着教育压力的增加,近视青少年儿童患病率也急剧上升[14],既往研究提出随着近视屈光度数的增加,眼轴会逐渐增长,虽然还未发生眼底严重病理改变但其视网膜已经发生相对应的变化[15]。在解剖学上,微血管比大血管更靠近黄斑中央凹[15],因此我们应当在矫正视力的同时综合分析近视人群眼底结构和微血管分布。OCTA在血流的测量中具有很好的重复性和再现性[16],并且可有效降低伪影,将视网膜自动分层,对于观察黄斑区的血流参数具有良好的可靠性[17]。本研究利用OCTA对四组不同屈光度青少年儿童的黄斑区进行6mm×6mm范围检测,检测范围包括黄斑中心凹、旁中心凹和中心凹周围,分区分别观察浅层毛细血管丛、深层毛细血管丛的血管密度和相应区域视网膜厚度,比既往研究观察范围更广、更细致。
对于黄斑区血管密度的研究,大多数研究认为近视人群浅层和深层毛细血管密度随着近视屈光度数增加而降低[15,18-21]。Fan等[19]对24~49岁的12例受试者的研究表明视网膜浅层和深层毛细血管密度在旁中心凹范围内均随近视屈光度增加而降低。Leng等[22]对8~87岁的68例受试者的研究表明高度近视患者浅层毛细血管密度更低,但是深层毛细血管密度无明显差异。而本研究发现随着近视屈光度增加,视网膜深层毛细血管密度降低,并且以外环范围内为甚,在内环范围差异无统计学意义。影响结果的因素除了不同研究纳入受试者年龄范围不一样,既往研究的受试者平均年龄大于18岁,而本研究纳入者是6~18岁青少年儿童,平均年龄11岁左右,加之既往研究样本量偏小,可能存在差异。
对于不同近视屈光度的青少年儿童黄斑区血管密度、视网膜厚度与屈光度的相关性分析中,本研究发现总体上浅层毛细血管密度、深层毛细血管密度、视网膜厚度均与近视屈光度呈负相关,即这三个指标的检测值随着近视屈光度增加而减少,具有一致性,可能是因为近视屈光度增加,眼轴增长,视网膜的拉伸,从而血管管径减小血管密度降低。
本研究存在一定的局限性。因为属于横断面研究的限制,纳入样本量相对较小,难以排除个体差异对于测量结果的影响,亟待进一步增大样本量以进一步证实该研究结果。另外,儿童的眼球处于发育增长期,年龄的影响不可忽视,本组因样本量的限制,没有对年龄进行分层研究。总之,OCTA可作为一种无创、实用的影像学技术定量评估并发现与屈光不正相关的各种早期病理改变,这些早期变化的发现对于疾病早期并发症的预防提供了关键的证据,这将在未来青少年儿童近视防控工作中发挥重要作用。

