体质指数过低对全膝关节置换术后疗效的影响△
吴 乾,王宏志,陈张欢,张 勇,蒋定华,李立松,黄立新,徐 五
(苏州大学附属第一医院骨科,江苏苏州215006)
全膝关节置换术是治疗重度退行性膝关节炎的金标准,预计到2030年,美国全年初次全膝关节置换数量将达到348万例[1]。在国内,随着老龄化的进展以及老年患者对生活品质追求的提高等因素的影响,因膝关节疼痛以及活动受限入院诊疗的老年患者逐年增多。因此通过术前指标筛选出高危患者将有助于医生在优化资源分配的同时提高临床工作效率。
由于生活水平的提高以及食物谱的改善,肥胖率在发达国家与部分发展中国家不断增高。据报道,在美国成年人口中肥胖率为35%,而全球肥胖率为13%,远高于欧美国家的消瘦率[2]。故既往研究主要集中在术前患者肥胖与术后疗效的相关性分析[3,4]。但是BMI过低也是营养失调的一种表现,根据《中国居民营养与慢性病状况报告(2015年)》显示,目前我国成人消瘦率占总人口的11.9%,远高于欧美报道的2.3%、6%[2,5]。近年来也有学者指出患者术前BMI过低也与术后预后不良相关,但目前在全膝关节置换领域尚缺乏相关研究。故本研究回顾性分析本医院2015年1月~2017年12月诊治的TKA患者,旨在探究术前BMI低于正常值是否影响其手术疗效。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)Kellgren-Lawrence(K-L)分级为Ⅲ级及IV级的KOA患者;(2)行初次单侧全膝关节置换术;(3)患侧下肢无其他既往手术史;(4)中老年患者 (年龄>45 岁);(5) BMI<25 kg/m2;(6)同意参与本次研究并签署知情同意书、依从性好、配合度高、随访2年以上者。
排除标准:(1)翻修、二次手术;(2)类风湿性关节炎、创伤性关节炎、强直性脊柱炎;(3)双侧膝病变;(4)术前合并有严重冠心病、肺心病以及血液病;(5)围手术期资料不全者;(6)配合度差以及患有精神疾病者。
1.2 一般资料
2015年1月~2017年12月,共176例患者符合上述标准,纳入本研究,以术前BMI作为分组依据,其中低BMI组(BMI<18.5 kg/m2)共35例;正常 BMI组(18.5 kg/m2≤BMI<25 kg/m2)共 141 例。所有患者均随访至术后2年以上。本研究经本院伦理委员会审核并同意,所有患者均知情同意。
两组患者术前资料见表1,两组在性别构成、年龄、美国医师协会麻醉(American Society of Anesthe⁃siologists,ASA)评级的差异均无统计学意义(P>0.05)。此外,低BMI组患者术前平均BMI显著低于正常 BMI组(P<0.05)。
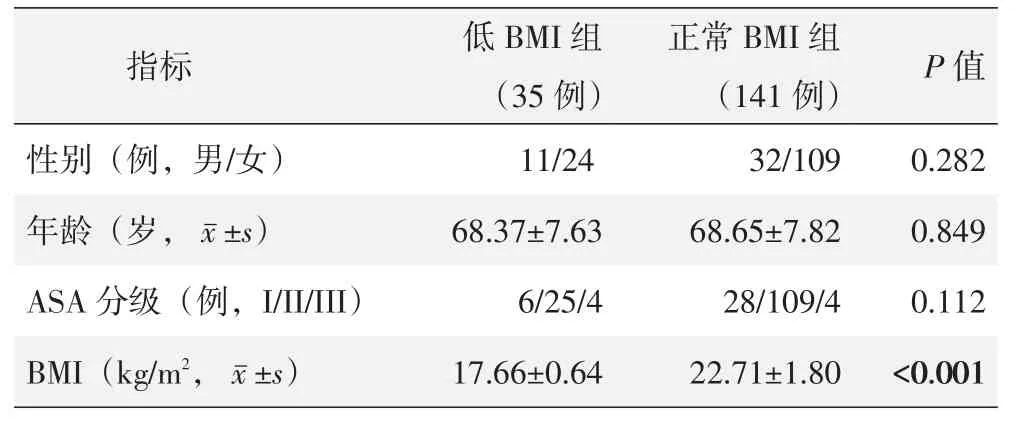
表1 两组术前一般资料与比较
1.3 手术方法
手术均由苏州大学附属第一医院同一病区的骨科医生完成。患者均采用全身麻醉,选择后稳定型膝关节假体。手术均实行标准髌骨旁入路,测量截骨法,骨水泥固定假体。手术常规应用止血带及引流管。
1.4 评价指标
患者的基本资料由患者住院期间记录统计完成。患者住院期间观察指标主要包括手术时间、术中出血量、输血人数、住院时间、伤口并发症及血栓情况等。此外,使用疼痛视觉模拟评分(visual analogue score,VAS)来量化膝关节疼痛程度,分别于患者术前,术后24、48、72 h记录活动时VAS评分。分别于术前、术后6个月、术后1年以及术后2年测量膝关节活动度(range of motion,ROM),同时辅助患者填写美国膝关节协会KSS评分量表(American Knee Society knee score,KSS评分)以评估膝关节功能。记录随访期间并发症发生情况,例如假体周围感染、假体松动、假体脱位、局部疼痛、死亡等。
1.5 统计学方法
采用SPSS 26.0软件进行统计学分析,计量资料采用(±s)表示,采用t检验;计数资料采用卡方检验或Fisher确切概率法。P<0.05为差异具有统计学意义。
2 结果
2.1 围手术期资料
两组患者围手术期资料见表2,低BMI组住院时间显著多于正常BMI组(P<0.05),但两组术中失血量的差异无统计学意义(P>0.05)。在不良事件方面,低BMI组的血栓事件发生率高于正常BMI组,但差异无统计学意义(P>0.05);低BMI组伤口并发症共6例,包括5例伤口红肿、1例伤口浅表感染,显著高于正常BMI组(P<0.05);低BMI组输血率显著高于正常BMI组(P<0.05);低BMI组围手术期抢救事件发生率高于正常BMI组,但差异无统计学意义(P>0.05)。

表2 两组患者围手术期资料与比较
疼痛方面,两组患者术前VAS评分差异无统计学意义(P>0.05)。而术后24、48、72 h低BMI组VAS评分均显著高于正常BMI组(P<0.05);随时间推移,两组患者VAS评分均显著下降(P<0.05)。
2.2 随访结果
两组患者均随访24个月以上,两组患者随访资料见表3。随时间推移,两组患者膝关节伸屈ROM显著增加(P<0.05)、KSS评分显著增加(P<0.05)。相应时间点,两组间ROM和KSS评分的差异均无统计学意义(P>0.05)。
所有患者随访至术后2年,期间均未出现失访者,两组随访期间不良事件具体情况如表3所示。两组患者术后并发症发生率分别为11.42%、7.80%,差异无统计学差义(P>0.05)。
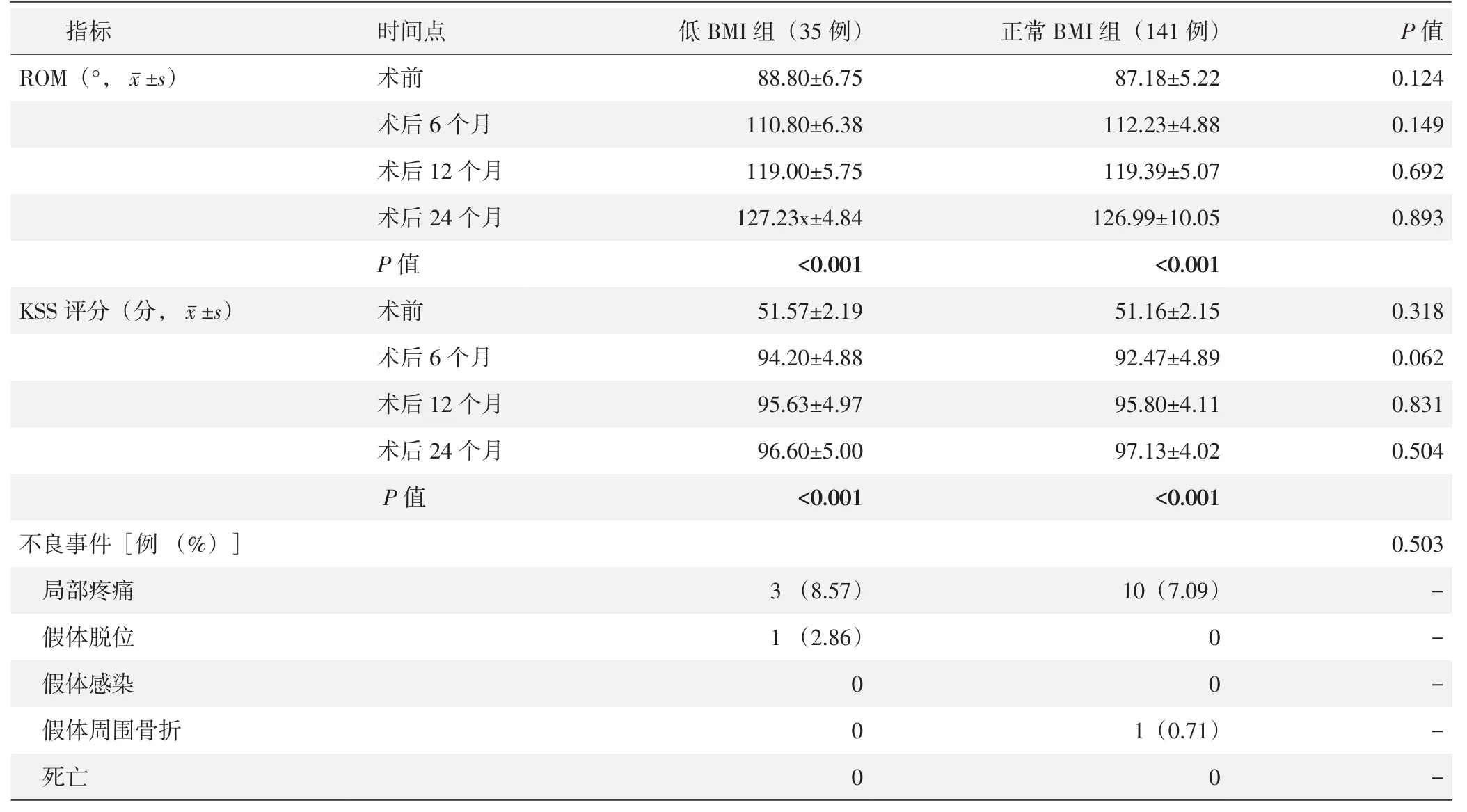
表3 两组患者随访结果与比较
3 讨论
欧美等西方国家与亚洲人种体型差异较大,体型肥胖患者人数远超过体型消瘦患者,因而医生偏向把更多的医疗资源集中于肥胖患者[6]。但近年来有部分学者认为患者体重较轻可能也预示着全关节置换术后恢复不良[7,8]。对于中重度退行性骨关节炎的患者,进行全关节置换是目前解决膝关节疼痛以及功能障碍的最优治疗方式,其术后20年假体生存率高达90%。然而不同患者手术疗效差异显著,而手术本身创伤大,住院花费也高,对患者家庭以及医保而言,均是不小的挑战。
本研究结果显示尽管两组患者术中出血量及术后血栓发生率无明显差异,但低BMI组患者围手术期输血风险高于正常BMI组患者。Anoushiravani等[9]进行的一项队列研究结果也显示术前BMI≤19 kg/m2的患者TKA术后出现贫血的风险更高。目前TKA围手术期血液管理并未得出统一策略,因此既往报道TKA术后的输血率差异较大,在3%~67%不等[10-15]。在 Park 等[16]进行的一项研究中,对 20 例BMI较低的骨关节炎或类风湿性关节炎患者的预后进行了回顾性研究,结果显示体重过轻的患者中术后30 d内输血率高达65%,可能由于该研究纳入的患者术前合并症较多,导致该研究术后低BMI患者输血率远高于本研究。
术后急性疼痛是全膝关节置换的常见并发症之一,其本质上是一种急性伤害感受性疼痛。传统的痛觉神经传导机制认为由于手术损伤了皮肤、肌肉、韧带、骨膜和滑膜等组织以及缺血再灌注引起的血管损伤刺激了局部感受器,从而产生了疼痛信号[17]。而近年来有学者提出疼痛中枢敏感化和外周敏感化也是术后疼痛的重要机制,术后痛觉过敏降低了患者疼痛阈值[18]。尽管本研究结果显示低BMI患者术后24、48、72 h疼痛评分以及术后并发症发生率均高于正常组患者,但从远期手术疗效而言,术前低BMI并未影响患者术后膝关节的活动度以及功能恢复,可见TKA的手术疗效对于此类低BMI患者依旧显著。但目前针对低BMI患者安全有效的疼痛管理仍处在探索阶段,而联合骨科医生、麻醉医生以及护士组成的多学科合作管理以及应用物理辅助治疗等进一步优化围手术期镇痛可能是未来的发展方向。
此外,本研究显示低BMI组患者术后切口并发症发生率高于正常BMI组患者,既往研究报道与正常体重患者相比,术前低BMI患者术后发生伤口血肿的风险也更高[19]。发生此类现象可能与低BMI组患者较低的营养储备影响了患者免疫系统发挥功能相关[20]。
当然,本研究尚且存在以下局限性:(1)本研究低BMI组患者仅30例,样本量较小;(2)本研究为单中心研究,手术疗效受到手术医师水平的影响;(3)本研究为回顾性研究,结论可靠性一般;(4)本研究随访仅为术后2年,其远期疗效以及并发症发生情况还需进一步探究。尽管本研究存在以上局限性,但为低BMI患者术前营养、支持等治疗提供了一定的理论依据。
综上所述,与正常BMI的患者相比,术前BMI低于18.5 kg/m2的患者术后输血风险及伤口并发症发生率更高。此外,低BMI的患者术后疼痛也较正常BMI患者更明显,但术后2年膝关节运动度及功能恢复均达到满意效果。

