胰十二指肠切除术后超疗程使用质子泵抑制剂致感染性并发症的风险因素分析
陈大宇,王黎娜,卞晓洁,毛谅,伏旭,陈潇远,5,仇毓东,葛卫红*(1.南京大学医学院附属鼓楼医院药学部,南京 210000;2.南京大学医学院附属鼓楼医院 南京临床药学中心,南京 210000;3.沈阳药科大学生命科学与生物制药学院,沈阳 110016;.南京大学医学院附属鼓楼医院肝胆胰中心,南京 210000;5.东南大学医学院,南京 211189)
胰腺是人体重要的消化器官,分为外分泌腺及内分泌腺。外分泌腺由腺泡及腺管组成,胰液由腺管排出进入十二指肠,胰液中含有胰蛋白酶原、脂肪酶、淀粉酶等重要消化酶及酶原。累及壶腹部、胆总管下段、胰头或十二指肠的恶性肿瘤的标准外科治疗方法为胰十二指肠切除术,又被称为Whipple 手术[1-2]。
胰十二指肠切除术是现今胰腺癌手术治疗的最为广泛采用的术式[3-4],其手术涉及范围广、累及器官多、术程长导致其一直是肝胆胰外科最为困难的术式之一。虽然如今医学水平日渐提升,胰十二指肠切除术的围术期死亡率已经控制在3%~5%[5-6],但是围术期患者常常伴随有肝功能的损害、胰瘘、胆瘘、消化功能的减退以及免疫功能的下降,进而导致感染性并发症频发。
由于胰十二指肠切除术不仅涉及消化液的分泌器官,同样牵涉到消化道的改道,对整个肠道环境都会有较大影响,围术期处理不当很容易引起肠道细菌移位导致的感染及切口感染。感染性并发症是胰十二指肠切除术后最常见的一种并发症,根据文献报道,胰十二指肠切除术的感染性并发症的发生率在8%~47%[7-9]。
在传统理念中,胰十二指肠切除术后的患者需要至少禁食7 d,期间使用肠外营养进行治疗[10];而在这种情况下,出于预防迟发性胰瘘和应激性溃疡的考虑,许多进行胰十二指肠切除术围术期管理的医师选择延长使用质子泵抑制剂和生长抑素类似物的疗程。因此,本研究进行了一项回顾性研究,分析不同的围术期药物治疗方案及疗程对胰十二指肠切除术后患者发生感染性并发症的影响。
1 研究方法
1.1 现有的研究结果
在2017年发表的一篇胰十二指肠切除术后感染性并发症发生的危险因素荟萃分析中提出,患者的术前血清白蛋白水平低、手术时长过长、围术期输血以及胰瘘为胰十二指肠切除术围术期感染性并发症的高危因素[11]。
根据指南[12],围术期使用生长抑素及其类似物对于患者的收益仍然存在争议。
1.2 一般资料与研究对象
本研究为单中心回顾性研究,2018年1月1日至2019年12月31日于南京大学医学院附属鼓楼医院肝胆胰中心行胰十二指肠切除术的住院患者。
纳入标准:①年龄≥18 岁;② 既往未接受腹部外科手术的患者;③ 既往未进行全身化疗、放疗的患者;④ 进行标准Whipple 手术的患者;⑤ 既往未进行器官移植。
排除标准:① 同时合并有其他部位的恶性肿瘤的患者;② 阿尔茨海默病、脑血管疾病急性期及后遗症或其他客观原因导致病史无法正确采集的患者;③ 术前存在局部或全身细菌感染且未能有效控制的患者;④ 术前评估后存在明确手术禁忌的患者;⑤ 术前有休克等危重症病史的患者;⑥ 术中发现转移灶或其他原因不能按照术前规划行胰十二指肠切除术,而需要扩大、中止手术的患者;⑦ 因外科手术原因术后24 h 内出现严重并发症的患者;⑧ 既往存在其他恶性肿瘤病史的患者;⑨ 术后病理发现为良性疾病的患者。
1.3 数据收集
本研究数据通过临床诊疗记录以及患者随访记录收集,包括患者基础病情及手术信息:年龄,性别,诊断及病史,营养风险筛查结果,术前退黄引流状况,术中胆汁培养结果,手术术程,术中出血量,输血量;预防性抗菌药物的选择,生长抑素及其类似物的种类及疗程,质子泵抑制剂的种类及疗程,Child-Pugh 肝功能评级。患者术前血液检查结果包括总胆红素(TB)、国际标准化比值(INR)、血清白蛋白(ALB)、C 反应蛋白(CRP)、体质量、体质指数(BMI)、血清前白蛋白(PA);患者的感染性并发症的情况,包括感染的部位、可能的病原菌以及发生感染的时间。
患者感染性并发症的诊断包括但不限于腹腔感染、手术切口感染、肠道感染、血流感染、呼吸系统感染、中枢神经感染等。患者相关感染的诊断主要参考《热病:桑福德抗微生物治疗指南》[13]的相关诊断标准,结合患者的具体体征记录、相关组织细菌学培养结果、影像学报告、抽血检查、抗菌药物使用以及术后病程描述。
其中,胰十二指肠切除术相关的主要感染为腹腔感染及手术切口感染。腹腔感染判断主要依靠结合置管史、腹部查体、实验室检查(白细胞计数、中性粒细胞百分率、C 反应蛋白及降钙素原)以及引流情况;进一步的判断可以依靠CT 等影像学依据[14]。手术切口感染判断为:术后30 d 内,切口部位出现脓性引流液或需打开手术切口进行清创,切口分泌物培养结果阳性,体温>38 ℃或存在手术切口红肿[15]。
1.4 统计学分析
采用SPSS SE 22.0 软件对数据进行统计学分析、处理。对于组间计数资料分布采用卡方检验。计量资料的比较,符合正态分布的数据采用t检验,数据以均数±标准差表示;不符合正态分布的样本采用Wilcoxon 秩和检验,数据以M(P25,P75)表示。以P<0.05 表示差异具有统计学意义。
1.5 伦理以及信息安全
本研究为单中心回顾性研究,严格遵守赫尔辛基宣言,并经过医院伦理委员会批准实施(伦理批件号为:2020-138-01)。本研究采用加密数据库存储相关信息,且数据中不包括可以追踪到受试者的隐私资料(如身份证号、病历号、地址、联系方式等)。
2 结果
2.1 患者基础情况
根据本文的纳入排除标准最终纳入150例患者,获取患者的具体基础信息。
2.2 感染性并发症及临床指标
在纳入研究的150例患者中,有65例(43.3%)患者发生了感染性并发症,其中46例(70.77%)为腹腔内感染;11例(16.92%)为手术切口相关感染;有5例(7.69%)发生了血流感染,其中1例进展为脓毒症;4例(6.15%)诊断为肺部感染;1例(1.54%)为尿路感染。同时发生两种感染性并发症的患者共2例,均为腹腔内感染伴血流感染。将患者按照是否发生感染性并发症分组,并比较两组患者的相关临床指标及状况,发现两组间在各项指标上差异无统计学意义,具有可比性,具体数据见表1。

表1 患者手术信息及术前相关临床指标Tab 1 Surgery information and preoperative clinical indexes of patients
2.3 围术期感染性并发症发生危险因素的回归分析
将患者的年龄、性别、BMI、是否患有糖尿病、术前肝功能Child-pugh 评级、术前退黄引流状况、术前感染状况、术中胆汁培养结果、手术相关信息(包括手术时长,是否术中输血)、围术期的药物治疗方案(包括术前预防性抗菌药物方案、质子泵抑制剂的种类、质子泵抑制剂的疗程、生长抑素的疗程)以及术后出现胰瘘的情况,将上述因素进行单因素分析,结果见表2。

表2 胰十二指肠切除术后感染性并发症影响因素的单因素分析Tab 2 Univariate analysis of risk factors associated with infectious complications after the pancreaticoduodenectomy
经过单因素分析发现,术中胆汁培养结果、质子泵抑制剂的疗程、生长抑素的疗程以及是否发生胰瘘是术后感染发生的高危因素,将相关指标进行多因素分析,得到的Logistic 模型具有统计学意义,χ2=45.886,P<0.001。该模型能够正确分类73.3%的研究对象。模型的敏感度为80.0%,特异度为64.6%,阳性预测值为71.2%,阴性预测值为74.7%。模型纳入的四个自变量中,术中胆汁培养结果、质子泵抑制剂的疗程和是否发生胰瘘对术后感染有明显影响(P<0.05)。术中胆汁培养如果阳性,术后感染性并发症发生的风险增加276%。术后如发生胰瘘,感染性并发症发生的风险较无胰瘘患者高3.51 倍。质子泵抑制剂如超疗程使用,术后感染性并发症发生的风险较正常使用患者高1.58 倍。具体多因素分析结果见表3。
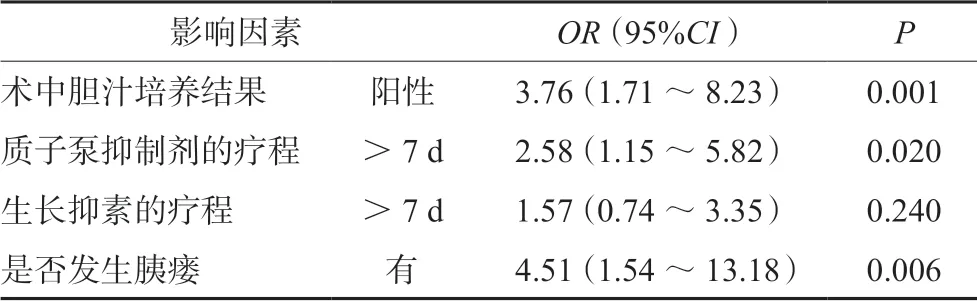
表3 胰十二指肠切除术后感染性并发症发生影响因素的多因素分析Tab 3 Multivariate analysis of risk factors associated with infectious complications after the pancreaticoduodenectomy
2.4 围术期感染性并发症的其他相关信息分析
为了分析感染性并发症发生的时机与质子泵抑制剂的疗程是否相关,将是否超疗程使用质子泵抑制剂进行患者分组,将两组患者的感染性并发症术后发生时间进行比较发现,两组感染性并发症发生的时间并无明显差异[(9.47±1.35)dvs(10.01±2.18)d,P=0.76]。同时,延长使用质子泵抑制剂的疗程也并不能降低胰瘘(12.5%vs21.7%,P=0.15)及消化道出血(1.0%vs2.2%,P=0.55)的发生风险,具体结果见表4。
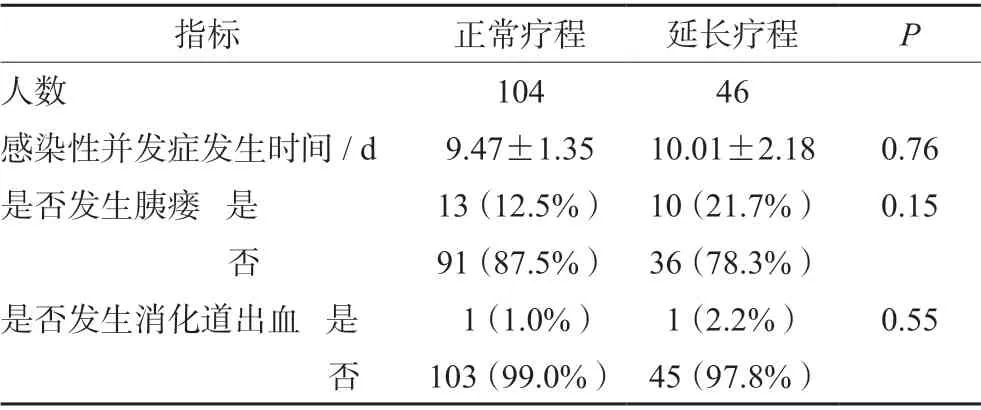
表4 不同质子泵抑制剂疗程并发症详细信息Tab 4 Detailed information of postoperative complications with different durations of proton pump inhibitor use
3 讨论
3.1 本研究结果分析
胰十二指肠切除术是治疗壶腹癌、胰头癌、胆总管下段癌的标准术式,而术后感染的原因较为复杂。既往的研究结果及相关指南提示,包括营养支持治疗在内的多种手段可以改善患者的预后[12]。
质子泵抑制剂是继H2受体阻断药后的最广泛使用的抑制胃酸分泌药,也是目前抑制胃酸分泌作用最强的一类药物,其对于H+-K+-ATP 泵有强大的抑制效果。作为预防围术期应激性溃疡的主力药物,其改善患者消化道应激状况的疗效和作用是毋庸置疑的。
在类似胰十二指肠切除术这种术后病程较长的大手术术后,许多医师认为长时间使用质子泵抑制剂依然可以使得患者获益。但是长时间打破消化道内的体液平衡,很可能带来许多不良的后果。Singh 等[16]指出,长期应用质子泵抑制剂可能增加患者自发性腹膜炎的发生率。其可能的发生机制是破坏了消化道内的体液和酸碱平衡,导致肠黏膜屏障受到破坏,肠道菌群移位导致感染[17-18]。同时,Cohen 等[19-20]研究指出,质子泵抑制剂的长期使用同样会增加社区获得性肺炎的发生风险,可能原因为质子泵抑制剂的使用同时会抑制呼吸道腺体的分泌功能,因而导致呼吸道黏膜功能下降,进而增加肺部感染的发生率。
既往未有研究探明胰十二指肠切除术后感染性并发症的发生和质子泵抑制剂的用药方案之间的关系,而质子泵抑制剂类药物的过量使用在近年来已经引起大量的反思和讨论,因此本研究为进一步规范化和精益化的推进质子泵抑制剂的临床使用提供了证据和初步的探索。本研究发现,延长质子泵抑制剂的疗程并不能降低胰十二指肠切除术后的胰瘘和消化道出血的发生率,但是却增加了围术期感染性并发症的发生风险。结合既往的文献报道[21]分析发现,胰十二指肠切除术后的感染性并发症及胰瘘的发生主要集中在术后的7 ~14 d,在患者的胰腺外分泌功能逐渐恢复之后,尽快恢复患者肠道环境的酸碱及体液平衡可能对患者的恢复有益,因此延长使用质子泵抑制剂无益于患者肠道环境的恢复,可能导致肠道菌群的紊乱及肠黏膜的损伤,反而无益于患者的恢复。
3.2 本研究的不足及展望
本研究存在着一定的局限性,为单中心研究,且经纳入排除筛选后的样本量为150 人,较大型研究仍有不足;设计为回顾性研究,相较于前瞻性研究存在一定的不足,且对于药物治疗方案的分析无法做到更为精细的控制和定量,在未来可能需要前瞻性、更大样本量、多中心的研究来证实胰十二指肠切除术后质子泵抑制剂对感染性并发症的作用,从而推动围术期药物治疗方案的进一步改进和完善,推进药物治疗的精细化、个体化,为患者的药物治疗谋得更多获益。

