不同部位B 超在异位妊娠诊断中的应用分析
杨燕芬
(汉川市第二人民医院超声科 湖北 汉川 431602)
异位妊娠又被称为“宫外孕”,属孕卵在子宫腔外着床并发育的妊娠情况。导致异位妊娠的因素众多,如输卵管炎症、输卵管发育不良、辅助生育技术应用、精神因素至输卵管功能异常等[1]。在临床上主要表现为阴道出血、停经、剧烈腹痛等,严重者可能出现失血性休克,严重威胁患者生命安全。因此,异位妊娠的早期诊断与治疗显得尤为重要。超声检查是异位妊娠常见辅助检查手段,其检测方式主要有两种,即经腹部检查与经阴道检查。检查方式不同所具有的诊断效果也存在一定差异。本研究以2019 年10 月—2020 年10 月收治的80 例异位妊娠检查患者为研究对象,就不同部位B 超诊断价值进行了探究,具体报道如下。
1 资料及方法
1.1 资料
本次研究共纳入研究对象80 例,采集于2019 年10 月—2020 年10 月,均为在我院接受异位妊娠检查患者。其中初产妇41 例,经产妇39 例,年龄最小22岁,最大38 岁,平均(28.65±3.39)岁,阴道出血78例,小腹疼痛67 例,停经史80 例,停经时间40 ~98(62.25±12.33)d。所有研究对象均接受腹部B 超与阴道B 超检查,将前者设为对照组,后者设为观察组。两组研究对象相同,故基线资料比较差异无统计学意义(P>0.05)。
纳入标准:(1)同时接受腹部B 超与阴道B 超检查者;(2)无异位妊娠史者;(3)自愿参与研究并签署知情同意书者;(4)未患有其他妇科疾病者。
排除标准:(1)不配合本次研究者;(2)存在沟通障碍、精神障碍者;(3)存在阴道炎症者;(4)无法行阴道B 超检查者。
1.2 方法
1.2.1 对照组 为患者实施腹部B 超检查:指导患者在检查前1 ~2 h 饮用400 ~600 mL 温水,让膀胱处于充盈状态,如患者需要即刻进行检查,可指导其口服50%葡萄糖500 mL+速尿20 mg,达到膀胱短时间内充盈目的。在检查过程中,患者取正卧位,利用迈瑞DCN2 S 超声诊断系统(腹部超声模式)经患者腹部斜切、纵切、横切检查,全面了解与掌握其子宫状况,并根据异位妊娠超声征象检出情况进行结果判断,如是否存在子宫内膜增厚现象,卵巢周围是否有包块、附件周围是否有包块,包块性质、子宫内是否存在孕囊等。
1.2.2 观察组 为患者实施阴道B 超检查:在检查前通过健康教育使患者对阴道B 超检查目的、流程、注意事项等具有一定了解,提高患者配合度。指导患者检查前少饮水或不饮水,排空膀胱。部分患者可能存在低置胎盘、子宫前倾、子宫前屈等症状,为准确识别、观察患者子宫情况,提高诊断准确度,可指导此部分患者留有些许尿液。检查过程中,患者去膀胱截石位,通常可将检查床适当抬高,但不超过15°,以防盆腔积液流向后侧误导结果。将迈瑞DC-N2 S 超声诊断系统调整为阴道超声模式,探头常规消毒后戴上无菌安全套,严格遵循无菌操作原则将其探入患者阴道中,在患者子宫纵切面影像完全显示后,缓慢地左右移动探头、上下移动探讨,观察患者子宫情况(包括宫体大小、宫体结构、宫底情况、宫颈情况等)、输卵管情况、卵巢情况、盆腔情况等,根据超声征象检出情况进行异位妊娠诊断。图1 为异位妊娠阴道B 超检查影像学资料。
1.3 观察指标
对对照组与观察组异位妊娠诊断结果,包括异位妊娠检出率、阳性预测值、阴性预测值、灵敏度、特异度、准确度进行统计分析;对两组超声征象检出情况进行比较,包括胚芽、盆腔积液、心血管搏动、附件包块、宫腔假孕囊等。
1.4 统计学方法
采用统计学软件SPSS 26.0 处理研究数据,计量资料用(均数±标准差s)表示,计数资料用例数(n)、百分率(%)表示,比较行t检验或χ2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 对照组异位妊娠诊断结果
80 例研究对象,对照组检出异位妊娠52 例,检出率为76.47%(52/68)。与病理结果比较,对照组异位妊娠阳性预测值为92.31%(48/52)、阴性预测值为28.57%(8/28),灵敏度为70.59%(48/68),特异度为66.67%(8/12),准确度为70.00%(56/80),见表1。

表1 对照组异位妊娠诊断结果(n)
2.2 观察组异位妊娠诊断结果
80 例研究对象,观察组检出异位妊娠65 例,检出率95.59%(65/68)。与病理检验结果比较,观察组异位妊娠阳性预测值为96.92%(63/68)、阴性预测值为66.67%(10/15),灵敏度为92.67%(63/68),特异度为83.33%(10/12),准确度为91.25%(73/80)。观察组异位妊娠检出率、灵敏度、准确度与对照组比较,差异具有统计学意义(χ2=5.375、11.027、11.563,P<0.05),见表2。

表2 观察组异位妊娠诊断结果(n)
2.3 两组超声征象检出情况比较
观察组超声征象检出率均高于对照组,差异有统计学意义(P<0.05),见表3。
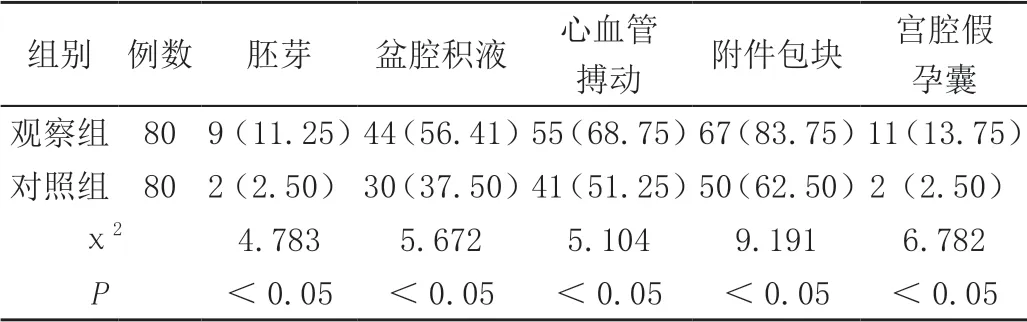
表3 两组超声征象检出情况比较[n(%)]
3 讨论
据研究报道显示,异位妊娠妇产科常见急腹症,也是降低孕龄期女性生活质量,增加孕龄期女性妊娠死亡风险的重要因素之一,其发病率约为2%~5%,并以输卵管异位妊娠最为常见,占整体的95%以上;其病死率占孕妇病死人数的10%~25%[2]。面对近年来异位妊娠发病率的不断上升,有必要加强异位妊娠诊疗研究,以提高异位妊娠早期诊断准确性、有效性,为异位妊娠患者身心健康与生命安全提供保障。
基于近些年影像学技术的高速发展与推广应用,B超技术水平大幅度提高,并以其操作简便、无创伤、速度快、频率高、体内器官结构观察效果好等特征,备受医学界青睐,并在妇科疾病诊断中得到广泛运用[3]。基于异位妊娠B 超检查研究的不断深入,总结出异位妊娠超声征象,为异位妊娠确诊提供了有力依据。如,B 超检验的声像图显示患者宫腔外存在含有胚芽或卵黄囊的妊娠囊;附件区存在非囊性肿块;附件区包块周边存在环状高回声,且回声分布紊乱;宫腔外可见存活胎儿;子宫直肠陷凹内存在游离性液体,呈低回声暗区或无回声暗区等[4]。故在本研究中通过探查子宫、输卵管、卵巢、盆腔,观察胚芽、盆腔积液、心血管搏动、附件包块、宫腔假孕囊等超声征象进行异位妊娠诊断。
目前,异位妊娠超声检查中,有腹部B 超检查与阴道B 超检查两种,位置不同检查流程与结果也不同。本研究结果显示阴道B 超异位妊娠的检出率、灵敏度、特异度、准确度更高[5]。与此同时,超声征象检出情况比较,阴道B 超的检出率明显高于腹部B 超,利于异位妊娠识别与判断。但值得注意的是阴道B 超扫描范围有限,需要患者高度配合,需要医师严谨操作。此外,也有研究表示,不同部位B 超与阴道B 超联合运用可进一步提高异位妊娠诊断效果。对此,在临床实践中,可加大阴道B超推广力度,能够根据患者具体情况合理制定检查方案,确保诊断有效、安全、准确。

