CMA联合染色体核型分析对胎儿结构异常的筛检效力影响
谢倩倩,田瑞霞,姚荣华,高 静,吴隽姝,吴明星,赵旭亮△
(1.中国人民解放军联勤保障部队第901医院妇产科,合肥 230001; 2.华中科技大学同济医学院附属协和医院检验科,合肥 230001)
产前超声检查可发现结构异常胎儿,从而分析胎儿是否有先天性遗传疾病。在经超声发现胎儿结构异常后,利用常规染色体核型分析,可进一步对胎儿染色体结构、数目异常情况进行分析[1]。但其也有较明显缺点,如存在培养失败率、操作要求高、结果易受多种因素影响、耗时长[2]。并且若胎儿染色体组中存在小片段的染色体缺失则可能无法检出。因此为提高染色体异常检出的准确性,染色体微阵列分析(chromosome microarray analysis,CMA)技术应运而生,其具有能检出染色体组微小缺失或重复片段的优势,同时能对胎儿全基因组进行扫描,实现对整个染色组的全局分析[3]。但有研究表示,CMA技术对染色体倒位、低水平嵌合体的检出具有局限性[4]。考虑可将传统染色体核型分析技术与CMA技术联合应用于结构异常胎儿的染色体分析中,以提高临床染色体异常检出率。本研究探讨CMA技术与传统染色体核型分析技术联合应用对胎儿结构异常的筛检效力。
1 资料与方法
1.1 一般资料
选择2018年6月至2019年10月于中国人民解放军联勤保障部队第901医院进行产前超声诊断后提示胎儿结构异常、有不良妊娠史或孕前夫妻双方常规显带核型分析显示有一方有染色体异常的孕妇131例为研究对象,年龄24~48岁,平均(28.78±2.65)岁,平均孕周(20.25±3.42)周。纳入标准:(1)符合中华医学会全国超声医学会制订的产前超声胎儿结构异常诊断标准[5],或有流产、畸形儿生育史等不良妊娠史,或夫妻双方有一方有染色体异常;(2)年龄大于18岁;(3)孕周11~25周。排除标准:(1)家属或孕妇不同意参与本研究;(2)超声显示致死性结构异常;(3)有羊腹腔穿刺禁忌证。本研究经医院伦理委员会批准(20180075S03),孕妇及家属知情同意。按照检查方式不同分为CMA组、染色体核型分析组及联合组。
1.2 方法
CMA组仅采用CMA技术分析染色体异常,染色体核型分析组仅采用染色体核型技术分析染色体异常,联合组采用两种方式联合分析染色体异常。所有孕妇入组后均接受超声检查,得到产前诊断指征,然后接受CMA、染色体核型分析检测。CMA技术具体方法:(1)由同一级别妇产科医师采用羊腹腔穿刺技术或脐静脉穿刺技术,在B超引导下穿刺抽取羊水,为避免孕妇有创穿刺抽取多次羊水,≤24周的孕妇均在首次抽取羊水时共抽取30 mL,10 mL进行CMA检查,20 mL进行染色体核型分析,>24周的孕妇在首次抽取时共抽取10 mL羊水、1 mL脐血;(2)采用DNA提取剂(北京索莱宝科技有限公司,货号D1800)提取羊水基因组DNA;(3)参考Infinium公司的Infinium基因芯片检测标准流程操作,将已处理为短片段的DNA样本进行扩增,得到扩增片段后对其进行纯化,再利用片段化酶将其进行短片段化,并进行生物素标记;(4)将被标记物与杂交液混合变性,加载于750 k芯片上,进行杂交、扫描、分析。参照已存在的数据库进行拷贝数变异(copy number variants,CNVs)结果判读。芯片、杂交试剂盒均购自美国Affymetrix公司。CNVs是指大于1 kb的染色体变异。CMA结果判读参照DECIPHER、Clinvar、OMIM、DGV、UCSC、ClinGen等数据库标准,将结果判定为3类:致病性CNVs(即确诊染色体异常)、良性CNVs及临床意义不明CNVs[6]。结果判定为致病性CNVs与临床意义不明CNVs胎儿父母双方血液进行CMA检测,用以确切对比CNVs性质及对临床意义不明CNVs进行明确,避免造成不必要的妊娠终止。
染色体核型分析方法:不同孕周孕妇抽取羊水、脐血方法与上述相同。将抽取的羊水或脐血转入无菌管中,离心后弃上清液,收集羊水或脐血细胞,于培养基中培养6~10 d后,观察到细胞贴壁生长良好时将细胞以G带染色制成染色片,采用高通量全自动染色体核型扫描系统(Gene Company Limited,型号GSL-120)分析染色体核型,每例计数40个分裂象,若观察到异常核型则增加到至少50个[7]。分析核型异常种类,包括嵌合体、非整倍体(21三体、18三体、13三体)等。
1.3 观察指标
观察不同检查方式的染色体异常情况,以及不同超声诊断指征的CMA组和染色体核型分析组染色体异常情况。
1.4 统计学处理
采用SPSS22.0统计软件进行分析。计数资料以例数和率表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 不同检查方式的染色体异常情况
单项CMA显示,22.14%(29/131)致病性CNVs,62.60%(82/131)良性CNVs,15.27%(20/131)临床意义不明CNVs。单项染色体核型分析显示,80.15%(105/131)染色体正常,19.85%(26/131)染色体异常,其中19例染色体非整倍体异常(21三体7例,18三体6例,13三体4例,47XXX 2例)、3例嵌合体异常、3例染色体不平衡易位、1例平衡易位。联合组检出的总染色体异常率23.66%(31/131),其中染色体核型分析结果显示染色体正常的105例胎儿,有5例由CMA技术检测出CNVs>326.4 kb,通过与数据库对比,均为致病性CNVs,1p21.3微缺失/微重复综合征1例,1q44微缺失/微重复综合征1例,4q25微缺失/微重复综合征1例,13q12.11微缺失/微重复综合征1例,16p11.2微缺失/微重复综合征1例。联合组检出的总染色体异常率最高,但3组间两两比较差异无统计学意义(P>0.05)。单项CMA检查与单项染色体核型分析相比,检测出了除1例平衡易位、1例低水平嵌合体之外的所有染色体异常胎儿,并且检出了5例单项染色体核型分析显示染色体正常胎儿的致病性CNVs。
2.2 不同超声诊断指征的不同检查方式染色体异常情况
不同超声诊断指征胎儿CMA与染色体核型分析阳性检出率比较差异无统计学意义(P>0.05),见表1。
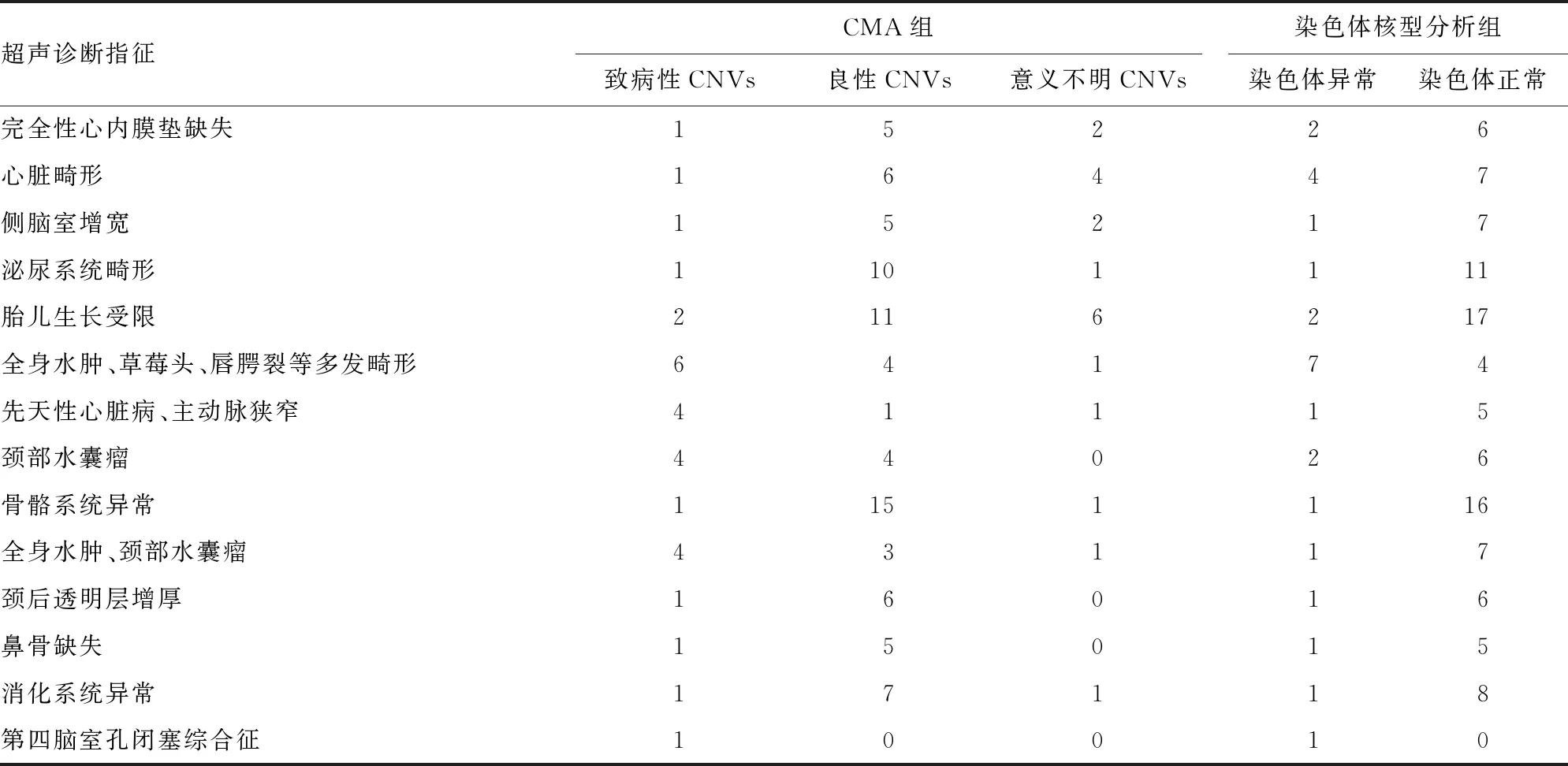
表1 不同超声诊断指征的不同检查方式染色体异常情况(n)
3 讨 论
产前检查中超声诊断是发现胎儿异常、畸形的有效方式[8]。超声初步发现胎儿结构异常后,需进行染色体结构数目异常分析。而染色体核型分析属传统的临床染色体异常分析方法,能根据染色体长度、着丝点位置等特征,结合显带技术,对染色体结构、数目变异进行直接检测,识别断裂、重复、缺失、易位、倒位等异常染色体[9]。但染色体核型分析需对羊水或脐血细胞进行培养后才能进行核型分析,可能存在培养失败的情况,且细胞培养时间长、耗费人力,不利于提高检出率[10]。
CMA技术是一种可在全基因组水平上对CNVs片段进行筛查,对微小缺失、重复染色体有明显检出优势的染色体异常分析法[6]。它在检出不同大小的CNVs后,通过与人类已知基因组库进行对比,可得到致病性CNVs、良性CNVs及意义不明CNVs[11]。并且随着人类基因组库的不断更新,CMA技术能检出的致病性CNVs越来越多,在产前胎儿结构异常的分析中受到临床青睐[12]。袁晖等[13]研究显示CMA技术在胎儿侧脑室增宽中的致病性CNVs检出率高于传统染色体核型分析。杜柳等[14]研究也显示CMA技术在颈部透明层增厚胎儿中的致病性CNVs检出率较高,且在染色体核型分析显示染色体正常的胎儿中额外检出了致病性CNVs。虽然CMA技术优于传统染色体核型分析方法,但其仍存在个别异常染色体无法检出情况。因此将CMA技术与传统染色体核型分析相结合,可能会提高胎儿染色体异常检出率。
本研究显示,联合组总检出31例(23.66%)染色体异常胎儿,其中26例(19.85%)染色体核型分析组也全部检出,有29例(22.14%)CMA组也全部检出。这表示无论是何种单项检测方式,均能检出大部分染色体异常胎儿,联合检测率更高。进一步分析发现,采用CMA技术相对于单项染色体核型分析而言的额外染色体异常检出率为4.76%,且这部分额外检出率是在染色体核型分析为染色体正常胎儿中发现的,并且CMA技术有可检测染色体异常位点的特点。但CMA技术未能检出在染色体核型分析中检出的1例平衡易位、1例低水平嵌合体染色体异常胎儿,这与吴莉等[15]研究显示的单项CMA无法对平衡易位的染色体进行检测具有一致性。证实CMA技术虽然能提高染色体异常检出率,但仍无法完全代替传统染色体核型分析,将两种检测方法结合是更有利于全面分析胎儿染色体是否异常的有效方式,既弥补了传统染色体核型分析无法检测微小缺失/重复片段的缺点,同时降低CMA技术对平衡易位、低水平嵌合体的漏检率。
先天性心脏病患儿在胎儿期的超声检查中通常都能发现心血管畸形,发现异常后及时行产前诊断可以查明病因,为临床医生选择合适的处理方式提供依据。本研究中超声检出心脏畸形和心内膜垫缺失及先天性心脏病和主动脉狭窄的异常。除了心脏畸形,染色体异常胎儿的畸形还常常与神经系统畸形、四肢畸关联更为紧密,不同类型染色体异常有特定的畸形谱,产前超声可以了解胎儿形态及结构异常,比如唐氏综合征或先天愚型畸形主要表现为NT增厚,脑积水、脉络丛囊肿,骨骼畸形及消化系统畸形等,部分患儿存在鼻骨缺如等。本次研究中也通过超声检测出了脑及神经系统畸形,泌尿、消化系统畸形,以及骨骼系统等,且与染色体异常重叠,但是本研究显示不同超声诊断指征胎儿CMA与染色体核型分析阳性检出率差异无统计学意义(P>0.05)。
综上所述,CMA技术联合传统染色体核型分析的染色体异常检出率更高,能同时对微小缺失/重复综合征、平衡易位、低水平嵌合体进行检测,提高整体染色体异常检出率,从而为临床对染色体异常胎儿是否引产提供更有效的参考价值。但本研究纳入样本量有限,未能在不同种类超声诊断指征中观察到采用不同检测方式的明显差异,后续可通过对某几项超声诊断指征发生率较高类型进行详细探究,探究不同检测方式在不同超声诊断指征中的应用价值。

