保护性通气策略对胸腔镜肺癌根治术患者围手术期血浆炎症因子水平及血小板数量的影响
吴昱,卢雅欢 ,程建征,张昊仟
1 中国人民解放军联勤保障部队第980医院,石家庄050082;2 海军军医大学第一附属医院虹口院区
肺癌发病率和病死率占男性恶性肿瘤的第一位,发病率占女性恶性肿瘤第二位,最有效的治疗方法是肺叶切除及肺癌根治术[1-3]。上世纪90 年代,胸腔镜手术开始应用于临床,目前胸腔镜下肺叶切除术已成为临床上应用最广泛的手术方式,特别是单孔胸腔镜下肺叶切除术能进一步减轻患者疼痛、促进术后恢复[5]。胸腔镜手术需要长时间的单肺通气,麻醉医生术中通常采用常规单肺通气策略,但潮气量过大容易造成肺组织气压伤,导致肺部并发症的发生[6]。保护性通气策略提倡小潮气量通气、呼气末加用呼吸末正压(PEEP),降低吸入氧浓度的同时实施肺复张手法,并允许高碳酸血症的发生。肺组织损伤的标志之一是炎症反应[7],另有研究证实肺脏是血小板生成的重要场所,提示肺部损伤可能会导致血小板数量下降[8]。因此,本研究观察了保护性通气策略对胸腔镜肺癌根治术患者围手术期血浆炎症因子及血小板数量的影响,为保护性通气策略在胸腔镜肺癌根治术中的应用提供依据。
1 资料与方法
1.1 临床资料 选取 2018 年9 月—2020 年 9 月于中国人民解放军联勤保障部队第980医院拟行胸腔镜下肺癌根治术患者60例,按照随机数表法将其分为常规通气组(CV 组)和保护性通气组(PV 组),每组30例。纳入标准:①年龄≥18岁;②术前经影像学检查及病理证实为肺癌。排除标准:①心功能Ⅲ~Ⅳ级;②合并慢性肾功能衰竭(血清肌酐>200µmmol/L);③肝功能Child-Pugh分级≥B级;④术前1个月内服用大剂量皮质类固醇;⑤术前体温<36 ℃或>38 ℃,白细胞计数<4×109/L或>10×109/L。CV组男19例、女11例,年龄 56(43,72)岁,BMI 23.63(19.69,26.78)kg/m2,ASA 分级Ⅰ级 17 例、Ⅱ级 13 例,吸烟史 20 例;PV 组男 17 例、女 13 例,年龄 57(46,73)岁,BMI 23.76(22.03,26.70)kg/m2,ASA 分级Ⅰ级 16 例、Ⅱ级 14例,吸烟史18 例。两组上述资料均具有可比性(P均>0.05)。本研究通过医院伦理委员会审核,患者及家属均签署知情同意书。
1.2 麻醉及肺通气方法 两组均根据标准体质量使用咪达唑仑、异丙酚、舒芬太尼和顺式阿曲库铵诱导,双腔管气管插管后用纤维支气管镜检查气管插管位置,开始机械通气,调整呼吸频率,保持麻醉过程中动脉血二氧化碳分压(PaCO2)为35~45 mmHg。使用丙泊酚和瑞芬太尼维持麻醉状态,间断推注顺式阿曲库胺维持肌松状态,并检测脑电双频指数(BIS),使其维持在40~60。参考相关文献,术前给予乳酸林格液 10 mL/kg,术中给予 10 mL/(kg·h)[9]。平均动脉压(MAP)<70 mmHg 且持续超过5 min 时,补充羟乙基淀粉10 mL/kg 直至MAP>70 mmHg。患者符合以下条件时进行拔管:①体温>36 ℃;②MAP>70 mmHg;③动脉血氧分压(PaO2)/吸入氧浓度(FiO2)>200 mmHg;④血红蛋白>8 g/dL;⑤咳嗽反射完全恢复。CV 组设置潮气量为9 mL/kg,并且在整个干预期间(双肺和单肺通气)不加用PEEP。PV组在两肺通气期间潮气量设定为9 mL/kg,单肺期间潮气量降至5 mL/kg 并加用PEEP 5 cmH2O,同时行肺复张手法[10]。两组手术操作及其余干预均相同。
1.3 指标观察方法 收集两组术前(T1)、手术结束时(T2)、术后24 h(T3)时的空腹静脉血,采用ELISA法检测血浆白细胞介素(IL)-6、IL-10 及肿瘤坏死因子α(TNF-α)水平,采用普通光镜直接计数法对血小板进行计数,严格按照试剂盒说明书进行操作。记录两组术后恢复相关指标(拔管时间、下床活动时间)及并发症(低氧血症、肺不张、肺部感染)发生情况。
1.4 统计学方法 采用GraphPad Prism 8.0统计软件。计量资料以M(P25,P75)表示,结果比较采用秩和检验;计数资料以例或率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组不同时间点血浆IL-6、IL-10、TNF-α 水平及血小板数量比较 与T1时间点比较,两组T2、T3时间点血浆 IL-6、TNF-α 水平均升高,IL-10 水平均降低,且CV 组变化更明显(P均<0.05)。两组相同时间点血小板数量比较P均>0.05。见表1。
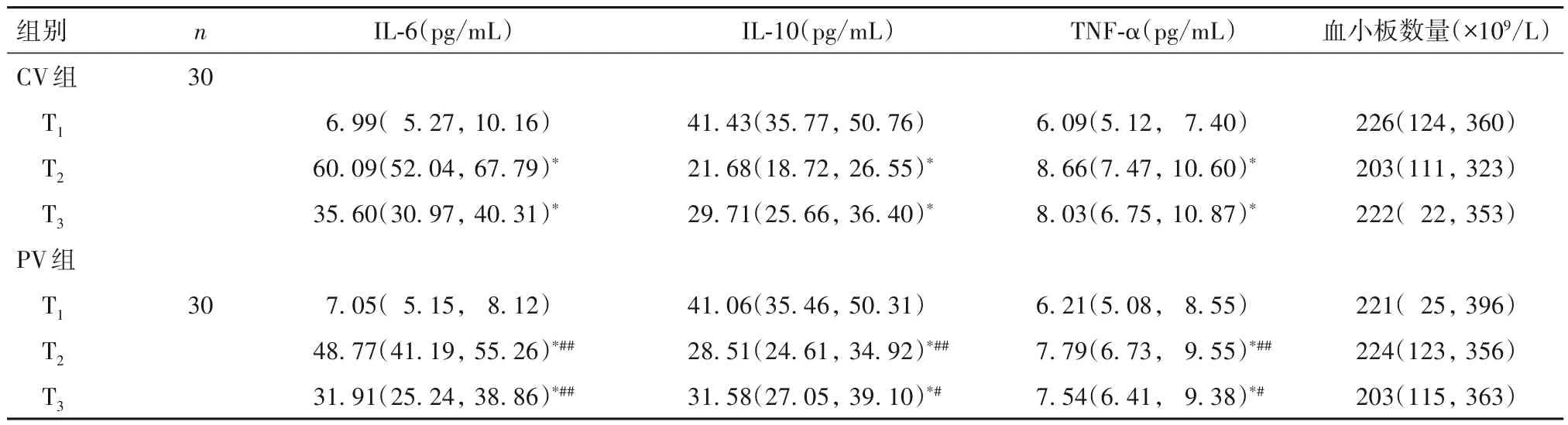
表1 两组不同时间点血浆IL-6、IL-10、TNF-α水平及血小板比较[M(P25,P75)]
2.2 两组拔管时间、下床活动时间比较 两组拔管时间、下床活动时间比较P均>0.05。见表2。

表2 两组拔管时间、下床活动时间[M(P25,P75)]
2.3 两组术后并发症发生率比较 CV组术后发生低氧血症4 例(13.33%)、肺不张5 例(16.67%)、肺部感染3 例(10.00%),PV 组分别为3 例(10.00%)、4例(13.33%)、2例(6.67%),两组比较P均>0.05。
3 讨论
胸腔镜手术已经广泛应用于肺叶切除术及恶性肿瘤的淋巴结清扫术,包括部分复杂的气管和血管成形手术等,逐渐了取代传统的开胸手术而成为主流术式[11-12]。胸腔镜手术的普及对麻醉医生术中管理提出了新挑战,术中需进通过单肺通气造成肺萎陷,来增加手术医生的视野和操作空间,同时要降低潮气量来减少纵膈摆动[13]。单肺通气需要患侧肺长时间萎陷,健侧肺非生理性机械通气,加上自身手术应激对肺部的影响,患者可能会出现严重的肺不张和肺损伤[14]。目前临床上行单肺通气时多应用较大潮气量的机械通气,可短时间内改善患者氧合,减少肺部并发症发生率和患者的病死率[15]。既往研究中的通气参数采用12~15 mL/kg 相对较大的潮气量,认为可以改善通气—血流比例、减少对吸入氧气浓度的需求,并防止肺不张的发生。但研究显示,较大的潮气量可能会加重心脏负担,且常规通气策略中未应用PEEP[16]。循证医学研究发现,即使是短时间的非生理机械通气(大潮气量和高气道压力的通气),也可以导致全身炎症反应和呼吸机相关肺损伤的发生[17]。
近年来研究显示,保护性通气策略的实施在一定程度上改善了上述肺部损伤[18]。据报道,对于急诊室需要行机械通气的患者,给予≤8 mL/kg 的潮气量即可有效改善患者预后,缩短机械通气时间、ICU住院时间,降低治疗费用和患者病死率[19]。IL-6、TNF-α等是典型的促炎因子,随着炎症的严重程度而增加;而IL-10 是抑炎因子,在一定程度上能够抑制炎症的进一步放大。本研究结果显示,与T1时间点比较,两组 T2、T3时间点血浆 IL-6、TNF-α 水平均升高,IL-10水平均降低,且CV组变化更明显;这提示与常规通气策略相比,保护性通气策略可以有效减轻手术造成的患者机体炎症反应,降低外周循环促炎因子IL-6、TNF-α表达,增加抑炎因子IL-10表达。可能是由于肺保护性通气策略严格控制了患者的潮气量和气道压力,避免了健侧肺损伤,同时肺复张手法也避免了患侧肺过度萎陷,从而减轻了双肺损伤,避免了患侧肺过量炎症因子的产生。
肺除了是传统认为的呼吸器官之外,还能够促进血小板的生存、参与造血功能。LEFRANCAIS等[8]通过肺微循环成像,在小鼠肺部发现了大量的从骨髓中迁移出来的巨核细胞,每小时能释放1 000万个血小板,占总血小板产量的50%;该研究还在肺血管外间隙中找到了成熟或未成熟的巨核细胞以及造血祖细胞,当血小板减少或者骨髓干细胞缺乏时,肺部的巨核细胞及造血祖细胞能重新回到骨髓发挥作用[8]。本研究结果显示,两组相同时间点血小板数量比较均无统计学差异。可能由于本研究入组患者骨髓造血功能均正常,肺癌根治术和保护性通气策略的实施时间相关,较短时间的保护性通气策略尚未来得及改善正常骨髓造血患者的血小板数量。本研究两组拔管时间、下床活动时间及低氧血症、肺不张、肺部感染发生率比较均无统计学差异,说明两组术后恢复情况基本一致。
综上所述,与常规通气策略相比,保护性通气策略可减轻肺癌根治术患者术后的炎症反应,对其血小板数量、术后恢复情况及安全性没有明显影响,值得推广应用。但是,保护性通气策略对患者外周循环血小板和肺造血功能的影响还需要更多研究来证实。

