858例对比剂致药品不良反应报告分析及探讨
王 莹,芦 梦,陈星伟,丁 征,郑英丽
(中国医学科学院阜外医院药剂科,北京 100037)
影像学检查是用于诊断和治疗的一种医疗辅助手段,影像学技术在临床治疗中的使用频率越来越高,不仅增加了检查范围,而且依靠影像学的特征,进一步提高了临床疾病的诊断水平。对比剂是为增强影像观察效果而注入(或服用)到人体组织或器官的化学制品,主要用于血管、体腔的显示。本研究对中国医学科学院阜外医院(以下简称“我院”)上报的对比剂相关药品不良反应(adverse drug reaction,ADR)报告进行评价和分析,旨在发现对比剂致ADR发生的特征,并针对性地提出预防措施及正确救治方法,为临床合理用药提供参考。
1 资料与方法
1.1 资料来源
资料来源于2010—2018年我院临床上报的ADR报告,筛选出对比剂致ADR报告。上述资料经审核后均上报北京市ADR监测中心。
1.2 方法
按照患者性别、年龄和ADR涉及药品、类型、临床表现、预后及因果关系等进行统计和分析。根据《药品不良反应报告和监测管理办法》(卫生部令第81号)[1],ADR药物因果关系评价包括肯定、很可能、可能、可能无关、待评价和无法评价6级。
2 结果
2010—2018年我院临床上报ADR报告1 257例,其中对比剂相关ADR报告858例,占68.62%。
2.1 使用对比剂发生ADR患者的性别、年龄分布
858例使用对比剂发生ADR的患者中,男性患者600例(占69.93%),女性患者258例(占30.07%),男女比例为2.3∶1;年龄1~85岁,见表1。

表1 不同年龄段使用对比剂发生ADR患者的性别分布Tab 1 Gender distribution of ADR patients in different age groups with contrast mediums
2.2 对比剂致ADR涉及的药品
858例对比剂致ADR共涉及5个品种,均为非离子型碘对比剂,见表2。
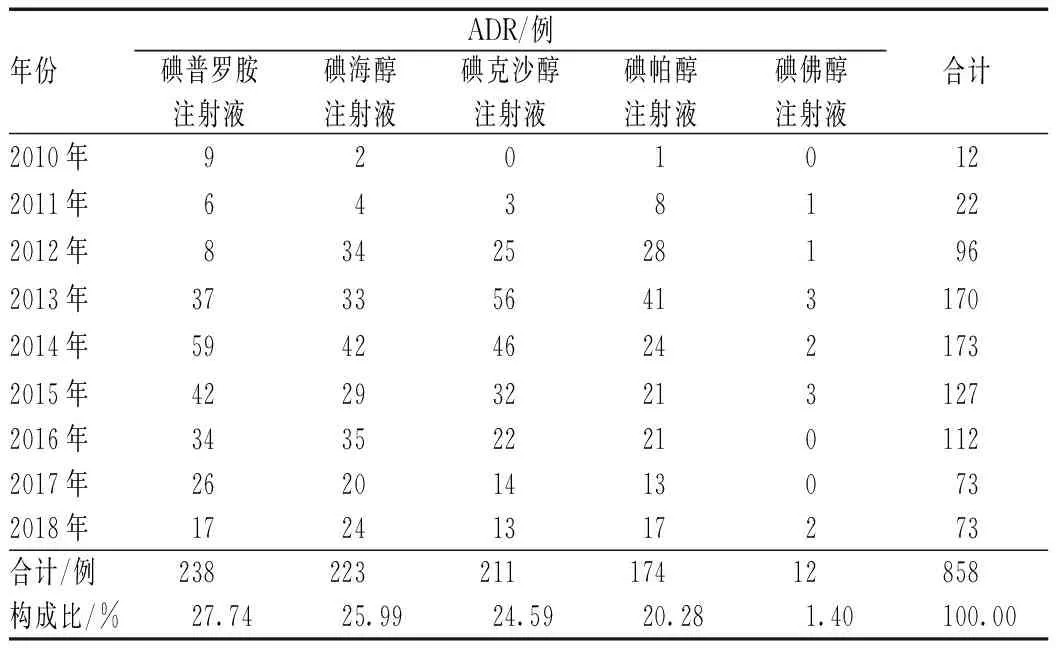
表2 对比剂致ADR涉及的药品Tab 2 Drugs involved in ADR induced by contrast mediums
2.3 对比剂致ADR的临床表现
858例对比剂致ADR的临床表现以过敏反应为主,主要表现为皮疹、瘙痒、荨麻疹、面部潮红和口眼肿胀等,见表3。

表3 对比剂致ADR的临床表现Tab 3 Clinical manifestations of ADR induced by contrast mediums
2.4 对比剂致ADR的关联性评价及等级
858例ADR中,关联性评价为肯定的有239例(占27.86%),很可能223例(占25.99%),可能396例(占46.15%)。按照ADR报告类型分类,一般的ADR 826例(占96.27%),严重的ADR 32例(占3.73%)。
2.5 对比剂致ADR的出现时间及转归情况
对比剂致ADR的出现时间分布较分散,较快的为用药后1 min出现ADR,较慢的为用药后72 h出现ADR,10 min内出现的ADR共725例(占84.50%),见表4。ADR转归情况,治愈523例(占60.96%),好转330例(占38.46%),死亡3例(占0.35%),不详1例(占0.12%),未好转1例(占0.12%)。

表4 对比剂致ADR的出现时间分布Tab 4 Distribution of occurrence of ADR induced by contrast mediums
3 讨论
随着临床冠状动脉造影、介入手术、CT增强检查及磁共振成像检查越来越多,对比剂的使用也逐年增加。文献报道,目前全世界接受碘对比剂放射学检查的患者已超过7 500万人次/年[2]。本研究纳入2010—2018年我院上报的对比剂致ADR报告,整理相关数据,进行分析讨论。
3.1 对比剂致ADR与患者性别、年龄的关系
由表1可以看出,使用对比剂发生ADR的男性患者明显多于女性患者;从年龄分布看,以>50~60岁患者最多,其次为>40~50岁、>60~70岁这2个年龄段。说明随着年龄的增长,生理机能减退,药物代谢变慢,药物蓄积增加,导致ADR发生率升高[2-3]。但也与该年龄段人群进行增强CT检查及冠状动脉介入手术量增多相符,具体原因还有待探讨。
3.2 对比剂致ADR的特点及临床表现
对比剂的增强效果与碘的浓度有关,对比剂引起的过敏反应也与碘息息相关。碘本身具有抗原性而无免疫原性,进入机体后其抗原表位与人体内白蛋白结合,在抗原-抗体间形成桥梁从而具有免疫原性,进而与体内组织肥大细胞和嗜碱细胞的免疫球蛋白E、免疫球蛋白G抗体结合,使之释放组胺、激肽、5-羟色胺和前列腺素等活性物质,导致支气管平滑肌收缩、毛细血管通透性增加、腺体分泌增加等呼吸道、消化道、皮肤的一系列过敏症状。碘对比剂发生过敏反应的机制目前还不明确,但其过程与Ⅰ型变态反应类似,有多种炎症细胞及炎症因子参与了其发生和发展[4]。
目前,临床使用的对比剂已由非离子型替代了离子型。与离子型相比,非离子型对比剂的结构中引入了多个羟基,改善了其溶解性并增加了亲水性。非离子型对比剂不带电荷,因此不干扰人体的电平衡;也不与钙离子发生作用,故不影响血钙水平,从而避免了由于血清钙离子浓度变化而引起的不良反应。在溶液中,非离子型对比剂具有低蛋白质结合率、低渗透压、低化学毒性、低黏度和吸收快等优点,从而增强了组织对对比剂的耐受性。虽然非离子型对比剂有很多优点,但其仍有不良反应存在。
对比剂所致过敏反应与患者自身基础状况相关,与应用的对比剂类型及机体易感性均有关系。本研究中,碘普罗胺、碘海醇及碘克沙醇发生过敏反应的病例数占比均较高,与文献报道相符[5-6]。其次为心血管系统反应、消化系统反应及神经系统反应,这与药物特性及临床使用量较多有关。碘对比剂所致过敏大多数较轻微,呈自限性[7];轻度过敏反应的临床表现为皮疹、皮肤瘙痒及荨麻疹、恶心、呕吐等,与文献报道的对比剂致过敏反应以皮肤黏膜表现最为常见相符[8-9];中度不良反应表现为较严重的荨麻疹、喉头水肿;重度不良反应以心血管系统反应为主,表现为血压降低、心悸,以及神经系统反应,表现为意识障碍。虽然对比剂发生轻度过敏反应较多,但重度不良反应仍不容忽视。
3.3 高危人群与对比剂的用药安全性
高危人群包括儿童、老人、有药物过敏史者、有心脏病者和有哮喘者等,近期使用过肾上腺素受体拮抗剂或非甾体抗炎药的这类高危人群,其对比剂不良反应发生率是普通人群的5~10倍,甚至更高,且高危人群与重度不良反应密切相关。因此,对于高危人群,需减少对比剂的使用量;预先使用抗组胺药H1受体阻断剂或糖皮质激素[10-12];用药前询问患者过敏史,若患者使用对比剂后出现明显的不良反应或疑似过敏症状,要加倍警惕,严密监护,必要时放弃检查,以免发生重度不良反应。
3.4 对比剂致ADR出现时间
碘对比剂的ADR根据发生时间的快慢,分为急性(注射后1 h内发生)、迟发(注射后1 h至1周内发生)和晚发不良反应(注射1周后发生)[13]。用药后30 min内发生的ADR为急性不良反应,前期出现皮疹、头晕、胸闷和憋气等,其症状进展迅速,救治难度大。在冠状动脉造影及介入治疗的过程中,如果患者出现胸闷、气短、心悸、血压和心率降低等症状,容易被认为是心肌缺血或心功能不全引发的症状,此时要认真对待,给予吸氧、解痉等对症处理,仔细观察患者体征[14]。对比剂的迟发型不良反应通常为轻度至中度,并且为自限性,如恶心、呕吐和头痛等,需对症治疗。
3.5 对比剂致ADR的预防措施
3.5.1 正确对待碘过敏试验:对于术前做碘过敏试验能否预测过敏反应的发生,《中华人民共和国药典》(2015年版)没有要求必须进行碘过敏试验。大样本病例研究结果也发现,做碘过敏试验与不做碘过敏试验的患者发生严重不良反应的概率相仿[15]。对比剂的药品说明书中注明,由于碘过敏试验不能预测对比剂是否会发生严重或致命的反应,所以建议不进行碘过敏试验。
3.5.2 询问病史:进行影像学检查前要问清楚患者病史,包括基础疾病是否严重、是否为过敏体质、是否有过敏史或对比剂过敏史、是否有严重肝肾疾病等。了解患者病史能够有效减少对比剂使用后的不良反应发生概率。
3.5.3 做好抗过敏治疗的准备:检查过程中及结束后要严密观察患者的反应,尽量缓解患者的紧张情绪,当出现不同程度的症状时,要根据情况给予对症治疗,出现过敏反应时,应立即停止注射对比剂,必要时进行抗过敏治疗[16]。对于轻度不良反应,可给予口服抗过敏药;对于中度不良反应,可肌内注射地塞米松、异丙嗪及吸氧等;对于重度不良反应及过敏性休克,要立即抢救,给予肾上腺素、氢化可的松或地塞米松、抗组胺药及血管活性药物等抗休克治疗,必要时采用甲泼尼龙冲击疗法,尽快缓解症状,严密观察并监测生命指标,以防止过敏性休克再次发生。
4 结论
综上所述,2010—2018年我院共上报对比剂致ADR报告858例,其中有32例严重的ADR,部分严重的ADR导致患者住院时间延长、基础疾病加重和危及生命,并出现了3例死亡病例,因此,对比剂在临床使用中存在的风险不可忽视。
对于已知的ADR,临床医师如能正确诊断疾病、掌握所用药品的情况、制定合理的治疗方案,则可有效地避免或减轻潜在的ADR;对于新的ADR,临床医护人员应做到仔细观察,利用信息化技术及时上报,以利于在以后的应用中避免该类不良反应的发生。因此,积极宣传ADR上报工作的重要性,是提高临床合理用药的关键。
不同的对比剂所致ADR的发生率和严重程度存在较大差异,在使用前要仔细询问患者病史,用药过程中需加强监测,针对高危人群要加强管理,在用药的各环节做好应对工作,尽量避免严重不良反应的发生,最大限度地保障患者的生命安全。

