乳腺可疑钙化与乳腺癌临床病理因素的关系
刘柳荫,薛梦圆,王 芳,陈 卓,谷元廷
郑州大学第一附属医院乳腺外科 郑州 450052
在我国,乳腺癌的发病率与病死率均居恶性肿瘤的第1位[1],其发病率占我国女性新发恶性肿瘤的15%[2]。钙化灶是乳腺癌的常见征象,钼靶检查是发现乳腺钙化与否的一种较为灵敏的手段;行钼靶检查时,如有可疑钙化出现,则需要进一步行手术以明确其病理性质。根据美国放射学会制定的乳腺BI-RADS分级(第5版),良性钙化包括棒状、爆米花样、粗大、血管性钙化;而可疑钙化是指不定形钙化、粗糙不均质钙化、细小多形性钙化及细线样或细线样分支状钙化[3]。作者对有无可疑钙化的乳腺癌患者的临床病理特点进行对比,以期发现其内在联系,帮助临床工作者在遇到此类疾病时,能够迅速掌握该疾病特点,为制定个体化治疗方案提供参考。
1 对象与方法
1.1研究对象收集2018年1月至12月在郑州大学第一附属医院经病理证实为乳腺癌的病例308例,均为女性患者,年龄26~82岁。其中钼靶提示可疑钙化的病例194例(可疑钙化组),无可疑钙化的病例114例(无可疑钙化组)。收集患者的全部资料,包括影像学检查、病理学检查等。排除标准:①术前影像学检查不完善者。②有其他脏器的恶性肿瘤患者。
1.2方法对患者行钼靶检查,明确病灶是否有可疑钙化及钙化灶的形态。根据钙化的形态并结合其他检查,对高度怀疑恶性的患者行乳房肿物切除术或乳房钙化灶切除术,术后切除组织均送病理检查明确病变性质及病理学特征。根据病理结果确定后续手术方案。
1.3临床分析指标切除组织均进行HE和免疫组化染色。根据美国癌症联合委员会(American Joint Committee on Cancer,AJCC)编写的《第8版AJCC癌症分期手册》[4]中对乳腺癌的TNM分期,本研究将肿瘤直径以2 cm为划分点,将淋巴结转移个数以3个为划分点。根据中国临床肿瘤学会发布的《乳腺癌诊疗指南》,将雌激素受体(estrogen receptor,ER)和孕激素受体(progesterone receptor,PR)的阳性阈值定为免疫组化中表达量≥1%,将人表皮生长因子受体-2(human epidermal growth factor receptor 2,HER-2)阳性定义为免疫组化结果为“”或荧光原位杂交检测结果为阳性。将Ki-67<15%定义为低表达,≥15%定义为高表达[5]。根据ER、PR、HER-2、Ki-67的表达程度,将乳腺癌分为Luminal A型、Luminal B型、Her-2过表达型、三阴性4种类型。根据分子分型标准将病例进行分类。
1.4统计学处理采用SPSS 26.0对所得数据进行分析,应用χ2检验分析可疑钙化与临床特征的关系以及浸润性乳腺癌可疑钙化与病理指标的关系,应用Pearson列联系数分析钙化形态与乳腺癌分子分型及肿瘤的生物学特征之间的关联性。检验水准α=0.05。
2 结果
2.1两组患者临床特征比较见表1。
2.2浸润性乳腺癌可疑钙化情况与病理指标、病理分级及分子分型的关系ER、PR的表达与浸润性乳腺癌可疑钙化无关,而HER-2、Ki-67的表达及分子分型与钙化有关,见表2。
2.3钙化形态与浸润性乳腺癌分子分型及肿瘤生物学特征之间的关系详见表3~6。
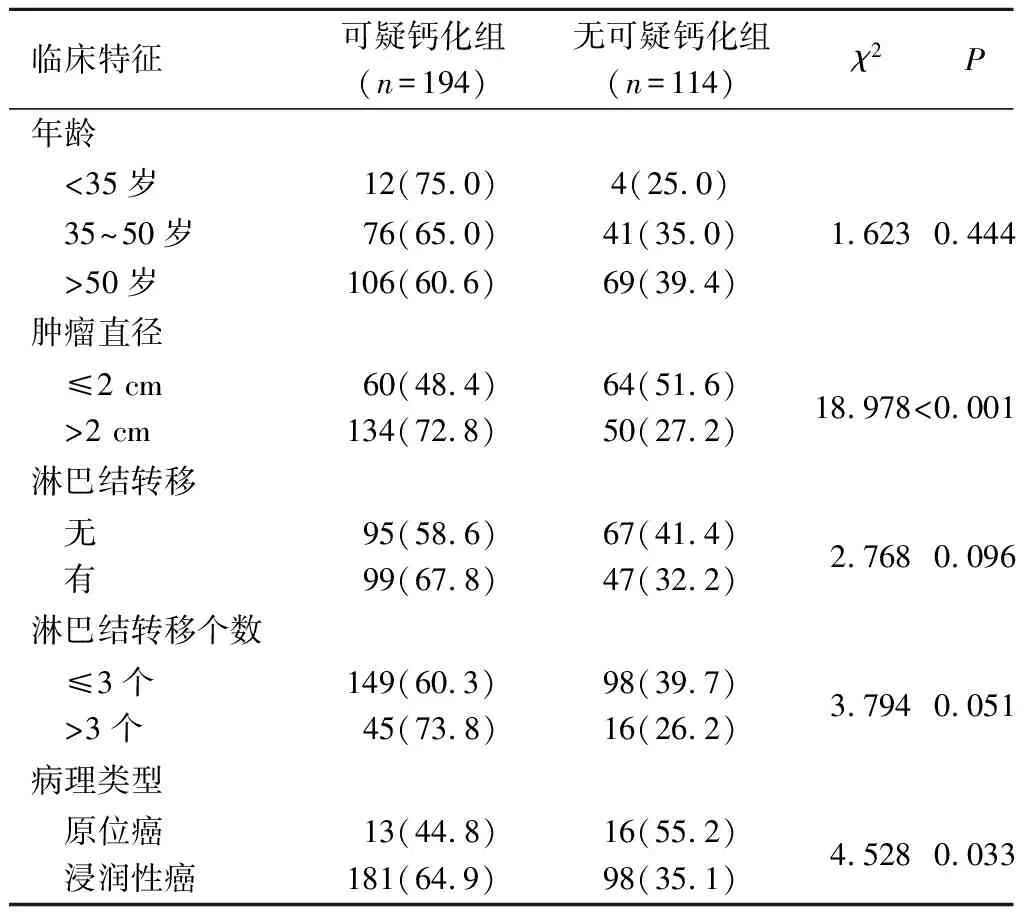
表1 两组患者临床特征比较 例(%)
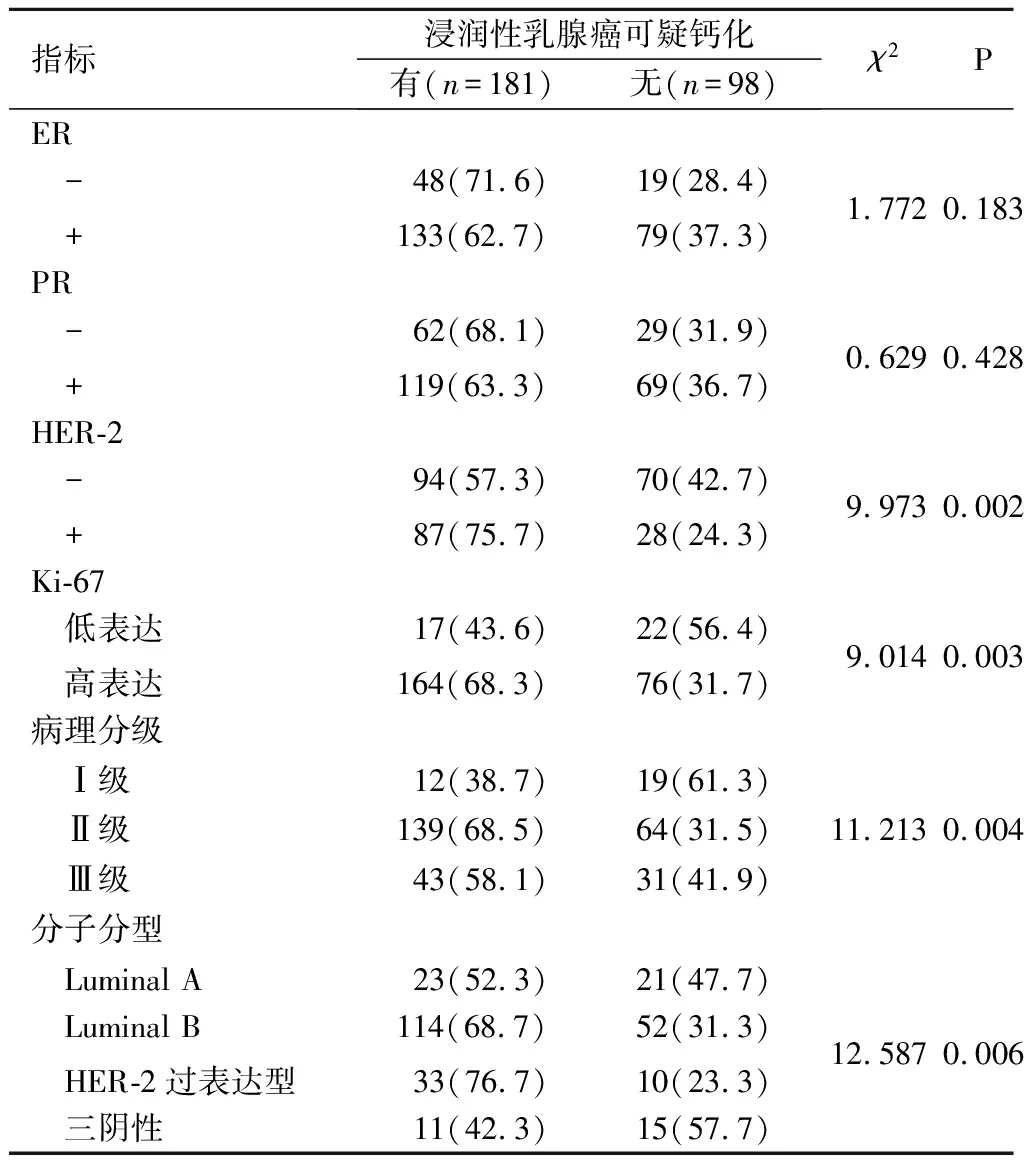
表2 浸润性乳腺癌可疑钙化与病理指标、病理分级及分子分型的关系 例(%)
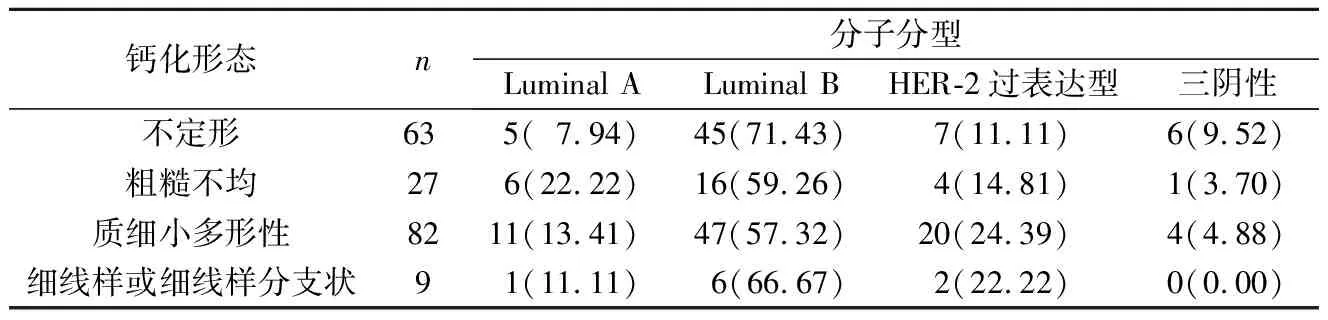
表3 钙化形态与浸润性乳腺癌分子分型的关系 例(%)

表4 钙化形态与肿瘤直径的关系 例(%)
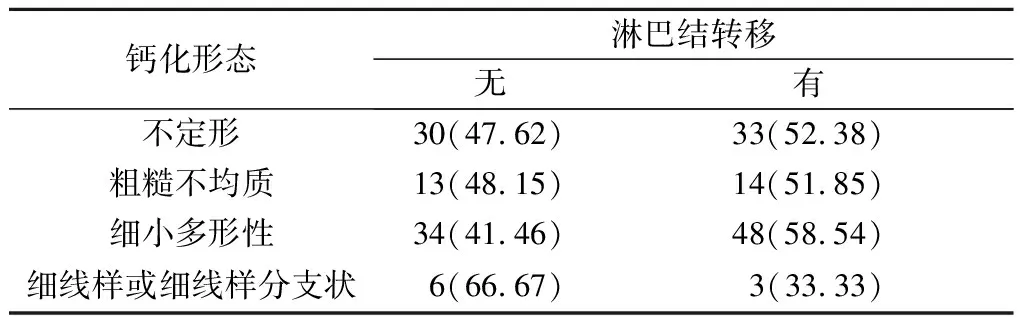
表5 钙化形态与淋巴结转移的关系 例(%)
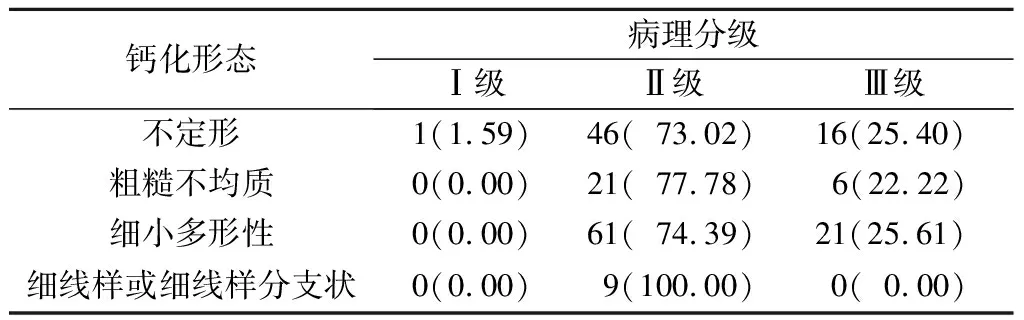
表6 钙化形态与病理分级的关系 例(%)
3 讨论
钙化是乳腺癌的常见征象,有时是唯一征象。有研究[6]表明,具有钙化的乳腺癌患者的生存率降低,疾病复发的风险升高;故研究乳腺癌有无可疑钙化时的特点,以及钙化型浸润性乳腺癌的钙化形态与乳腺癌分子分型及肿瘤生物学特征,可帮助临床医生在遇到此类疾病时,能够快速掌握其临床及病理特点,为制定下一步治疗方案提供参考。乳腺钙化的形成机制可能是通过上皮细胞向间充质细胞转化而获得间充质细胞形态和分子特征的乳腺癌细胞,在骨形态发生蛋白家族分子的诱导下呈现出成骨样表型,这些细胞被称为BOLCs,其具有产生和分泌羟磷灰石组成乳腺钙化的能力[7]。有研究[8-9]通过分析钙化的成分与肿瘤良恶性的关系,发现Ⅰ型钙化由草酸钙组成,通常存在于良性钙化中;而Ⅱ型钙化由羟基磷灰石形式的磷酸钙组成,可能存在于良性或恶性钙化中。目前的临床成像技术还不能准确地区分Ⅰ型和Ⅱ型钙化,因此不能确定钙化性质。在影像学检查中如果能判定乳腺的钙化成分,将减少需要进行有创检查或手术患者的数量。Rominger等[10]对40项研究进行荟萃分析发现,在10 665名发现乳房有钙化灶的乳房肿瘤患者中,合并粗大不均质钙化的恶性率为13%,合并无定形或模糊钙化的恶性率为27%,合并多形性钙化的恶性率为50%,合并细线状钙化的恶性率为78%。鉴于此,患者合并可疑钙化罹患乳腺癌的概率大于合并良性钙化的患者,故研究患者的可疑钙化对指导患者的诊疗有一定的临床意义。
本研究中共收集308例乳腺癌患者,其中包含浸润性乳腺癌279例和原位癌29例。临床工作中,在浸润性乳腺癌中探讨病理学指标的意义较大,故本研究主要针对浸润性乳腺癌的病理指标进行探讨。ER、PR指标是重要的病理学指标,ER是乳腺上皮细胞中存在的一种蛋白质成分,可通过进入细胞核引起一系列生物反应;PR是ER作用于染色体后新合成的另一种蛋白质,可以调节乳腺上皮细胞的生长;ER、PR激素受体阴性的乳腺癌患者其总生存率也随之下降[11]。有学者[12]研究发现,仅有肿块组患者ER、PR阳性率高于合并有钙化组患者。孙晓寅等[13]认为存在钙化患者的ER、PR阳性表达率均低于不存在钙化者。本研究结果显示ER、PR的表达情况与可疑钙化无明显相关性(样本量的差异可能是造成各学者间研究结果不同的原因)。
HER-2是人表皮生长因子受体家族中的一员,定位于人类17号染色体q21位置。Her-2阳性乳腺癌更具侵袭性,故当其过表达时,预后较差[14]。HER-2表达与TNM分期、肿瘤大小、淋巴结转移呈正相关[15]。Naseem等[16]研究发现,HER-2阳性患者更有可能有乳房细小钙化。一项关于年轻乳腺癌患者(20岁≤年龄≤45岁)的研究[17]发现,在乳腺的X射线检查中,钙化与HER-2的表达有关联。另有学者[18]研究发现可通过钙化灶(BI-RADS 3-5级)预测HER-2表达情况,钙化灶范围>2 cm、直径>0.5 mm是HER-2亚型的独立预测分子。本研究发现,HER-2的表达与钙化有明显相关性。
Ki-67是一种与细胞周期有关的抗原,它与细胞增殖、分化程度、预后等密切相关[19]。有学者[20]研究发现,Ki-67的表达水平与乳腺的X射线表现有关,Ki-67阳性表达的患者中,有钙化者多于无钙化者。另有其他研究[21-22]表明,Ki-67表达越高,提示肿瘤恶性程度越高,肿瘤细胞生长越快,浸润转移程度越高,临床预后越差。本研究发现Ki-67的表达与可疑钙化有相关性,提示肿瘤增殖速度可能与钙化的形成存在关联,可能存在某一截断值,此问题有待进一步探索。
乳腺钙化形态是临床医师做出判断时的重要参考指标,Cen等18]通过对485名乳腺癌患者研究发现,不定形钙化和粗糙不均质钙化是Luminal A型的独立预测因素;不定形钙化或粗糙不均质钙化与多形性钙化或线样分支状钙化相比,前两者与Luminal A型更高的发病率相关。周晶等23]对96例乳腺癌患者研究发现,Luminal A型乳腺癌在X线片中钙化形态以粗糙不均质形多见。本研究发现钙化形态与乳腺癌分子分型无相关性。
此外,本研究尚存在其他不足之处:①样本量较小,限制了预后分析。②本研究为回顾性分析,可能存在混淆偏倚。有关乳腺癌可疑钙化的探讨可进行前瞻性分析,以确保研究计划周密、观察指标合理,并严格按设计要求详细记录临床资料。③本研究可进行多中心研究,使研究结果更具证明力和说服力。
研究乳腺癌是否具有钙化的临床及病理特点,可帮助临床工作者在遇到相关病种患者时,能够迅速掌握该疾病特点,为制定个体化治疗方案提供参考。其中,对于钙化型浸润性乳腺癌患者,进一步研究钙化与乳腺癌的分子分型及肿瘤生物学特征对于临床工作有参考意义。是否可以通过在术前检查阶段判断钙化的类别进而判定肿瘤性质,从而减少对患者的有创性检查是有待深入研究的方向。

