液基薄层细胞学ASCUS发生宫颈高级别上皮内病变的高危因素分析
张云凤,李晓燚,牟婧祎,杨美琴,王 悦
(郑州大学人民医院 河南省人民医院妇产科,郑州 450003)
子宫颈癌是妇科三大恶性肿瘤之一,世界范围内每年约有53万例新发病例和27.5万例死亡病例[1]。目前宫颈癌是唯一明确病因的妇科恶性肿瘤,借助人乳头瘤病毒(human papilloma virus,HPV)检测和宫颈细胞学检查可进行筛查。在宫颈癌初筛中,不能明确意义的非典型鳞状细胞(atypical squamous cells of undetermined significance,ASCUS)是常见的异常细胞学诊断结果。宫颈细胞学为ASCUS时,其宫颈组织活检病理结果具有多样性,且ASCUS诊断具有主观性,不同的病理医师或实验室诊断结果可重复性差,易造成过度治疗或漏诊[2]。本研究通过回顾分析1074例ASCUS患者的临床资料,探讨ASCUS患者发生宫颈高级别上皮内病变及以上的高危因素。
1 资料与方法
1.1 资料来源 选取2018年7月至2019年11月就诊于郑州大学人民医院妇科的1074例患者。纳入标准:宫颈细胞学为ASCUS;高危型HPV感染(HR-HPV);行阴道镜检查+宫颈组织活检术;无子宫切除史及宫颈手术史。排除标准:妊娠期或哺乳期女性;存在自身免疫系统疾病(如系统性红斑狼疮、慢性淋巴细胞性甲状腺炎、甲状腺功能亢进等);并发其他恶性肿瘤。患者均知情同意。
1.2 方法
1.2.1 高危型HPV检测 采用cobas HPV检测(罗氏公司),标本采集均使用配套HPV采样刷,定性检测宫颈样本中的14种HR-HPV(HPV16、18、31、33、35、39、45、51、52、56、58、59、66和68)。
1.2.2 宫颈液基细胞学检测 采用专用宫颈细胞刷和细胞保存液(美国Hologic公司),对月经干净后3~7天内未进行性生活的女性进行宫颈脱落细胞学收集。采用The Bethesda System分级系统,由本院2名经验丰富的病理医师进行独立诊断。ASCUS诊断标准[3]:(1)细胞核面积大,约为正常鳞状细胞核的2.5~3.0倍;(2)核质比轻度增高;(3)核轻度深染,染色质分布或核形不规则;(4)细胞核异常伴强嗜橘黄色改变。
1.2.3 阴道镜检查及宫颈组织活检 月经干净后3~7天,患者行阴道镜下病变或可疑病变部位的宫颈活组织检查,均由专科医师进行操作。活检组织用10%甲醛固定并行病理分析。病理检查结果由副高及以上病理医师分别阅片后进行诊断。阴道镜下宫颈活检组织根据宫颈组织病理学的诊断标准,病理学诊断为慢性宫颈炎、宫颈低级别上皮内病变(low-grade squamous intraepithelial lesions,LSIL)、宫颈高级别上皮内病变(high-grade squamous intraepithelial lesions,HSIL)、宫颈鳞状细胞癌、宫颈腺癌。如宫颈活检组织病理结果为HSIL及以上,需及时行手术治疗。本研究根据宫颈活检组织病理结果进行统计分析。
1.3 统计学方法 采用SPSS25.0统计软件,计数资料采用%表示,组间比较采用χ2检验,多因素分析采用logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1 宫颈组织活检病理结果 1074例宫颈细胞学为ASCUS的患者中,病理结果提示宫颈癌13例(1.21%),HSIL 180例(16.76%),LSIL 275例(25.61%),慢性炎症606例(56.42%)。
2.2 ASCUS患者发生HSIL及以上单因素分析
≥HSIL组与≤LSIL组的高危型HPV16/18阳性、绝经、孕次及流产次数比较,差异均有统计学意义(P<0.05),见表1。
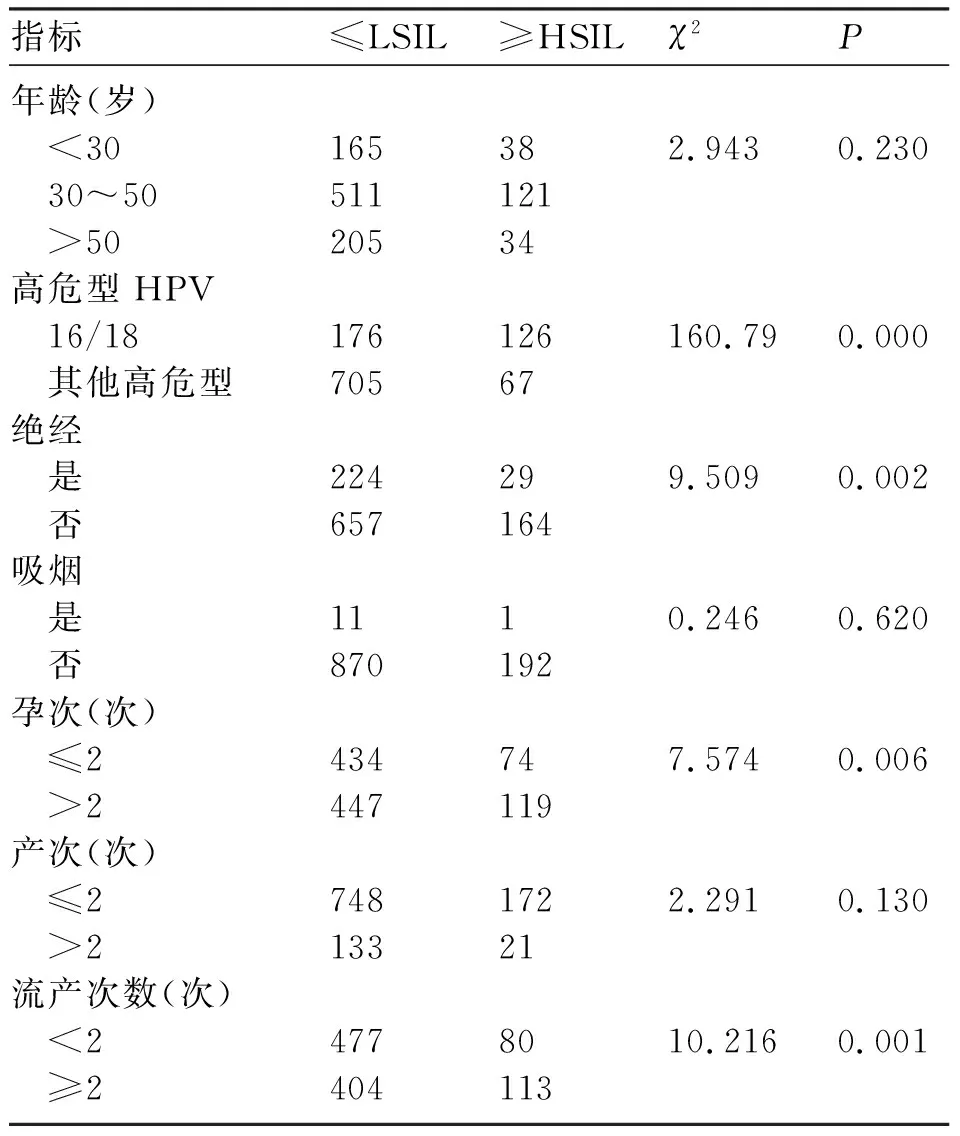
表1 ASCUS患者发生HSIL及以上单因素分析
2.3 ASCUS患者发生HSIL及以上多因素分析 logistic多因素分析结果显示,HPV16/18阳性、绝经、孕次>2次、流产次数≥2次均为ASCUS发生HSIL及以上的高危因素,见表2。

表2 ASCUS患者发生HSIL及以上多因素分析
3 讨 论
ASCUS定义为细胞异常较反应性改变明显,但未达到鳞状上皮内病变标准,不能对其进行明确分类[4]。引起ASCUS的原因很多,如宫颈病变、宫颈慢性炎症、宫内节育器刺激、病理涂片固定异常、病理医师主观判断等,ASCUS是一种排除性诊断,是可疑宫颈病变的提示,并不能明确诊断。文献报道,ASCUS中活检组织病理学结果为HSIL及宫颈癌的病变检出率为6.9%~23.27%[5],其原因可能为宫颈病变和宫颈癌患者未及时转诊行阴道镜检查或患者随访依从性差。因此分析ASCUS患者发生HSIL及以上的高危因素尤为重要。
本研究中1074例患者中宫颈癌13例(1.21%),HSIL 180例(16.76%),LSIL 275例(25.61%),慢性炎症606例(56.42%)。本研究单因素及多因素分析结果显示,HPV16/18感染、孕次(>2次)、流产次数(≥2次)、绝经均是ASCUS患者发生HSIL及以上的高危因素。研究表明,99%宫颈癌患者高危HPV均为阳性,其中HPV16占55%~60%,HPV18占10%~15%,其他高危型占25%~35%[6]。李娜等[7]对大庆地区4850例育龄妇女进行调查,发现宫颈癌患者多为高危型,主要病毒类型为HPV16和HPV18。本研究中,HPV16/18阳性302例,HSIL及以上组中主要为HPV16/18,占64.77%;LSIL及以下组中主要为HPV其他高危型,占79.91%。患者宫颈细胞学为ASCUS时,需检测HPV,如为HPV16/18感染,及时行阴道镜检查+必要时宫颈组织活检,以免漏诊。国萍等[8]研究表明,人工流产次数>2次是ASCUS患者发生HSIL及以上的高危因素之一。多次流产造成宫颈上皮细胞损伤,术后易感染及妊娠时体内激素水平增加等,易导致慢性宫颈炎、宫颈鳞状上皮外翻等,从而导致宫颈病变的发生。阴道上皮的完整性主要依靠体内足够的雌激素,绝经后女性体内雌激素水平较低,宫颈出现萎缩,柱状上皮出现内移,不仅导致ASCUS发生率较高,还可导致行阴道镜检查时出现漏诊误诊的情况。此外,吸烟为宫颈癌的高危因素之一,主要是因吸烟引起宫颈黏液中尼古丁及可铁宁含量增加,从而使宫颈的防御能力降低,更易感染HPV[9]。被动吸烟也存在同样的危害。国内有学者发现,近10年内主动或被动吸烟的时间及强度是宫颈癌发生发展的相关危险因素[10]。本研究未发现吸烟与宫颈病变的关系,这可能与我国女性对吸烟概念的理解有关,以及患者在填写信息时未按实际情况填写,或患者认为被动吸烟不算入吸烟史。
宫颈液基细胞学一旦诊断为ASCUS,根据中国优生科学协会阴道镜和宫颈病理学分会(CSCCP)指南[11],对其进行分流:(1)进行HPV检测,如HPV阴性,则1年后复查;如HPV阳性,则转诊行阴道镜检查+必要时宫颈组织活检。(2)6~12月重复行细胞学检查,如为阴性,则进行定期常规筛查;如细胞学结果≥ASC,则需检测HPV,同时行阴道镜检查。但是在2019年美国阴道镜和宫颈病理学学会(ASCCP)公布的指南[12]中指出:对于年龄小于25岁女性,如HPV阳性,则2年内单独行细胞学检查。如发现细胞学结果为ASC-H、HSIL及宫颈癌或持续存在ASCUS,则行阴道镜检查;如HPV阴性,则3年内重复行细胞学检查。连续2次细胞学检查结果为阴性后,可继续行常规筛查。当患者年满25岁时,应改用风险评估进行诊治。近年来很多学者进一步研究对ASCUS患者分流的有效指标。于静等[13]研究证明,p16INK4a/ki-67双免疫细胞化学染色对于CINⅡ+的检出具有较高的特异性和灵敏性,在特异性方面甚至高于高危型HPV检测,能对ASCUS患者起到很好的分流作用。潘学景等[14]表明,HPV E6/E7 mRNA检测较HPV DNA检测的特异性高,能明显减少阴道镜的转诊率。
综上所述,对ASCUS进行分流时,不仅要参考HPV感染,需同时考虑患者孕次、流产次数、绝经等情况进行详细评估,制定个性化治疗方案,以利于防止宫颈疾病的发生发展。

