瘢痕子宫再次妊娠后阴道试产的妊娠结局及其并发症分析
贾利红,崔建玲,耿晓慧
(1惠州市第一妇幼保健院温馨产科,2产房,广东 惠州 516000)
随着我国生育政策的变化,二胎及剖宫产率均呈直线上升趋势。高剖宫产率使瘢痕子宫妊娠发生率随之增加[1]。瘢痕子宫再次妊娠时前置胎盘、子宫破裂,胎盘植入等不良情况屡见不鲜,其并发症主要包括出血、脏器损伤、切口愈后不良,尿潴留等。而哪种分娩方式更适合瘢痕子宫再妊娠孕妇,更能保障分娩过程中母婴的安全并有效减少并发症,已成为临床的重点关注问题。有学者研究结果表明,瘢痕子宫剖宫产会增高产后并发症发生率,在严格排查产科手术指征后,应鼓励经阴道分娩方式[2]。然在我国,剖宫产后阴道试产虽有推行,但其普及率不高,受认可程度远不及剖宫产,与无指征剖宫产发生率上升有一定关系[3]。本研究通过对2018年1月~2020年4月本院收治的瘢痕子宫孕妇共126例的临床资料进行分析,以探讨瘢痕子宫再次妊娠后阴道试产的妊娠结局及其并发症分析。
1 资料与方法
1.1 研究对象
选取2018年1月~2020年4月本院收治的瘢痕子宫孕妇共126例的临床资料,其中阴道试产顺产100例,占95.24%;产钳助产5例。剖宫产21例,有明确产科手术指征4例。TOLAC组需同时符合以下纳入标准:(1)完整的手术记录或通过详细询问病史,仅有一次子宫下段横切口剖宫产史,术后切口无感染且愈合良好;(2)本次妊娠距离上次剖宫产(或其他子宫手术)时间2~4年;(3)妊娠<40周自然临产,估计胎儿体重<3.5 kg;(4)孕晚期B超测量子宫下段前壁完好无损,且肌层最薄处≥2.5 mm;(5)无严重的妊娠合并症和并发症;(6)孕妇本人及家属同意阴道试产。ERCD组于39周左右入院待产,孕周≥39的孕妇择期进行剖宫产,若出现分娩提前情况,孕周≥34的孕妇临产后入院进行剖宫产。
排除标准:(1)剖宫产史>1次、或术后切口发生感染、愈后不良者;(2)此次分娩距离前次剖宫产手术(或其他子宫手术)<2年;(3)患有严重妊娠合并症或并发症;(4)子宫破裂史;(5)有明确阴道试产禁忌症者。
1.2 研究方法及观察指标
按妊娠分娩方式分为阴道试产 TOLAC组105例,择期再次剖宫产 ERCD组21例,比较两组的临床资料包括:年龄、分娩前体重指数、分娩孕周、住院时间、新生儿体重,妊娠结局及并发症情况。
1.3 统计学分析
使用SPSS 24.0统计软件进行统计学处理,计量资料选用t检验,计数资料选用χ2检验进行比较,当P<0.05认为其差异有统计学意义。
2 结果
2.1 两组孕妇临床资料对比
TOLAC组顺产100例,占95.24%;产钳助产5例。剖宫产21例,有明确产科手术指征4例。两组组分娩孕周、新生儿体重比较差异没有统计学意义(P>0.05)。TOLAC组年龄、分娩前体重指数、住院时间均低于ERCD组,差异有统计学意义(P<0.05)。
2.2 两组孕妇妊娠结局对比
两组早产发生率、巨大儿发生率比较,差异无统计学意义(P>0.05)。TOLAC组先兆子宫破裂率、其他不良妊娠情况发生率(%)、不良妊娠结局总发生率(%)均比ERCD组低,差异有统计学意义(P<0.05)。
2.3 两组孕妇并发症发生率对比
两组孕妇并发症总发生率对比差异无统计学意义(P>0.05)。
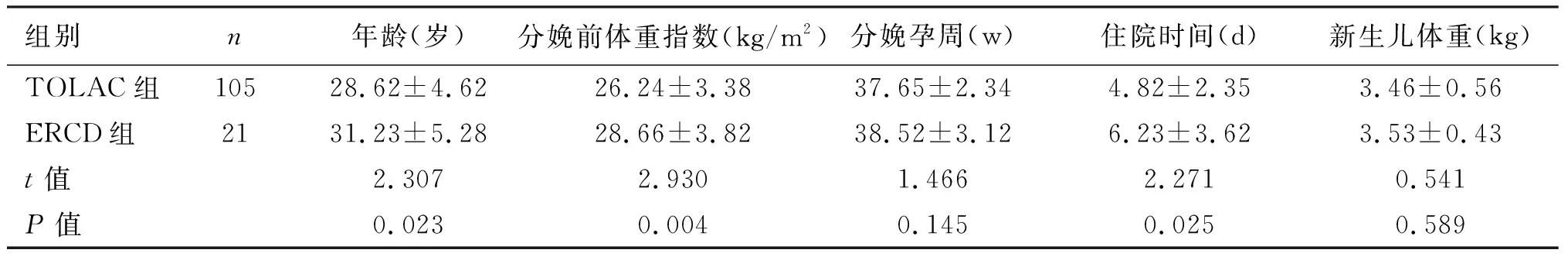
表1 两组孕妇临床资料对比
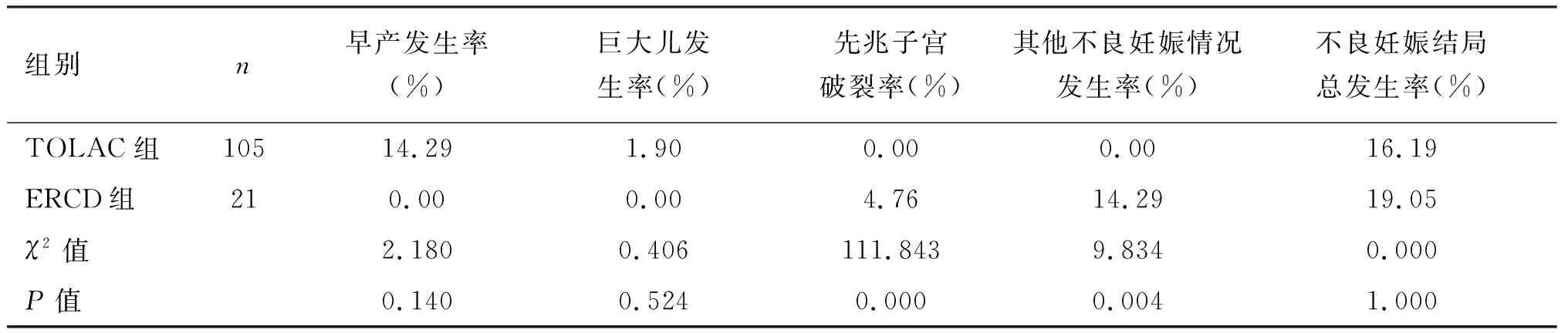
表2 两组孕妇妊娠结局对比

表3 两组孕妇并发症发生率对比
3 讨论
瘢痕子宫主要由剖宫产手术造成,还有因子宫肌瘤剔除术、子宫穿孔等造成[4]。瘢痕子宫再次妊娠选择阴道试产或剖宫产均存在一定的危险性,阴道试产存在子宫破裂的风险,而剖宫产术后易出现产后出血量大、伤口愈后不良、感染等情况,且其住院时间一般较长、花费高[5-6]。但剖宫产后再妊娠孕妇在选择分娩方式时也有不少倾向于剖宫产[7],究其原因:(1)年龄、产次、新生儿体重、等客观因素均有一定影响;(2)主观因素,由于孕妇对剖宫产认识不足,认为剖宫产后再次妊娠较阴道分娩更安全,节省力气,以及对分娩出现疼痛的恐惧感等。已有研究表明分娩恐惧及医生分娩建议是产妇选择TOLAC的影响因素[8]。
本研究中,TOLAC组顺产100例,占95.24%;产钳助产5例。剖宫产21例,有明确产科手术指征4例。表明TOLAC组顺产率成功率较高,同时无手术指征剖宫产率达到了80.95%,可能与人们对TOLAC的认识不足及推广较少有关,还需产科医生及相关宣传单位多加宣教推广[9]。两组分娩孕周、新生儿体重比较没有明显差异,TOLAC组年龄、分娩前体重指数、住院时间均低于ERCD组。这与TOLAC组在孕期管理方面有一定关系,说明本院在剖宫产后阴道试产门诊管理规定中对孕期管理对饮食、体重的控制及宣教达到了一定效果,应继续推广。而阴道试产在正常分娩情况下由于对产妇身体损伤较少,所以产妇恢复较快,住院时间较短,与何镭等人研究成果一致[10]。两组早产发生率、巨大儿发生率比较,无明显差异,且TOLAC组先兆子宫破裂率、其他不良妊娠情况发生率、不良妊娠结局总发生率均比ERCD组低。说明TOLAC与ERCD相比并不会增加早产、巨大儿、子宫破裂及其他不良妊娠结局的发生率,在刘海燕、屈在卿等人的研究均有描述[11-12]。两组孕妇并发症总发生率差异不明显。说明TOLAC与ERCD比较不会增加产后并发症的发生,在王春雨等人的研究中也有相关说明,在TOLAC成功分娩情况下,其并发症发生率远比ERCD要低[13]。本研究还存在一定的局限性,未就瘢痕子宫再妊娠阴道试产中试产失败转剖宫产等特殊情况进行分析,有待后续研究。
综上,瘢痕子宫再次妊娠时,经严格试产标准排查和孕期管理后,阴道试产是可选的安全分娩方式,对孕妇的产后恢复较良好,不会增加不良妊娠结局和并发症的发生率,值得宣教推广。

