腹针“引气归元”针法联合鼓室注射治疗暴聋(气血亏虚证)临床研究*
梁 云 雷 刚 王林林 赵颜俐
(重庆市中医院,重庆 400021)
暴聋,又称突发性耳聋。突发性耳聋近年来发病率有上升的趋势,其发病机制不明确,治疗无统一方案,《突发性耳聋的诊断和治疗指南(2015)》推荐的西医常规治疗措施为改善内耳循环药物和糖皮质激素联合用药[1]。笔者在治疗过程中采取腹针“引气归元”针法联合鼓室注射地塞米松的方法取得了良好疗效。现报告如下。
1 资料与方法
1.1 病例选择 1)诊断标准:西医诊断符合《突发性耳聋的诊断和治疗指南(2015)》标准[1];中医诊断参照中华中医药学会《中医耳鼻咽喉科常见病诊疗指南》[2]中的相关标准。2)纳入标准:病程不超2周,无任何治疗处理;无糖皮质激素使用禁忌证及过敏情况;病历资料完整。该方案通过本院伦理委员会批准,患者签署知情同意书。3)排除标准:妊娠期妇女或全身状况较差者;有高血压、糖尿病、血液病等基础疾病者治疗时应积极治疗原发病,不作为绝对入选禁忌;脑卒中、鼻咽癌、听神经瘤、梅尼埃、各类型中耳炎、病毒感染流行性腮腺炎、耳带状疱疹等[1]。
1.2 临床资料 选择2017年7月至2020年5月本院暴聋患者90例,男性41例,女性49例,平均(32.90±5.99)岁,均为单耳发病,前来就诊距离发病时间最短3 h至2周。除听力下降外,伴耳鸣77例,耳闷胀感48例,眩晕12例,糖尿病4例。采用随机数字表法将患者分为联合治疗组、常规治疗组、腹针治疗组,每组30例。联合治疗组男性12例,女性18例;平均年龄(32.30±6.02)岁;平均病程(8.20±3.61)d。常规治疗组男性14例,女性16例;平均年龄(32.70±6.20)岁;平均病程(7.90±3.69)d。腹针组男性15例,女性15例;平均年龄(33.70±5.85)岁;平均病程(8.00±3.58)d。各组患者临床资料差异均无统计学意义(P>0.05)。
1.3 治疗方法 所有患者就诊时均进行耳纤维内镜检查、纯音测听、声导抗、听性脑干反应,有眩晕症状者进行自发性眼震检查,必要时行颞骨CT和(或)头颅MRI检查。1)联合治疗组采用腹针“引气归元”针法治疗联合鼓室注射治疗。(1)腹针治疗:针具选用无锡佳健医疗器械有限公司生产的一次性无菌针灸针,批号:191631,规格0.22 mm×40 mm。按薄氏腹针疗法引气归元针法取穴:中脘、下脘、气海、关元、商曲、气穴,操作方法:患者仰卧位,充分暴露针刺部位,针尖直至腹直肌筋膜层,轻刺激,留针20 min,留针期间不行针,每日1次,7 d为1疗程,共2个疗程[3]。(2)鼓室注射:予地塞米松磷酸钠注射液(西南药业股份有限公司生产,国药准字H50021463,规格1 mL∶5 mg),患耳鼓膜表面用丁卡因棉片麻醉后,外耳道消毒,患者取坐位在耳内镜下引导下于患耳鼓膜前上象限注入地塞米松注射液约0.5 mL,使其充盈。注射时头后仰位,注射后保持头侧向健耳并后仰至少20 min,嘱患者少吞咽、不说话。隔日1次,连续7 d为1疗程,连续治疗2个疗程[4-5]。穿刺前告知患者相关风险及并发症,签署知情同意书。注药后1周内保持外耳道干燥。常规治疗组采用银杏叶提取物静脉注射联合鼓室注射治疗。2)常规治疗组予银杏叶提取物静脉滴注联合鼓室注射治疗。(1)银杏叶提取物静脉滴注(悦康药业集团有限公司生产,国药准字H20070226,含银杏酮苷4.2 mg),每次20mL,稀释于0.9%氯化钠溶液250 mL中,每日1次,连续7 d为1疗程,连续治疗2个疗程。(2)鼓室注射方法同联合治疗组。3)腹针治疗组采用腹针“引气归元”针法治疗,方法同联合治疗组。
1.4 疗效标准 按照2015年中华医学会耳鼻咽喉医学会头颈外科分会制定的暴聋诊治标准[1],痊愈:受损频率恢复至正常或达到健耳水平,或患病前水平;显效:受损频率平均听力提高≥30 dB;有效:受损频率平均听力提高15~30 dB;无效:受损频率平均听力改善不足15 dB。总有效率=(治愈例数+显效例数+有效例数)/总人数×100%。
1.5 观察项目 1)各组临床疗效。2)耳鸣、耳闷、眩晕等主观伴发症状改善情况:参照《中国突发性聋多中心临床研究工作手册》[6]执行。(1)耳鸣疗效分级:痊愈为耳鸣消失;显效为耳鸣程度改善>2级;有效为耳鸣程度改善1级;无效为耳鸣未改善。(2)耳闷疗效分级:耳闷评分降低2分以上(含2分)为改善,评分0分为治愈,耳闷评分降低1分或无下降为无效。(3)眩晕疗效分级:痊愈为眩晕完全消失,量化得分为0分;有效为眩晕症状好转,量化得分下降1及以上,无复发或加重;无效为眩晕程度无改善,量化得分无变化或短暂下降后又复发或加重。3)各组听力值:均采用纯音听阈检测。
1.6 统计学处理 应用SPSS26.0统计软件。计量资料以(±s)表示,采用t检验。计数资料进行χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 各组临床疗效比较 见表1。联合治疗组总有效率明显高于腹针组、常规治疗组(均P<0.05)。
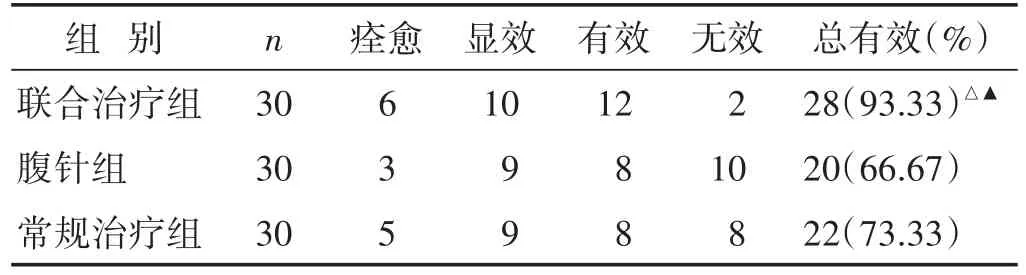
表1 各组临床疗效比较(n)
2.2 各组治疗前后听力值比较 见表2。各组治疗后听力分贝值均明显改善(P<0.05)。联合治疗组与腹针组和常规治疗组相比,听力疗效改善明显(P<0.05),腹针组与常规治疗组之间疗效改善不明显。
表2 各组治疗前后听力值比较(dB,±s)

表2 各组治疗前后听力值比较(dB,±s)
注:与本组治疗前比较,*P<0.05;与腹针组比较,△P<0.05;与常规治疗组比较,▲P<0.05。
治疗后25.83±3.45*△▲29.97±5.64*30.20±4.57*组别联合治疗组腹针组常规治疗组n 30 30 30治疗前49.50±10.20 48.80±11.96 48.80±11.09
2.3 各组耳鸣疗效比较 见表3。联合治疗组与腹针组比较无显著差异(P>0.05),与常规治疗组比较有显著差异(P<0.05)。
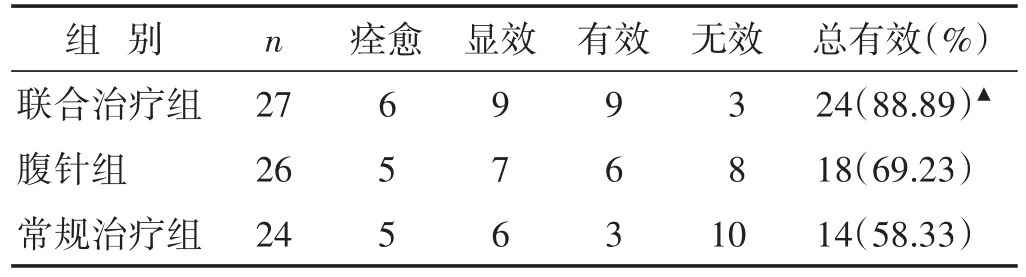
表3 各组耳鸣疗效比较(n)
2.4 各组耳闷疗效比较 见表4。联合治疗组与腹针组比较没有明显差异(P>0.05),与常规治疗组比较有显著差异(P<0.05)。
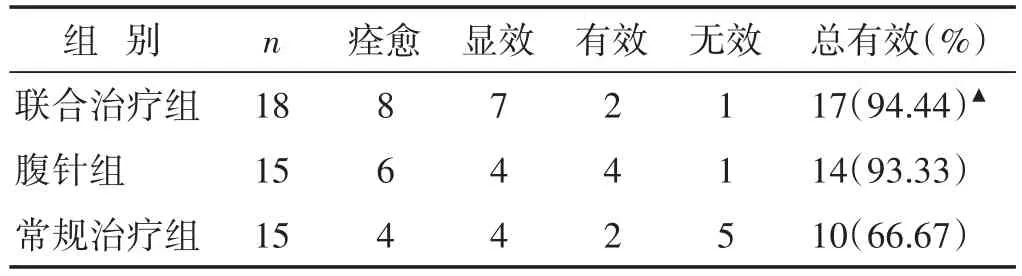
表4 各组耳闷疗效比较(n)
2.5 各组眩晕疗效比较 联合治疗组伴眩晕5例,经治疗痊愈3例,有效2例;腹针组伴眩晕3例,经治疗痊愈2例,有效1例;常规治疗组伴眩晕4例,经治疗痊愈1例,有效2例,1例无效。因入组病例太少,未进行统计学分析。
3 讨 论
突发性耳聋相当于中医学“暴聋”范畴,实者多因外邪、肝火、痰饮、瘀血等实邪蒙蔽清窍;虚者多见于气血亏虚、肾精不足,耳窍经脉空虚,失于濡养[7-9]。中医学认为“耳为宗脉之所聚”“足太阴脾经之络脉入耳中”“足阳明胃经上耳前”。脾胃乃后天之本,主输布水谷精微,运化水湿,升举清阳,为气血生化之源。脾胃功能健旺,耳窍得水谷精微化生之清气濡养而听力聪敏。若脾胃升降失司,清阳不升,浊阴不降,则可致耳鸣耳聋,《灵枢·通评虚实论篇》曰“头痛耳鸣,九窍不利,肠胃所生也”,其中的肠胃指的就是脾胃。《灵枢·口问》中言“胃中空,则宗脉虚,虚则下溜,脉有所竭者,故耳鸣”。《医贯·卷五·耳论》在论述耳鸣时运用补中益气汤治疗“阳气虚”耳鸣,也指脾气虚弱。叶天士指出“九窍不利,皆由脾胃”。这些论述都可看出脾胃虚弱,中气虚弱,气血生化乏源,耳窍失养而致耳鸣耳聋。《景岳全书·卷二十七·耳证》运用补中益气汤和归脾汤治疗脾虚耳鸣耳聋者,对后世从脾胃论治耳鸣耳聋有着深远影响。
近年来,以“辨证取穴”为基本原则的针刺治疗在暴聋的治疗优势逐渐显现,对针灸治疗暴聋的研究日益增多[10-11],其中薄智云教授提出的腹针疗法从中医的理法方穴出发,在腹部进行针刺,通过调节脏腑、经络以治疗全身疾病的一种新兴针法,临床上对腹针的运用日益广泛[12-13]。腹针疗法提出“神阙布气假说”,引气归元针法是其重要组成部分。引气归元针法由气海、关元、中脘、下脘4个穴位组成[3]。中脘、下脘位列胃脘,为后天脾胃之所,故中脘、下脘有调理中焦气机升降;气海为气聚之所,有气聚成海之意;关元培本固肾,主先天元气,因此四穴合用含“后天养先天”之意,故名“引气归元”。本研究以引气归元四穴,配以商曲、气穴为基础方。商曲、气穴均是足少阴肾经穴位,又是肾经与冲脉之会,冲脉有“十二经之海”和“血海”之称,针刺这两穴可调理脏腑气血。古文献记载,商曲有调理肠胃之效,气穴与关元同居脐下3寸,可加强关元培补肾气之功,助后天养先天;再结合神龟全息图,商曲对应在腹针投射于颈部,浅刺可使归元之气上达头面部,成为“气至病所”,疏通颈部气血以助耳窍之通利[14]。全组穴位共奏调脾益胃、通调五脏、荣养耳窍之效。
本研究结果显示,该病多发于中青年,可能与该阶段人群生活节奏快,多忧思用脑过度或劳倦损伤心脾有关。从数据分析可以看出,联合治疗组在改善听力、耳鸣、耳闷症状方面明显优于其他两组,且组间有统计学差异。眩晕虽有差异,因样本量太小,未做统计学分析。腹针引气归元结合鼓室注射地塞米松的方法,中西优势结合,采取耳内镜下地塞米松鼓室注射的方法,更加精准,损伤小[4-5,15-16]。腹针针刺手法上采取细针浅刺,入脂肪层,走筋膜上,未达肌层,在操作中亦无须刻求沉、紧、涩之感,刺激强度小,针感温和,患者易接受[3]。由于观察病例较少,时间较短,在今后临床工作中需进一步研究。综上所述,对于气血亏虚型突发性耳聋患者,运用腹针“引气归元”针法结合鼓室注射治疗,中西结合,在提高听力,改善耳鸣、耳胀闷、眩晕等伴随症状疗效显著,为外治法治疗突发性耳聋提供一定参考。
该研究还有不足之处,首先临床可入选的气血亏虚型暴聋病例不足,导致样本量不够大,今后要加大样本量,并进行多中心对照研究。其次,要加强气血亏虚型暴聋患者的证候分析,使研究对象更加符合中医临床标准。

