PICC患者相关性血栓形成的危险因素分析
赵栩钰 边春鸽 钟玲玲

[摘要] 目的 探讨PICC患者相关性血栓形成的危险因素分析。 方法 选择2018年2月至2019年12月在诸暨市人民医院行PICC的患者413例为研究对象,统计发生PICC导管相关性血栓例数,单因素及多因素分析PICC患者相关性血栓形成的危险因素。 结果 ①共纳入413例PICC置管患者,23例发生PICC导管相关性血栓,发生率为5.57%。②单因素分析结果显示,尖端位置位于T4、T5,APACHEⅡ>26分、FIB>4.5 g/L、恶性肿瘤患者血栓发生率更高(P<0.05)。③多因素分析结果显示,尖端位置位于T4、T5、APACHEⅡ>26分、FIB>4.5 g/L、恶性肿瘤是PICC导管相关性血栓形成的独立危险因素(P<0.05)。 结论 PICC患者有一定的比例发生导管相关性血栓,尖端位置高、APACHEⅡ分高、FIB水平高是PICC导管相关性血栓形成的独立危险因素,在临床工作中应根据情况积极预防。
[关键词] 经外周静脉穿刺中心静脉置管;相关性;血栓;危险因素
[中图分类号] R730.5 [文献标识码] B [文章编号] 1673-9701(2021)04-0094-04
Analysis of the risk factors of PICC-related thrombosis
ZHAO Xuyu1 BIAN Chunge1 ZHONG Lingling2
1.Department of Hematology, Zhuji People′s Hospital in Zhejiang Province, Zhuji 311800, China; 2.PICC Specialist, Zhejiang Provincial Tongde Hospital, Hangzhou 310012, China
[Abstract] Objective To explore the risk factors of thrombosis associated with PICC. Methods A total of 413 patients who underwent PICC in People′s Hospital from February 2018 to December 2019 were selected as the research object. The number of PICC catheter-related thrombosis cases was counted. Univariate analysis and multivariate analysis were used to analyze the risk factors of PICC-related thrombosis. Results ①A total of 413 patients with PICC catheterization were included, and 23 patients had PICC catheter-related thrombosis, with an incidence of 5.57%.②The incidence of thrombosis was higher in malignant tumors patients with tip position at T4, T5, APACHEⅡ>26 points, FIB>4.5 g/L(P<0.05).③Multivariate analysis results showed that the tip position at T4, T5, APACHE Ⅱ>26 points, FIB>4.5 g/L, and malignant tumor were independent risk factors for PICC catheter-related thrombosis(P<0.05). Conclusion PICC patients have a certain proportion of catheter-related thrombosis. High tip position, high APACHE Ⅱ score,and high FIB level are independent risk factors for PICC catheter-related thrombosis.In clinical work,it should be actively prevented according to the situation.
[Key words] Central venous catheterization via peripheral venipuncture; Correlation; Thrombosis; Risk factors
經外周静脉穿刺中心静脉置管(Peripherally inserted central venous catheters,PICC)是指通过外周静脉血管,置入导管,到达心脏附近大血管,尖端定位于上腔静脉或锁骨下静脉的方法,是医疗护理领域的一项新技术,是中心静脉输液的可靠渠道。导管为硅胶材料,具有柔软、弹性好、对血管刺激性小等优点,导管可留置较长时间,可达数月甚至一年,减少反复静脉穿刺的痛苦,且不会影响肢体互动,日常生活不受影响,并且导管不会影响肢体活动,日常生活不受影响[1-2]。PICC为治疗提供可靠的静脉通路,提高输液安全性,但也具有一定的并发症,如穿破血管、送管不畅、误伤动脉、血栓形成等[3-4]。PICC导管相关性血栓是严重并发症之一,可发生皮肤颜色改变、面部肿胀、疼痛、肢端麻木、呼吸困难、甚至心动过速[5-6]。了解PICC导管相关性血栓形成的危险因素,采用积极的措施进行预防,对预防PICC导管相关性血栓形成及严重不良后果具有重要的临床意义。本研究探讨PICC导管相关性血栓形成的危险因素,以期为临床预防、诊断及治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选择2018年2月至2019年12月在诸暨市人民医院行PICC的患者413例为研究对象。纳入标准[7]:年龄≥18周岁;神志清,认知功能正常,听力正常,胸廓及上肢无明显急性,无PICC禁忌证。排除标准:有严重出血性疾病,有明显的上腔静脉压迫症状,烦躁,不能合作,穿刺部位附近有感染,既往有血管外伤史,对导管过敏者,对贴膜过敏者,不愿行PICC置管者。根据患者置管后是否发生相关性血栓进行分组。
1.2 置管方法
在插管入点上方扎止血带,根据静脉显露情况选择血管,选择穿刺静脉,首选肘部贵要静脉,其次为肘正中静脉、头静脉。患者穿刺侧的手臂与身体呈90°角,测量自插入点至锁骨头然后垂直向下至第三肋间的距离,选择合适的导管长度。预冲管,将预先充好肝素/盐水的注射器链接到导管延伸部分,用无菌生理盐水或肝素盐水预冲导管,并湿化支撑导丝,在操作过程中注意保持注射器连接于导管。修正导管长度。建立消毒区,根据无菌操作程序,局部消毒。在预定插入点上方扎止血带,铺手术巾,暴露预定穿刺部位。静脉穿刺,穿刺成功后,观察回血,保持针的位置,向前推进插管鞘,进入血管。保持插管鞘位置固定,轻压插入点处血管上方止血,松开止血带,从插管鞘内撤出穿刺针。将导管插入插管鞘,缓慢推进导管,当导管头部被推进至少10 cm后,撤出插管鞘,离开插入点,撕开插管鞘,使其脱离导管。推进至中心静脉,当其头部到达患者肩部时,嘱咐患者将头部贴近肩部,并转头向插管入点处,以防止误插入颈静脉的可能,继续推进导管,保持臂与身体呈90°,直至完全将导管推进到目的位置。撤出支撑导丝。连接注射器,抽吸至回血并冲洗每一个腔,保证通畅。置管完成后,行胸部DR检查,确定导管尖端位置达到目的位置。
1.3 PICC导管相关性血栓诊断[8]
①沿导管置管镜面出现红肿、压痛、穿刺侧肢体水肿周径增加、静脉高壓;②超声检查结果,静脉管腔增加,腔内可见实体回声,加压时管腔不变形;彩色超声显示,彩色血流变细,充盈缺损或绕行,完全阻塞是病变部位无血流信号;③D-D二聚体(DD)动态监测显示,其在早期升高,呈阳性,血栓稳定后,可转阴。
1.4 观察指标
根据患者是否发生PICC导管相关性血栓分为血栓形成组与对照组,统计血栓发生率。记录患者一般资料及临床资料,包括性别、年龄、穿刺肢体、尖端位置、MAP、APACHE Ⅱ评分、FIB水平、是否用血管活性药物、是否机械性预防DVT、导管类型。
1.5 统计学方法
采用SPSS 20.0统计学软件对数据进行分析。计量资料用(x±s)表示,采用t检验,计数资料用[n(%)]表示,采用χ2检验,多因素分析采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 PICC导管相关性血栓形成发生率
共纳入413例PICC置管患者,23例发生PICC导管相关性血栓,发生率为5.57%。
2.2 PICC导管相关性血栓形成危险因素单因素分析
单因素分析结果显示,尖端位置位于T4、T5,APACHEⅡ>26分、FIB>4.5 g/L、恶性肿瘤患者血栓发生率更高(P<0.05)。见表1。
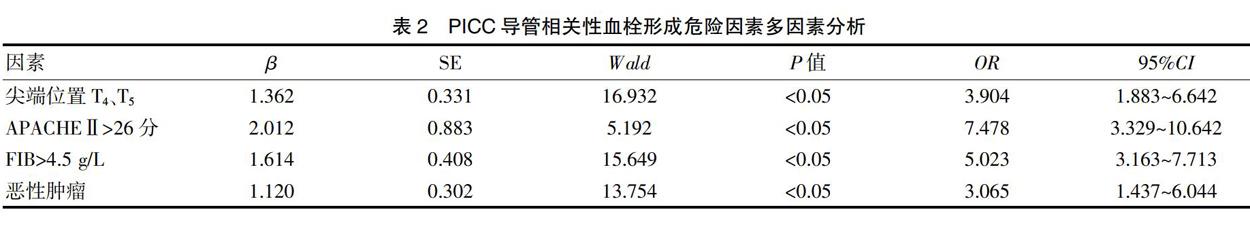
2.3 PICC导管相关性血栓形成危险因素多因素分析
多因素分析结果显示,尖端位置T4、T5,APACHEⅡ>26分、FIB>4.5 g/L、恶性肿瘤是PICC导管相关性血栓形成的独立危险因素(P<0.05)。见表2。
3 讨论
PICC可以将药物输注在血流量大、流速快的中心静脉中,避免因长期输血或输注高浓度、强刺激性药物对血管的损害,减轻因反复穿刺给患者带来的痛苦,保证治疗顺利进行。PICC具有插管迅速方便,操作相对简单,插管后容易护理,不会发生严重的血胸、气胸的并发症,可用于所有输液治疗,避免患者每天输液穿刺带来的痛苦,同时不限制患者活动,患者容易接受。但PICC也存在一些风险,例如一过性插管后可能发生静脉炎,插管部位出血,术中术后插管部位疼痛,导管进入颈外静脉,血栓形成等。其中血栓形成是较为严重的并发症,有报道,PICC相关上肢静脉血栓具有较高的肺栓塞风险,严重者可危及生命。各种原因导致的血管损伤、血流淤滞、高凝状态均会导致血栓形成。导管相关性血栓是指导管外壁或导管内壁血凝块的形成,是血管内置导管后常见的并发症之一。
PICC导管作为异物,可直接引起血管内膜损伤,触发血栓形成过程。在血管壁受损等外部因素作用下,组织因子被激活,内皮细胞抗血栓能力减弱,导致血栓形成[9-10]。导管相关性血栓形成的机制因素包括穿刺针对血管壁的损伤,防止导管所致的血流淤滞或闭塞,导管尖端位置,导管材料,注入药物的性质等[11-12]。静脉穿刺和导管置入可以直接剥离内皮细胞导致内皮损伤,管尖与血管内皮直接接触,在呼吸和肢体运动时持续刺激血管内皮[13]。另外,高输注速率可能也是导致血栓形成的机制之一,当液体输注速度对于所在血管直径来说比较高时,会产生一种压力阻碍血液回流,并导致该置管静脉远端引流区域的血液淤滞。导管直径的大小也可直接产生影响,当导管直径超过所在血管直径的一半时,就会显著影响血流动力学,并导致该区域血流淤滞[14-15]。导管材质及组织相容性与血栓的发生密切相关。既往有研究[16]比较了不同公司生产的PICC导管血栓形成风险,结果显示即便材料均为硅胶,也存在不同的风险,认为与血管内径有关,内径越大,对血管壁的刺激也越大。外径相同的情况下,不同内径导管引起的血流减少率有显著差异,内径越大,血流越慢。研究显示,聚氨酯和硅胶材料导致血栓损伤和继发感染的比例明显低于聚氯乙烯、聚乙烯材料。既往研究显示[17],导管尖端位置也是影响PICC导管相关性血栓形成的因素之一。
本研究中,导管尖端位置较高的患者PICC发生率较高。一般认为,导管尖端位置位于上腔静脉下1/3时,血流量大,血栓发生率相对较低。一般认为,上腔静脉和右心房连接处是导管尖端最佳位置,而导管尖端位于锁骨下静脉和头静脉时,其血栓形成的几率要比上腔静脉高。注入药物的性质也是血栓形成的主要因素之一,高渗性、刺激性、腐蚀性、强酸、强碱可加重内皮损伤的风险,从而增加血栓形成的风险。本研究中,恶性肿瘤是危险因素之一,考虑除了与患者本身疾病有关外,可能与输入化疗药物具有较强的刺激性也有一定的关系。另外,穿刺处感染是导致静脉血栓形成的重要因素,而恶性肿瘤患者本身免疫功能低下,白细胞计数下降,容易发生感染,增加血栓形成风险。叶冠军等[18]对1008例PICC患者进行观察,其中45例发生血栓,发生率为4.46%,15例发生相关血流感染,感染率为1.49%;不同导管留置时间患者血流感染发生率存在差异,而回归分析显示,穿刺静脉,FIB含量是血栓发生的独立危险因素,而长时间PICC留置是血流感染的独立危险因素。本次研究与其结果相似,FIB是PICC导管相关性血栓的独立危险因素。FIB是一种蛋白质,能够溶解于水,是一种由肝脏合成的具有凝血功能的蛋白质,是凝血过程、血栓形成过程中的重要物质,纤维蛋白是在凝血过程中,凝血酶切除血纤蛋白原中的血纤肽A和B而生成的单体蛋白质。高纤维蛋白原是各种血栓性疾病重要危险因素,在临床中被认为是疾病状态的标志物。纤维蛋白水平升高,提示患者本身存在高凝状态,容易发生导管相关性血栓形成。
PICC为临床输液提供了便利,但也存在血栓形成的并发症,在临床工作中,应根据可能存在的高危因素,进行有针对性地预防,以降低血栓形成风险,提高应用安全性[19]。高丽霞等[20]研究显示,血栓弹力图可以辅助预测PICC相关静脉血栓的发生风险,敏感性为84.6%,特异性79.2%,Youden指数>0.242。除了对患者本身情况进行评估外,还应采取措施,减少血栓形成的诱因,合理选择导管,选择最佳穿刺部位,加强置管期间的导管护理,中断输液时,用淡肝素盐水封管;置管期间,应定期进行血栓检查,确定无症状和有症状血栓的发生,使PICC置管术能够更好地應用于临床[21-22]。
综上所述,PICC患者有一定的比例发生导管相关性血栓,尖端位置高,APACHEⅡ分高,FIB水平高是PICC导管相关性血栓形成的独立危险因素,在临床工作中,应根据情况积极预防。
[参考文献]
[1] 尹哲,张翠萍,陈玲,等.肿瘤病人PICC风险管理现状与研究进展[J].护理研究,2019,33(19):3375-3379.
[2] 熊照玉,罗珍,陈海燕,等.成人患者治疗结束后PICC闲置现状及影响因素分析[J].护理学杂志,2019,34(18):54-57.
[3] 李杰萍,姜翠红,管树荣,等.PICC相关性静脉血栓的危险因素及预防措施的研究进展[J].护士进修杂志,2019,34(10):886-889.
[4] 肖芳,王娜,潘艳华,等.肿瘤患者PICC置管术后相关上肢静脉血栓的研究进展[J].中华肿瘤防治杂志,2018, 25(S1):308,312.
[5] 惠慧,马燕兰,郭梅,等.恶性肿瘤病人PICC相关性血栓风险因素及护理干预研究进展[J].护理研究,2019, 33(5):811-816.
[6] 马平,宋华.血液肿瘤患者PICC导管相关性血栓发生原因与预防研究进展[J].中国护理管理,2019,19(2):301-305.
[7] 沈家航.重症患者中心静脉导管相关性血栓形成的发生率及危险因素分析[D].广州:南方医科大学,2019.
[8] 徐波.肿瘤治疗血管通道安全指南[M].北京:中国协和医科大学出版社,2015:213.
[9] 高林春,龙琴,卢潇,等.胸部外科术后PICC置管致相关血栓形成的影响因素分析[J].川北医学院学报,2019, 34(2):303-305.
[10] 张伟伟,方云.血液肿瘤患者PICC导管相关性血栓形成的危险因素分析[J].临床血液学杂志,2018,31(2):197-200.
[11] 廖珍.PICC相关性血栓形成影响因素临床分析[J].现代诊断与治疗,2018,29(21):3527-3529.
[12] 倪婷婷,何倩颖.肿瘤患者PICC相关性血栓发生的危险因素及预防研究进展[J].护理学报,2017,24(15):44-47.
[13] 闫岩,耿传营,田颖.急性白血病患者PICC血栓形成的相关影响因素分析[J].中国地方病防治杂志,2017,32(12):1422-1423.
[14] 张丽,陆箴琦,陆海燕,等.肿瘤患者PICC导管相关性血栓形成的相关因素分析[J].护理学杂志,2017,32(14):51-55.
[15] 于瑞,陈利芬,周雪梅,等.肿瘤患者PICC导管相关血栓形成危险因素的研究[J].中国护理管理,2016,16(10):1326-1330.
[16] 邱国超,李旸,饶智国.恶性肿瘤患者PICC相关血栓形成危险因素分析[J].现代肿瘤医学,2015,23(12):1741-1743.
[17] 林斌,张宇.成年肿瘤患者PICC相关性血栓形成及危险因素[J].福建医药杂志,2013,35(4):12-14.
[18] 叶冠军,孙雅儿,陆萍,等.行PICC患者血栓和相关性血流感染发生的影响因素研究[J].中华全科医学,2019, 17(6):1037-1041.
[19] 尹哲,陈玲,曹艳,等.FMEA模式在肿瘤患者PICC风险管理中的应用及效果评价[J].新疆医科大学学报,2018,41(8):1019-1022.
[20] 高丽霞,李娜,张盼盼,等.血栓弹力图预测PICC相关性血栓发生的效能研究[J].国际护理学杂志,2019,38(9):1229-1232.
[21] 徐学燕,边春鸽.经外周穿刺中心静脉置管术相关性上肢深静脉血栓危险因素分析[J].中国现代医生,2020, 58(4):76-79.
[22] 刘媛芳,韦巧玲,黎容清,等.肿瘤患者PICC相关性血栓形成危险因素及风险评估研究进展[J].中国医药导报,2020,17(28):52-55.
(收稿日期:2020-08-06)

