血清sTREM-1、KL-6水平与重症肺炎患儿疾病转归的关联性分析
陈亮,赵兵
(1.汝南县人民医院发热门诊;2.驻马店市中心医院呼吸内科,河南 驻马店 463000)
肺炎为儿科常见病及多发病,资料显示,我国小儿患病率达7%~13%,每年约有648万肺炎患儿,其中约10%为重症肺炎(SP),其死亡率可达5.7%,是小儿死亡的主要原因之一[1]。依据SP患儿病情对治疗方案进行优化,一直是改善患儿预后的重要措施,相关研究指出,可溶性髓系细胞表达的触发受体-1(sTREM-1)可应用于SP等多种感染性疾病诊断、病情评估中[2]。涎液化糖链抗原-6(KL-6)是一种糖蛋白,与肺泡上皮细胞受损程度及再生相关[3]。基于此,本研究尝试探究血清sTREM-1、KL-6水平与SP患儿疾病转归的关联性。报告如下。
1 资料与方法
1.1 一般资料 选取2019年9月至2020年9月我院85例SP患儿作为研究组,其中男54例,女31例;年龄1~6岁,平均(3.12±1.05)岁。依据1∶1配对试验原则,另选同期85例轻度肺炎患儿作为对照A组,其中男50例,女35例;年龄1~8岁,平均(3.28±1.13)岁。另选同期85例体检健康儿童作为对照B组,其中男57例,女28例;年龄1~8岁,平均(3.35±1.17)岁。对比3组性别、年龄,均无显著差异(P>0.05)。
1.2 选例标准 纳入标准:研究组:均符合SP诊断标准:除呼吸系统症状之外,并发心力衰竭、呼吸衰竭、弥漫性血管内凝血、超高热或体温不升、中毒性脑病和中毒性肠麻痹以及肝肾功能损害之一者[4];首次患病;无哮喘、肺结核等其他呼吸系统疾病;患儿家属知晓本研究,已签署同意书。对照A组:均符合轻度肺炎诊断标准:以呼吸系统症状为主,无及其他脏器或系统功能的明显损害或呼吸衰竭[4];首次患病;无哮喘、肺结核等其他呼吸系统疾病;患儿家属知晓本研究,已签署同意书。对照B组:全身体检结果未发现明显异常;家属知晓本研究,已签署同意书。
排除标准:血液系统疾病患儿;恶性肿瘤患儿;严重心脑肝肾功能不全者;合并其他部位感染者;哮喘、肺结核等其他呼吸系统疾患儿;长期服用免疫抑制剂等药物者;代谢性疾病患儿。
1.3 方法 治疗及指标检测方法:研究组患儿入院后均给予抗感染、吸氧、清除炎性介质、维持水电解质平衡等对症治疗,对照A组常规行抗感染、清除炎性介质等对症治疗,于治疗前采集外周静脉血3ml,对照B组于体检时采集外周静脉血3ml,均离心处理取血清,采用酶联免疫吸附试验测定血清sTREM-1、KL-6水平,试剂盒购自山东莱博生物科技有限公司。
预后评估方法:随访3个月,末次随访时,患儿痊愈出院或存活且未发生后遗症,为预后良好,死亡或存活但存在后遗症(肺不张、肺气肿、支气管扩张或哮喘等),为预后不良。
1.4 观察指标⑴3组血清sTREM-1、KL-6水平。⑵随访3个月,统计研究组患儿预后情况,并比较不同预后患儿入院时临床资料,临床资料包括性别、年龄、体重、并发症、心率、呼吸频率、病情程度、血清sTREM-1、KL-6水平。病情程度采用急性生理与慢性健康评分(APACHEⅡ)[5]、肺部感染(CPIS)[6]评分评估,APACHEⅡ由急性生理学评分(0~60分)、年龄评分(0~6分)、慢性健康状况评分(2~5分)3部分组成,总分71分,评分越高病情越严重;CPIS评分从体温、白细胞计数、气管分泌物、氧合情况、X线胸片、肺部浸润影的进展情况和气管吸取物培养等方面进行评估,总分12分,评分越高病情越严重。⑶分析血清sTREM-1、KL-6与SP患儿病情程度(APACHEⅡ评分、CPIS评分)的相关性。⑷分析SP患儿疾病转归的影响因素。
1.5 统计学方法 数据处理采用SPSS22.0软件,计数资料以例数描述,采用χ2检验,计量资料以平均数±标准差描述,多组间比较采用单因素方差分析,进一步两两组间比较采用SNK-q检验,两组间比较采用独立样本t检验,相关性分析采用Pearson相关系数模型,通过Logistic进行多因素回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 3组血清sTREM-1、KL-6水平 研究组血清sTREM-1、KL-6水平高于对照A、B组,差异有统计学意义(P<0.05);对照A组血清sTREM-1、KL-6水平略高于对照B组,但组间对比差异无统计学意义(P>0.05)。见表1。
表1 3组血清sTREM-1、KL-6水平比较(±s)
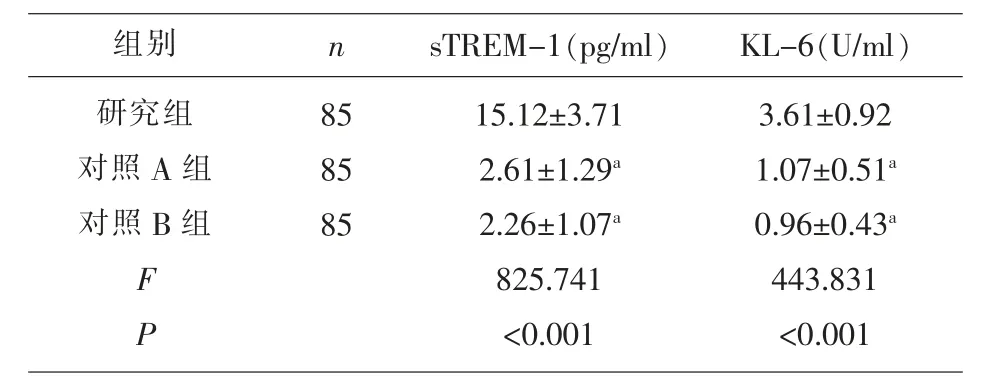
表1 3组血清sTREM-1、KL-6水平比较(±s)
注:与研究组对比,a P<0.05。
?
2.2 不同预后SP患儿入院时临床资料 研究组85例SP患儿,末次随访时预后良好62例,预后不良23例。不同预后患儿的性别、年龄、体重、心率、呼吸频率对比,差异无统计学意义(P>0.05);预后不良患儿脓毒血症、心力衰竭发生率、APACHEⅡ评分、CPIS评分、血清sTREM-1、KL-6水平均较预后良好患儿高(P<0.05)。见表2。
表2 不同预后SP患儿入院时临床资料比较[(±s)/n(%)]
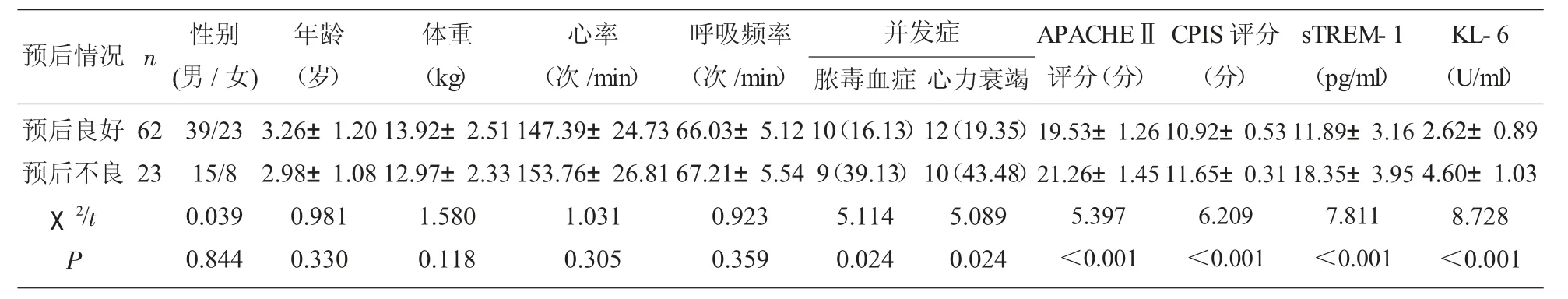
表2 不同预后SP患儿入院时临床资料比较[(±s)/n(%)]
?
2.3 血清sTREM-1、KL-6与SP患儿病情程度的相关性 经Pearson相关性分析,发现血清sTREM-1、KL-6与SP患儿APACHEⅡ、CPIS评分间均存在正相关关系(P<0.05)。见表3。

表3 血清sTREM-1、KL-6与SP患儿病情程度的相关性分析
2.4 SP患儿疾病转归的影响因素 以SP患儿预后为因变量,预后良好赋值0,预后不良赋值1。以表2中P<0.05的指标为自变量。初选脓毒血症、心力衰竭、APACHEⅡ评分、CPIS评分、血清sTREM-1、KL-6共6个自变量,考虑到样本量尤其是阳性样本量较少,及APACHEⅡ评分、CPIS评分与血清sTREM-1、KL-6间存在交互影响作用,故将APACHEⅡ评分、CPIS评分剔除,最终纳入脓毒血症、心力衰竭、血清sTREM-1、KL-6共4个自变量,Logistic回归分析结果显示,脓毒血症、心力衰竭、血清sTREM-1、KL-6均为SP患儿预后的独立影响因素(P<0.05)。见表4。
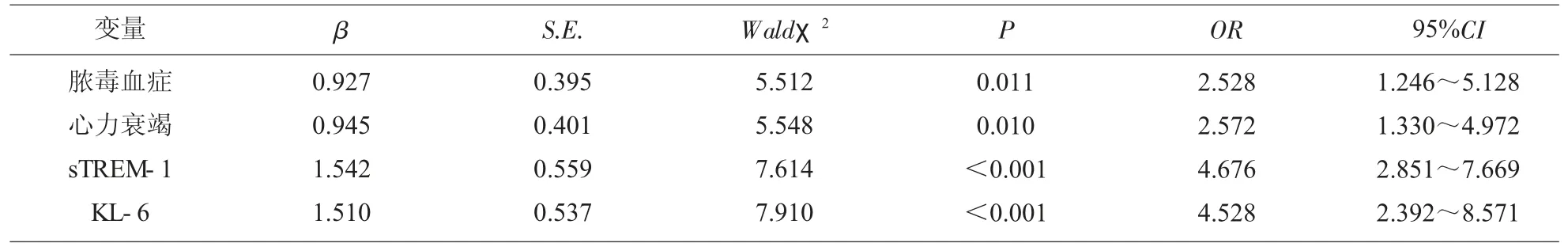
表4 SP患儿疾病转归的影响因素分析
3 讨论
SP具有病情严重、进展迅速、治疗难度高的特点,相关研究指出,机体发生SP后免疫应答被启动,释放大量炎性介质,损伤脏器功能,因此炎性介质是评估SP病情和疾病转归的重要指标[7]。常规炎性介质如C反应蛋白、降钙素原等,虽能在一定程度上反映感染病情,但整体效果不尽理想。
本研究发现,SP患儿血清sTREM-1、KL-6水平明显高于轻度肺炎患儿及健康体检儿童,提示血清sTREM-1、KL-6水平变化可能与SP的发生发展有关。其中sTREM-1属于免疫球蛋白家族受体,可激活单核细胞产生促炎性因子,从而参与免疫反应过程[8-9]。陈静等[10]研究指出,sTREM-1可促进炎性因子分泌,并诱导炎性介质及抑制抗炎因子产生,参与SP的病情进展。KL-6为于粘液素黏蛋白家族主要成员之一,当支气管上皮细胞、肺泡Ⅱ型上皮细胞发生损伤时,会大量释放KL-6进入肺泡及血液循环,从而导致血清KL-6水平升高[11]。崔艳香等[12]研究显示,KL-6在评估肺损伤程度方面具有一定作用,可作为结缔组织病合并间质性肺炎的生物学标志物。但其在小儿SP中的变化及作用研究较少。本研究通过相关性分析,发现血清sTREM-1、KL-6水平与SP患儿病情程度及疾病转归情况存在显著相关性。笔者认为,随着SP患儿病情加重,机体合成、分泌sTREM-1增加,同时被释放至血液循环系统中,促进局部炎症反应加重,且随着肺炎的加重,支气管上皮细胞、肺泡Ⅱ型上皮细胞损伤增加,KL-6释放量随之升高,而APACHEⅡ、CPIS评分均为反映患儿病情程度的指标,分值越高提示病情越严重,因此血清sTREM-1、KL-6水平与SP患儿APACHEⅡ、CPIS评分呈正相关,检测血清sTREM-1、KL-6水平变化可辅助临床判断患儿病情,且二者水平越高,提示机体炎症反应、支气管上皮细胞、肺泡Ⅱ型上皮细胞损伤越严重,治疗难度越高,从而增加预后不良风险。SP可引起脓毒血症、心力衰竭等严重并发症,增加患儿死亡风险,本研究发现,并发脓毒血症、心力衰竭SP患儿预后不良发生风险分别是未并发脓毒血症、心力衰竭SP患儿的2.528、2.572倍,因此,对于存在上述并发症的患儿应给予足够重视,通过加强相关治疗干预措施促进患儿预后改善。
综上可知,SP患儿血清sTREM-1、KL-6水平处于异常高表达状态,其水平越高,患儿病情越严重,疾病转归情况越差,早期明确血清sTREM-1、KL-6变化情况有助于临床判断患儿病情及预测疾病转归方向,具有较高临床应用价值。

