腹腔镜阑尾切除术治疗小儿急性阑尾炎临床效果观察
张端猛
河南淅川县第二人民医院外科 淅川 474450
急性阑尾炎是小儿常见的外科急腹症。好发于7~16岁的少儿,男性多于女性[1-2]。由于细菌感染是小儿急性阑尾炎的主要发病因素之一,病变累及黏膜及浆肌层,早期即可发生腹膜感染及渗出;加之患儿年龄小,症状和体征不典型,若诊疗不及时,极易发生化脓、坏疽及穿孔而危及患儿的生命安全。故及时做出诊断、早期手术、预防并发症的发生、缩短治疗时间等,对改善小儿急性阑尾炎的预后有重要意义[3]。本研究通过对80例行阑尾切除术的小儿急性阑尾炎的临床资料进行分析,以探讨腹腔镜阑尾切除术(laparoscopy appendectomy,LA)治疗小儿急性阑尾炎的临床效果。
1 资料与方法
1.1一般资料回顾性分析2018-01—2020-10间我院行阑尾切除术的80例小儿急性阑尾炎的临床资料。纳入标准:(1)均依据病史、临床表现、实验室检查,以及超声检查确诊和分型[4]。(2)均顺利完成阑尾切除术,并经术后病理学检查确认。排除标准:(1)重要器官功能障碍及凝血功能异常者。(2)不愿参与本研究者。根据不同手术方法分为LA组和开腹阑尾切除术(open appendectomy,OA)组(OA组),每组40例。2组患儿的基线资料差异无统计学意义(P>0.05),见表1。患儿家属均签署知情同意书。
1.2方法LA组:全麻,患儿仰卧位,常规消毒、铺巾。脐缘穿刺建立人工气腹,维持气腹压力10 mmHg,置入Trocar和腹腔镜。于左下腹及脐与耻骨联合中点下1~2 cm各置入一枚Trocar作为主、辅助操作孔。探查腹腔分离粘连、吸尽脓性渗出液、找到阑尾。可吸收夹夹闭阑尾根部和系膜(含阑尾血管)后超声刀切断,将阑尾装入标本袋中取出。电凝阑尾残端黏膜。腹腔镜下依次用生理盐水、甲硝唑液全方位冲洗并吸尽膈下、肠间,以及盆腔内的脓液。放置引流管,缝闭切口[5-6]。OA组:在全麻下经右下腹McBurney切口行阑尾切除术。2组术后均常规给予抗生素治疗。
1.3观察指标手术时间、术中出血量,以及术后肛门排气时间、并发生发生率和住院时间。
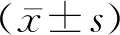
2 结果
2.1围手术期指标LA组患儿的手术时间、术中出血量,以及术后肛门排气时间和住院时间均短(少)于OA组,差异有统计学意义(P<0.05)。见表2。

表2 2组患儿围手术期指标比较
2.2术后并发症LA组患儿的术后并发症发生率低于OA组,差异有统计学意义(P<0.05)。见表3。

表3 2组患儿术后并发症发生率比较[n(%)]
3 讨论
小儿因大网膜尚未完全发育,不能有效起到保护作用;患儿又不能准确提供病史,症状和体征不如成年人典型。故具有病情进展快、容易误诊,以及穿孔率和并发症发生率高的特点,属于特殊类型的急性阑尾炎[7]。因此,在诊断时应仔细耐心,动作轻柔,尤其注意观察患儿对体查时的反应,作出初步诊断。超声检查可发现肿大的阑尾或阑尾周围脓肿,应作为常规的检查方法。急诊行阑尾切除术是有效的治疗手段。OA曾是治疗小儿急性阑尾炎的主要术式,近年来随着微创理念的发展和腹腔镜技术的逐渐成熟,腹腔镜手术因具有手术时间短、术中出血少、术后并发症发生率低,以及术后恢复快等优势,已在小儿外科领域内普及开展,并取得了良好的效果[8-9]。
我们回顾性分析了近年来在我院行阑尾切除术的80例小儿急性阑尾炎的临床资料。结果显示,LA组患儿的手术时间、术中出血量,以及术后肛门排气时间、并发症发生率和住院时间均短(少)于行OA的患儿,差异有统计学意义,与王瑛等[5]的研究结果一致。充分表明了LA治疗小儿急性阑尾炎的有效性和可行性。其主要原因为[10]:(1)气腹下在腹腔镜显示的高清晰和放大图像下进行手术,手术空间大,视野暴露较为充分,便于对腹(盆)腔进行全方位的探查和冲洗,有利于准确诊断、寻找阑尾、精细施术,并可发现且及时处理其他并发症,极大降低了术后并发症的发生率。(2)在相对封闭的腹腔内应用微创器械施术,对胃肠道等腹腔脏器的干扰小,术后胃肠功能恢复快,有利于降低粘连性肠梗阻的发生风险。(3)有Trocar保护切口、阑尾切除后装入标本袋内取出,以及腹腔冲洗液均在腹腔内由吸引器吸出,可最大限度防止切口被沾染,故切口感染率低,患儿住院时间短,不但避免了更换切口敷料给患儿造成的痛苦,且降低了医疗费用。
综上所述,LA治疗小儿急性阑尾炎,手术时间短、术中出血量少、术后恢复快、并发症发生率低,有利于缩短住院时间,可作为治疗小儿急性阑尾炎的首选术式。

