乙型脑炎继发神经节苷脂抗体阳性格林-巴利综合征1例
张晓燕,魏亚轩,李渊明,张宁,尹榕
格林-巴利综合征(Guillain-Barré Syndrome,GBS)是免疫介导的急性炎症性周围神经病,临床呈急性或亚急性起病,主要表现为四肢对称的迟缓性瘫,免疫治疗可缩短病程和改善症状。70%的GBS患者有前期感染,最常见的是空肠弯曲菌感染,占总数20%~30%;其他病原体包括疱疹病毒、细菌感染、肺炎支原体等[1]。5%患者前期合并乙肝病毒感染[2]。乙型脑炎(Japanese encephalitis,JE)是严重的急性病毒性脑炎,由乙脑脑炎病毒(Japanese encephalitis virus,JEV)引起,主要流行在20岁以下的儿童和青少年。JE可以引起多种神经系统并发症,但由JEV感染诱发的GBS少有报道。现报告1例如下。
1 病例资料
患者,女,60岁,因“发热、头痛2 d,意识不清4 h”于2018年8月21日入院。患者于2018年8月19日无明显诱因出现进展性全头部胀痛、发热(未测体温),伴恶心、呕吐、全身困乏无力。8 月21 日家属回家后发现患者意识不清,趴卧在地上,大小便失禁、全身皮肤多处皮下淤青,遂打120来我院就诊,以“意识障碍”收住我科。入院查体:体温40.0 ℃,脉搏96 次/分,呼吸23 次/分,血压138/75 mmHg(1 mmHg=0.133 kPa)。双肺呼吸音粗,未闻及干湿性啰音;全身皮肤多处皮下淤青;心腹查体无明显异常。神经系统查体:意识模糊,查体欠配合。双侧瞳孔等大等圆,直径约3 mm,光反射迟钝,双眼球向左侧凝视,声音嘶哑,言语含糊,咽反射减弱。四肢有主动活动,肌张力稍增高,腱反射对称存在,双下肢病理征(-)。颈项强直,脑膜刺激征(-)。余神经系统查体因患者不配合无法完成。入院后急诊查血常规、血沉、凝血机制、肝肾功、电解质、大便常规+潜血、尿常规、肝炎系列、HIV抗体、梅毒抗体均正常。胸片、腹部超声、心脏彩超、心电图均未见明显异常。头颅MR 检查提示:双侧丘脑、脑干可见稍长T2、稍长Flair异常信号(图1)。腰穿脑脊液压力正常,压颈、压腹实验通畅。脑脊液常规细胞数48×106/L,中性粒细胞百分比66%,淋巴细胞百分比34%。脑脊液生化结果正常。入院诊断:颅内感染。给予抗病毒,维持水电解质平衡,营养支持治疗。2018年8月23日患者出现呼吸衰竭,行气管插管、呼吸机辅助通气。8月27日患者出现四肢无力,肌张力减低,腱反射均减弱,双下肢病理征(-)。四肢肌电图提示:神经源性改变肌电图,感觉潜伏期未引出,运动潜伏期未引出。脑脊液检测抗神经节苷脂GM1抗体阳性。考虑患者合并周围神经损伤,GBS 可能性大,给予静脉丙种球蛋白冲击治疗。9 月7 日复查脑脊液细胞数10×106/L,蛋白814 mg/L;9 月19 日脑脊液细胞数8×106/L,蛋白1099 mg/L。10 月21 日脑脊液细胞数5×106/L,蛋白750 mg/L。患者病情明显好转,四肢肌力基本恢复正常,轻度认知障碍,出院随诊。
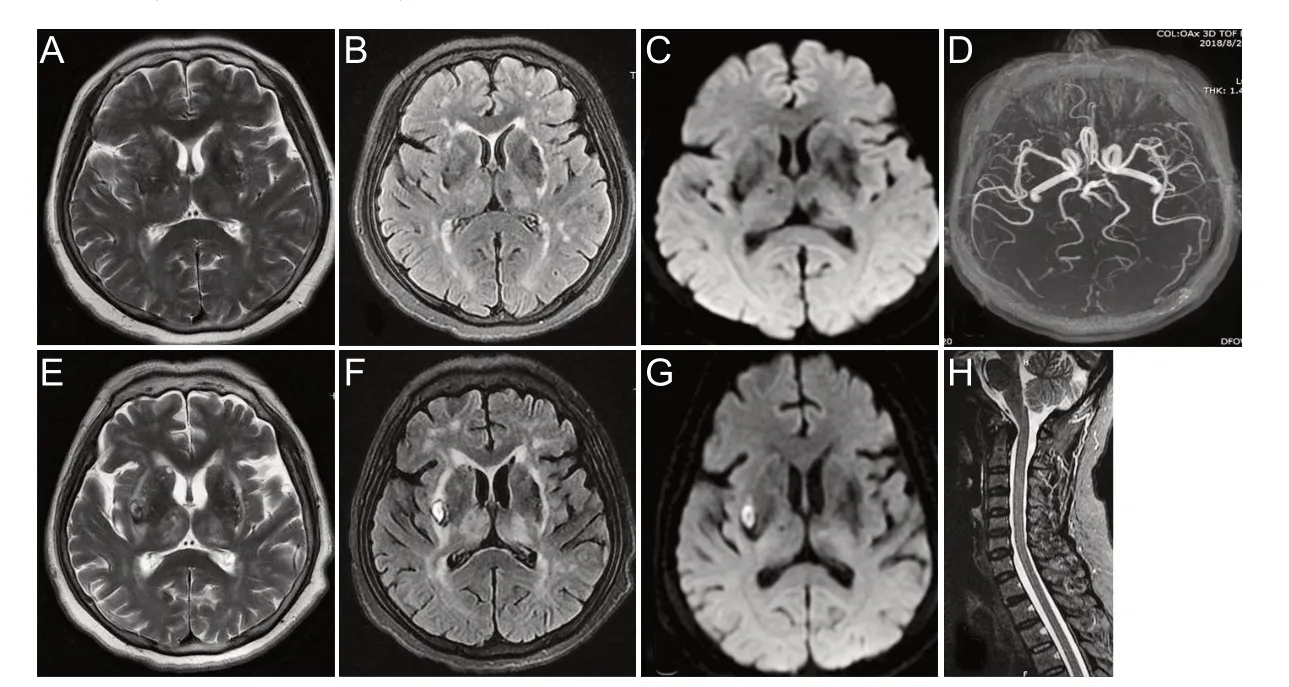
图1 患者头颅及颈椎影像学
2 讨论
JEV是一种单链阳性核糖核酸病毒,属于黄病毒家族。它通过库蚊在动物和人类宿主之间传播,在亚洲和太平洋沿岸流行。世卫组织估计,在24个流行性JE 流行国家中,每年通常发生约67900例JE 病例,发病率为1.8/10 万,死亡约10000 人[3]。发热是部分患者唯一症状,急性脑炎综合征发病前3~4 d可出现鼻炎、腹泻等非特异性前驱症状,随后出现意识模糊、头痛、呕吐,常伴癫痫发作,根据解剖部位可出现多种多样的局灶体征。其他运动障碍包括咂嘴、磨牙、舞蹈性动作和偏瘫[4]。JE核磁共振特征性表现为双侧丘脑受累[5]。JE的诊断是通过脑脊液中JEV特异性免疫球蛋白M(IgM)的酶联免疫吸附试验(ELISA)证实的,这种IgM 在发病第7 天几乎出现在所有患者中。如早期检查阴性,需确诊,可重复腰椎穿刺[6]。本例患者以发热、头痛为首发症状,随即出现意识障碍,头颅MRI提示双侧丘脑异常信号,MRA检查排除后循环梗死,脑脊液JEV IgM阳性。根据临床表现、影像学特点及实验室检查结果确诊为JE。
本例患者经抗病毒、辅助呼吸及支持治疗后体温及意识状况有所好转,但在入院第7天出现四肢无力,腱反射减弱。肌电图检查结果提示神经源性肌电图;感觉、运动传导潜伏期均未引出。脑脊液中抗神经节苷脂GM1 抗体阳性。肌无力出现1 周后脑脊液提示蛋白-细胞分离,3周后复查脑脊液蛋白-细胞分离进一步加剧。综合以上临床、电生理及脑脊液检查结果诊断为GBS。GBS的典型病理改变是全身神经纤维髓鞘脱失,严重者可出现轴索损伤[1]。本例患者肌电图检查提示神经纤维脱髓鞘合并轴索损伤,符合诊断。GBS是一种急性免疫介导的炎症性多发性神经病变。有证据表明,抗神经节苷脂抗体在GBS的免疫发病过程中起着重要作用。目前发现的最常见的抗体是针对神经节苷脂GM1、GD1a、GD1b、GT1a 和GQ1b。并非所有的抗神经节糖抗体都具有神经毒性,与GM1或GD1a神经节苷脂结合的抗体可激活破坏髓磷脂复合物,导致急性运动轴突神经病[7]。空肠弯曲杆菌感染是这一机制的主要促动因素,已经发现空肠弯曲杆菌C脂寡糖抗原与GM1和GD1a之间存在分子拟态[8],感染后可产生特定的抗体,而这些抗体又由于交叉反应表位的共享而与周围神经成分发生交叉反应。另外,使用外源性神经节苷脂治疗因可能与血清或组织蛋白形成复合物引起免疫反应诱发格林-巴利综合征,已被多个国家撤回[9]。GBS和JE均为发病率较低的疾病,两种疾病同时独立发生的可能性极低,Ravi 曾等报道,在流行地区,JEV 感染易导致GBS[10],考虑本例患者GBS继发于JE。电生理证实JEV可引起周围神经脱髓鞘,偶尔存在轴突损伤[10]。日本脑炎小鼠模型中发现严重炎症伴大量脱髓鞘轴突,抗髓磷脂碱性蛋白(anti-myelin basic protein,MBP)抗体滴度升高,MBP特异性T淋巴细胞增殖。MBP可引起严重的神经系统炎症,继而脱髓鞘[11]。本例患者脑脊液中GM1抗体阳性,考虑GM1抗体损害神经纤维髓鞘及轴索导致GBS,而乙型脑炎如何诱发机体产生GM1 抗体尚无报道。本例患者给予静脉用免疫球蛋白0.4 g/(kg·d)×5 d,抗体中和、阻断Fc受体、调节B或T细胞后肌无力明显好转,3月后复查肌无力症状基本恢复正常,但由于JE损害,留有轻度智能障碍。综上所述,JE可以诱发产生GM1抗体,损害神经纤维髓鞘及轴索导致GBS。
