2017-2019年医院感染患者病原菌分布及耐药性分析研究
麦艺敏 邓媛

【摘要】 目的:探究并分析2017-2019年醫院感染患者病原菌分布及耐药性。方法:选取2017年1-12月120例医院感染患者为A组,2018年1-12月109例医院感染患者为B组,2019年1-12月93例医院感染患者为C组。比较三组的病原菌分布情况及主要病原菌的耐药性情况。结果:A组共检出126株病原菌,B组共检出116株病原菌,C组共检出101株病原菌。A组革兰阴性菌检出率为55.56%(70/126),革兰阳性菌检出率为40.48%(51/126),真菌检出率为3.97%(5/126)。B组革兰阴性菌检出率为56.90%(66/116),革兰阳性菌检出率为40.52%(47/116),真菌检出率为2.59%(3/116)。C组革兰阴性菌检出率为74.26%(75/101),革兰阳性菌检出率为23.76%(24/101),真菌检出率为1.98%(2/101)。三组的革兰阴性菌检出率均高于革兰阳性菌及真菌的检出率。C组的革兰阴性菌检出率高于A、B组,差异均有统计学意义(字2=8.498、7.151,P<0.05)。A、C组铜绿假单胞菌和大肠埃希菌及B组大肠埃希菌对氨苄西林、头孢唑林及环丙沙星的耐药率均高于其他药物。B组铜绿假单胞菌氨苄西林、头孢唑林及环丙沙星的耐药率均高于头孢曲松、头孢噻肟、亚胺培南、庆大霉素及哌拉西林。三组主要革兰阳性菌对青霉素及红霉素的耐药率均高于其他药物。结论:2017-2019年医院感染患者的病原菌仍以革兰阴性菌为主,主要革兰阴性菌及革兰阳性菌对各类药物的耐药率并未见显著变化。
【关键词】 医院感染 病原菌分布 耐药性
[Abstract] Objective: To investigate and analyze the pathogens distribution and drug resistance of patients with nosocomial infection from 2017 to 2019. Method: A total of 120 patients with nosocomial infection from January to December 2017 were selected as group A, 109 patients with nosocomial infection from January to December 2018 were selected as group B, and 93 patients with nosocomial infection from January to December 2019 were selected as group C. The distribution of pathogenic bacteria and drug resistance of main pathogenic bacteria were compared among the three groups. Result: A total of 126 strains of pathogenic bacteria were detected in group A, 116 strains in group B and 101 strains in group C. The positive rate of Gram-negative bacteria was 55.56% (70/126), Gram-positive bacteria was 40.48% (51/126), and fungus was 3.97% (5/126) in group A. The positive rate of Gram-negative bacteria was 56.90% (66/116), Gram-positive bacteria was 40.52% (47/116), and fungus was 2.59% (3/116) in group B. The positive rates of Gram-negative bacteria, Gram-positive bacteria and fungus in group C were 74.26% (75/101), 23.76% (24/101) and 1.98% (2/101). The detection rate of Gram-negative bacteria were higher than those of Gram-positive bacteria and fungus of three groups. The positive rate of Gram-negative bacteria of group C was higher than those of group A and B, and the differences were statistically significant (字2=8.498, 7.151, P<0.05). The drug resistance rates of pseudomonas aeruginosa and escherichia coli of group A and C and escherichia coli of group B to Ampicillin, Cefazolin and Ciprofloxacin were higher than those of other drugs. The drug resistance rates of pseudomonas aeruginosa of group B to Ampicillin, Cefazolin and Ciprofloxacin were higher than those of Ceftriaxone, Cefotaxime, Imipenem, Gentamicin and Piperacillin. The drug resistance rates of the main Gram-positive bacteria to Penicillin and Erythromycin of three groups were higher than those of other drugs. Conclusion: The pathogens of patients with nosocomial infection from 2017 to 2019 are main Gram-negative bacteria, the change of drug resistance of main Gram-negative bacteria and Gram-positive bacteria to all kinds of drugs are not significant.
[Key words] Nosocomial infection Pathogens distribution Drug resistance
First-author’s address: Xingtan Hospital Affiliated Shunde Hospital of Southern Medical University, Foshan 528325, China
doi:10.3969/j.issn.1674-4985.2021.17.020
医院感染是临床的重点防控工作,关系到患者的治疗效果及预后,是与临床工作开展密切相关的内容。而对于医院感染患者病原菌分布情况的研究众多,但研究结果差异较大,不同时间及医院的病原菌分布呈现一定程度的变化,且其耐药情况也呈现动态变化的状态[1-5]。因此对于医院感染进行病原菌分布及耐药性的规律研究有助于实时防控及诊治措施的制定,具有极高的临床要求。本研究就2017~2019年医院感染患者病原菌分布及耐药性进行探究与分析,现报道如下。
1 资料与方法
1.1 一般资料 选取2017年1-12月120例医院感染患者为A组,2018年1-12月109例医院感染患者为B组,2019年1-12月93例医院感染患者为C组。纳入标准:本院的医院感染患者。排除标准:临床资料不完整。该研究已获得医院伦理委员会准许,患者和/或家属知情同意。
1.2 方法 采集三组的痰液、血液、尿液、分泌物及其他标本送检,标本采集及保存严格按照相关标准进行,然后将送检的标本采用全自动病原菌检测系统进行病原菌及耐药率的检测,由经验丰富者进行操作检测。
1.3 观察指标 (1)统计并比较三组的病原菌分布情况。(2)比较三组中的主要革兰阴性菌及革兰阳性菌对各类药物的耐药率。革兰阴性菌药物包括:氨苄西林、头孢唑林、环丙沙星、头孢吡肟、头孢曲松、头孢噻肟、亚胺培南、庆大霉素、哌拉西林。革兰阳性菌药物包括:青霉素、红霉素、环丙沙星、左氧氟沙星、克林霉素、庆大霉素、莫西沙星、万古霉素。
1.4 统计学处理 采用SPSS 23.0软件对所得数据进行统计分析,计数资料以率(%)表示,比较采用字2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 三组一般资料比较 A组男59例,女61例;年龄1.3~92岁,平均(61.3±11.3)岁;科室:骨科37例,呼吸科33例,消化科30例,其他20例。B组男44例,女65例;年龄1~90岁,平均(61.7±12.0)岁;科室:骨科34例,呼吸科31例,消化科28例,其他16例。C组男39例,女54例;年龄0.5~90岁,平均(61.8±11.7)岁;科室:骨科29例,呼吸科27例,消化科25例,其他12例。三组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
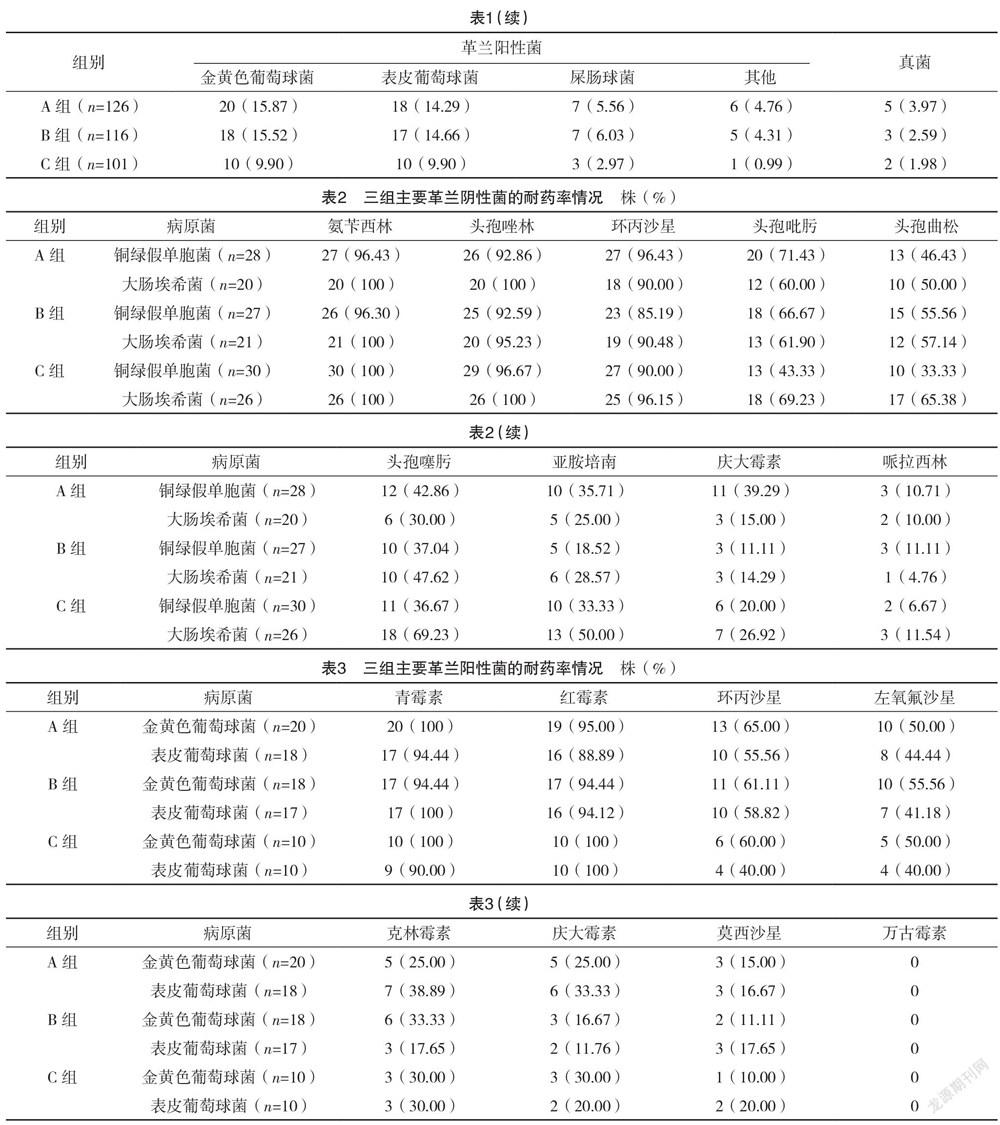
2.2 三组的病原菌分布情况比较 A组共检出126株病原菌,B组共检出116株病原菌,C组共检出101株病原菌。A组革兰阴性菌检出率为55.56%(70/126),革兰阳性菌检出率为40.48%(51/126),真菌检出率为3.97%(5/126)。B组革兰阴性菌检出率为56.90%(66/116),革兰阳性菌检出率为40.52%(47/116),真菌检出率为2.59%(3/116)。C组革兰阴性菌检出率为74.26%(75/101),革兰阳性菌检出率为23.76%(24/101),真菌检出率为1.98%(2/101)。三组的革兰阴性菌检出率均高于革兰阳性菌及真菌的检出率。C组的革兰阴性菌检出率高于A、B组,差异均有统计学意义(字2=8.498、7.151,P<0.05)。见表1。
2.3 三组主要革兰阴性菌的耐药率情况 A、C组铜绿假单胞菌和大肠埃希菌及B组大肠埃希菌对氨苄西林、头孢唑林及环丙沙星的耐药率均高于其他药物。B组铜绿假单胞菌氨苄西林、头孢唑林及环丙沙星的耐药率均高于头孢曲松、头孢噻肟、亚胺培南、庆大霉素及哌拉西林。见表2。
2.4 三组主要革兰阳性菌的耐药率情况 三组主要革兰阳性菌对青霉素及红霉素的耐药率均高于其他药物。见表3。
3 討论
医院感染对患者的原发病治疗、住院时间、经济及身心等均造成极为不良的影响,且增加了临床工作量,因此对于医院感染的防控是临床工作干预的重点[6-7]。临床中与医院感染相关的研究众多,其中与感染发生影响因素、病原菌分布及药敏分析方面相关的研究占比较高,是研究的重点方面。受多方面因素影响,耐药情况在临床呈现一定的变化波动,而对于此类变化的掌握有助于感染的有效治疗及控制[8-9]。但是众多研究结果显示,不同医院及不同时间段医院感染病原菌分布及耐药性存在一定差异,而对于不同时间段的变化有助于了解病原菌感染的分布规律,从而为防控提供参考依据[10-15]。对于主要病原菌耐药性的研究则有助于临床正确用药,因此本方面的细致探究空间较大。
本研究就2017-2019年医院感染患者病原菌分布及耐药性进行探究与分析,结果显示,A组共检出126株病原菌,B组共检出116株病原菌,C组共检出101株病原菌。A组革兰阴性菌检出率为55.56%(70/126),革兰阳性菌检出率为40.48%(51/126),真菌检出率为3.97%(5/126)。B组革兰阴性菌检出率为56.90%(66/116),革兰阳性菌检出率为40.52%(47/116),真菌检出率为2.59%(3/116)。C组革兰阴性菌检出率为74.26%(75/101),革兰阳性菌检出率为23.76%(24/101),真菌检出率为1.98%(2/101)。说明革兰阴性菌的感染情况进一步升高,也提示对革兰阴性菌进行防控的需求进一步提高。同时革兰阴性菌占比较高的情况与临床中较多研究结果基本一致,仅检出率存在一定差异,进一步提示革兰阴性菌感染的严峻性[16-18]。另外,A、C组铜绿假单胞菌和大肠埃希菌及B组大肠埃希菌对氨苄西林、头孢唑林及环丙沙星的耐药率均高于其他药物。B组铜绿假单胞菌氨苄西林、头孢唑林及环丙沙星的耐药率均高于头孢曲松、头孢噻肟、亚胺培南、庆大霉素及哌拉西林。三组主要革兰阳性菌对青霉素及红霉素的耐药率均高于其他药物。且对上述药物的耐药率均达到了80%以上,说明其耐药情况相对严重,也提示对抗生素合理应用措施的进一步改进极为必要。针对上述研究结果,对于医院感染的防控需求较高,而病原菌耐药性的情况相对严重,因此对于本方面更为严格措施的制定与实施极为必要[19-20]。
综上所述,2017-2019年医院感染患者的病原菌仍以革兰阴性菌为主,主要革兰阴性菌及革兰阳性菌对各类药物的耐药率并未见显著变化。
参考文献
[1]彭国梁,罗君玲,朱亚容.2016~2018年某基层三级综合医院院内感染病原菌分布及耐药率分析[J].北方药学,2020,17(1):181-182.
[2]刘淼,孔立,胡慧芳,等.济宁市某三甲医院神经外科术后感染特点及围术期抗菌药物使用评价[J].中华医院感染学杂志,2021,31(3):390-394.
[3]韩月英,王厚照,张雪梅,等.先天性心脏病患儿术后并发医院感染的危险因素及其病原菌分布和药敏实验分析[J].现代生物医学进展,2021,21(4):683-687,682.
[4]陈婷婷,黄咏.某院2017-2019年骨科金黄色葡萄球菌临床分布及耐药性[J].海峡预防医学杂志,2021,27(1):109-110.
[5]张鑫,陈华伟,徐云雷,等.北京市平谷区医院的感染性疾病病原菌分布及耐药性[J].传染病信息,2020,33(6):562-565,576.
[6]吴超,张永根,杨坚.萍乡市某医院ICU收治的60例重症感染患者病原菌分布及耐药状况[J].江苏预防医学,2020,31(1):61-62,79.
[7]朱金玉,李燕,牛桂林.儿童重症监护病房感染病原菌的分布及耐药性分析[J].临床医学研究与实践,2020,5(34):34-36.
[8]曹艳林,刘德贝,刘艳,等.常德市某三甲医院2015~2018年医院感染横断面调查[J].中国处方药,2020,18(8):171-173.
[9] Liu Y X,Cao Q M,Ma B C.Pathogens distribution and drug resistance in patients with acute cerebral infarction complicated with diabetes and nosocomial pulmonary infection[J].BMC Infectious Disease,2019,19(1):603.
[10] Tian L,Sun Z,Zhang Z.Antimicrobial resistance of pathogens causing nosocomial bloodstream infection in Hubei Province,China,from 2014 to 2016:a multicenter retrospective study[J].BMC Public Health,2018,18(1):1121.
[11]张弦,薛健.某三甲医院2018-2019年ICU检出病原菌分布及耐药性分析研究[J].现代医药卫生,2020,36(23):3837-3839.
[12]王仁秀,纪荣建,张岚,等.某三甲综合医院2017~2018年多重耐药菌检出分布情况及高危因素分析[J].医学检验与临床,2020,31(3):31-34.
[13]王静,彭宇,谷娅,等.2016-2018年某医院重症监护病房医院感染发生情况分析[J].预防医学情报杂志,2020,36(11):1513-1517,1523.
[14]杨锡文,胡艳芳,戴丹.基层医院烧伤科住院患者医院感染的发生情况和病原菌的特点[J].中国消毒学杂志,2020,37(5):362-364.
[15] Chen Y,He Y,Zhang W,et al.Pathogenic characteristics of nosocomial infections in patients with cerebrovascular diseases and characteristics and treatment of pathogenic bacteria in different seasons[J].Journal Infection Public Health,2020,13(5):800-805.
[16]王行旺,謝再利,张亚伟,等.2015-2017年某综合医院医院感染现患率调查分析[J].现代生物医学进展,2020,20(5):957-960.
[17]曹玉琳,王进,曾宪斌.2017-2019年南阳市第一人民医院感染病原菌的分布及耐药性分析[J].现代药物与临床,2020,35(8):1719-1723.
[18]陈茜,赖晓全,杨莉.重症监护病房医院感染情况调查与分析[J].中华医院感染学杂志,2020,30(6):931-934.
[19] Hu W,Xie S,Yu F,et al.Characteristics of pathogens and mortality predictors of older Chinese patients with nosocomial urinary tract infections[J].Geriatrics and Gerontology International,2019,19(6):541-546.
[20]刘欢,刘华,朱华云,等.2014-2018年某三甲综合性医院医院感染现患率调查[J].中国消毒学杂志,2020,37(1):37-39.
(收稿日期:2021-05-08) (本文编辑:张明澜)

