超声、IOTA简单法则和CT鉴别诊断卵巢上皮性肿瘤的临床价值
王秀红
德州市中医院妇产科彩超室(山东 德州 253000)
卵巢肿瘤是女性生殖系统常见疾病之一,根据肿瘤性质可分为良性、恶性肿瘤。恶性卵巢肿瘤在女性恶性肿瘤病死率中占首位,发病率仅次于宫颈癌、子宫内膜癌[1]。卵巢癌根据国际妇产科协会(federation international of gynecology and obstetr,FIGO)分期标准,可分为Ⅰ、Ⅱ、Ⅲ、Ⅳ期,其中Ⅰ、Ⅱ期为早期卵巢癌(也称为“上皮性卵巢癌”),Ⅲ、Ⅳ期为晚期卵巢癌。早期上皮性卵巢癌患者临床表现不显著,当患者出现腹痛、腹胀或月经异常等症状时就诊,多数患者已是晚期卵巢癌,降低患者生存率[2]。目前,临床上对于早期上皮性卵巢癌的鉴别诊断予以重视,是预防卵巢功能异常患者恶性病变的关键点。超声在临床中应用广泛,但因卵巢位于盆腔深处,其诊断具有一定局限性。有研究指出,超声国际卵巢肿瘤研究组(International Ovarian of Tumor Analysis,IOTA)简单法则在卵巢囊肿定性方面存在较高价值,但部分卵巢囊肿无法鉴别[3]。电子计算机断层扫描(computed tomography,CT)在妇科疾病定性方面具有较高临床价值。因此,本研究将超声、IOTA简单法则和CT分别对卵巢上皮性肿瘤患者进行诊断,旨在提高早期鉴别卵巢上皮性肿瘤性质的准确度,为临床治疗提高有效参考数据。
1 资料与方法
1.1 一般资料选取2015年10月至2019年11月在我院收治的卵巢上皮性肿瘤患者214例(214个),年龄24~73岁,平均年龄(44.34±18.23)岁;就诊原因:腹痛6例,腹胀78例,月经异常68例,妇科检查62例;未育20例,已育194例;未绝经者144例,已绝经者70例,绝经时间1~33年。研究经医学伦理会通过,详细告知所有患者及家属研究意图与内容,并签署同意书。
纳入标准:符合《中国实用妇科与产科杂志(2019)》《中国卵巢上皮性癌维持治疗专家共识(2019)》中相关卵巢上皮性肿瘤诊断标准[4];患者术前均行超声、CT检查,且病理明确诊断。
排除标准:合并其他恶性肿瘤;临床资料不完整者。
1.2 方法
1.2.1 普通超声检查 对于无性生活女性充盈膀胱后使用经腹壁扫查,对于有性生活女性采用经阴道、腹壁结合扫查。经阴道扫查:嘱咐患者排空膀胱后接受扫查,取截石位,采用SD型彩色多普勒超声仪(南京世帝医疗科技股份有限公司)对患者进行扫查首先将探头涂抹医用耦合剂(山东九尔实业集团有限公司),再套一次性避孕套,缓慢轻柔置入患者阴道内进行扫查。扫查范围:子宫、双侧附件区,依据患者体型,调节探讨频率5~9MHz,仔细观察患者子宫、双侧附件区结构是否存在异常;若结构异常,记录其位置、形态、大小、内部回声、血流情况等。经腹壁扫查,取仰卧位,将探头经腹部耻骨上方,从纵、横、斜向多个切面进行扫查。依据患者体型,调节探讨频率3~5MHz,观察内容在阴道扫查观察内容上加是否存在腹水、盆腔外明显占位等情况;并测量肿瘤血流参数[阻力指数(resistance index,RI)、搏动指数(pulse index,PI)]。以RI≤0.4、PI≤0.5为恶性指标,RI 值>0.4、PI值>0.5或无法获得 RI、PI值为良性指标。
1.2.2 IOTA简单法则 超声检查方法同普通超声检查法。IOTA简单法共10个特征,其中良性(benign,B型)特征包括:B1,单纯或房囊肿;B2,有实质性结构,且结构最大径<0.7cm;B3,有声影;B4,多房光整肿瘤最大径<10cm;B5,无或稀有血流信号。恶性(malignant,M)型特征包括:M1,不规则实质性肿瘤;M2,伴腹水;M3,乳头状突起结构超过4个;M4,不规则实性或多房肿瘤,最大径>10cm;M5,有丰富血流信号。所有病例经两位超声医师依据IOTA简单法则进行诊断,若结果存在差异,需两位医师讨论后确定。
1.2.3 CT检查 采用64层螺旋机,告知患者膀胱保持充盈,取仰卧位,平扫范围:耻骨联下缘至髂脊,必要时可进行全腹部扫描。增强扫描:以2.5mL/s的速率经肘部静脉注射100mL对比剂,70s后开始扫描。扫描参数:120kV管电压,260~280mAs管电流,5mm层厚,1.5mm螺距,扫描时间0.5s/圈。CT由2名影像学医师在不知病理结果情况下,共同诊断。
1.2.4 联合检查 同超声、IOTA简单法则、CT检查方法,且其中任意二项鉴别方法为恶性病例,联合诊断该病例为恶性病例。
1.3 观察指标以手术病理结果为鉴别卵巢上皮性囊肿“金标准”,并评价超声、IOTA简单法则、CT及联合检查诊断卵巢上皮性肿瘤准确度。
1.4 统计学方法采用SPSS 22.0软件分析处理统计学数据,计数资料采用χ2检验;P<0.05为差异有统计学意义。
2 结 果
2.1 病理结果214例(214个)卵巢上皮性囊肿中,良性155个(72.43%),恶性59个(27.57%)。
2.2 超声、IOTA简单法则、CT图像分析超声:良性肿瘤:病灶图像呈囊性肿物,2.5~28.9cm大小,边界清晰,包膜完整且光滑,囊内无回声。粘液性者存在<3mm的少量分隔。浆液性者内有实质性乳头结构,但数量、体积较小,表面光整,均匀回声。囊肿后有增强回声,见图1-2。恶性肿瘤:病灶图像呈囊实质性肿物,多见于双侧,2.3~17cm 大小,不规则形态,不完整包膜,边界不清晰,或紊乱分隔较多,壁、隔上实性成分呈不规则形,基底较宽大,多伴有盆腹腔积液,见图3-4。
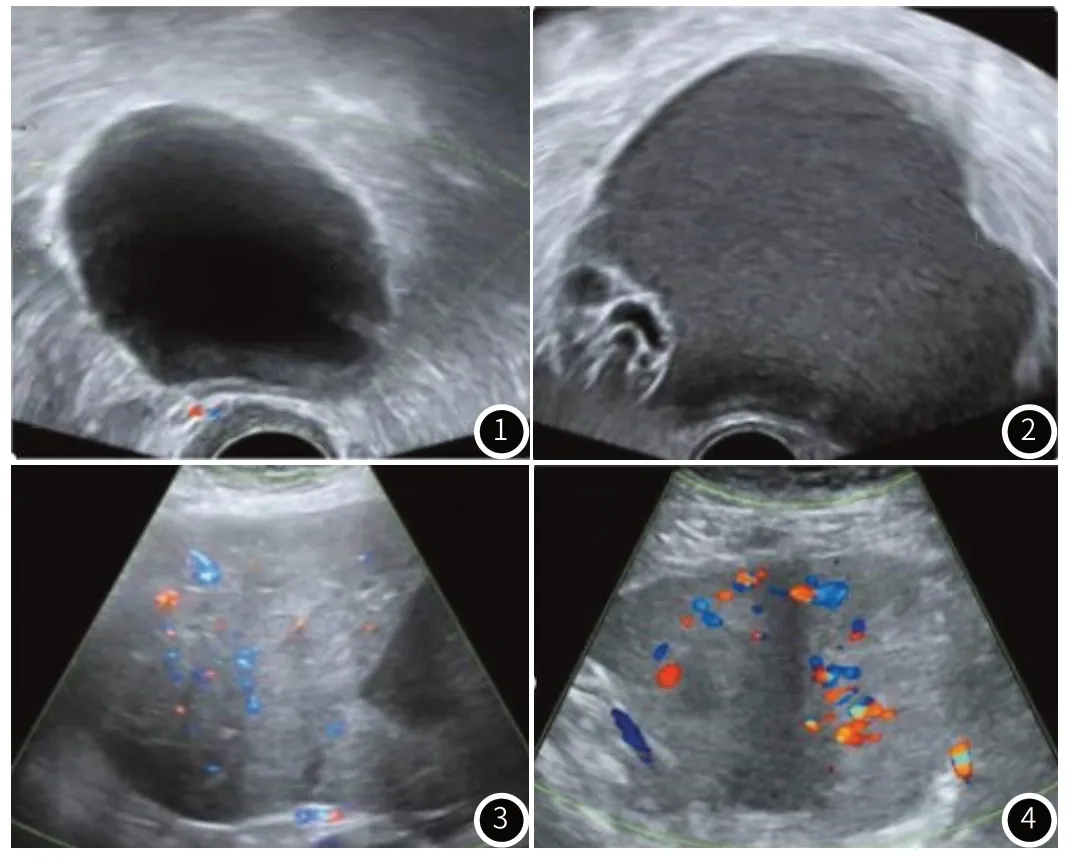
图1 女,37岁,病理为浆液性囊腺瘤。超声示卵巢囊肿无回声,边界清晰,呈类圆形,CDFI 稀少血流信号。图2 女,52岁,病理为粘液性囊腺瘤。超声示卵巢囊肿内见密集细点状回声,壁内见细分隔。图3 女,47岁,病理为卵巢粘液性低分化腺癌;图4 女,64岁,病理为卵巢恶性上皮性透明细胞癌。图3、4超声示卵巢囊实性肿物,CDFI血流信号丰富。
IOTA简单法则:良性肿瘤:(图5:B1-5) 囊肿边缘光整、形态规则、边界清晰,囊内无回声,囊内光滑纤细分隔光,或囊内小乳头突起无明显声影,肿块实性伴声影。彩色多普勒血流显像(CDFI) :实性部分无明显血流信号或稀少血流信号。恶性肿瘤(图5:M1-5) 表现为实性或多数实性的囊实质性混合回声,合并较少量腹水,囊肿内见多实性突起呈不规则形,或较大囊性肿块内见不规则厚多房分隔。CDFI:实质部有丰富血流信号。
CT:良性肿瘤:图像为囊性肿物,2.5~28.9cm大小,边缘清晰光滑。与周围组织结构边界清晰,囊璧无增厚,包膜光滑、规则。囊性内可见分膈,呈稀疏网状分布,分膈无增厚,呈线状(图6)。部分病例中有囊液呈均匀密度,无见腹水。恶性肿瘤:图像呈囊实质性肿物,大小2.29~17.02cm,盆腔软组织及囊性块影,边缘不规则、模糊。与周围组织结构边界不清。囊内可见瘤壁局部增厚(平均约1.7cm),边缘不规则(图7)。囊内见实性不规则结节,可见不规则增厚分膈(平均约1.5cm)。
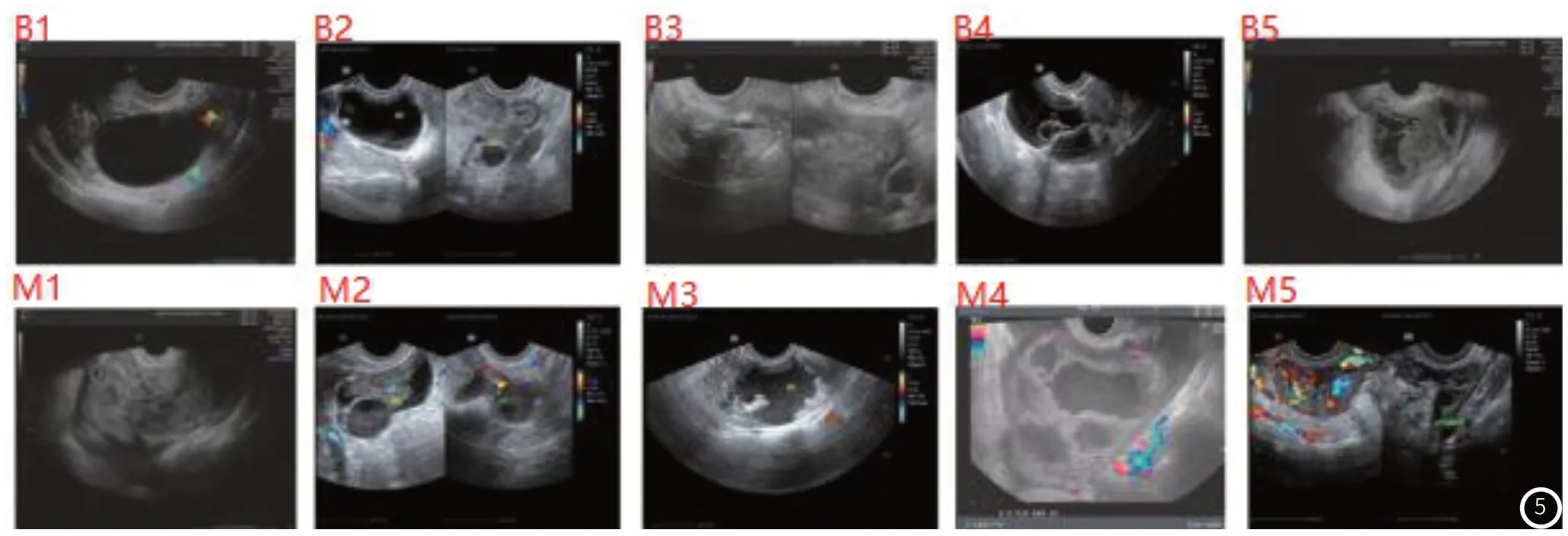
图5 符合IOTA简单法则影像图。B1-5、M1-5含义同1.2.2。
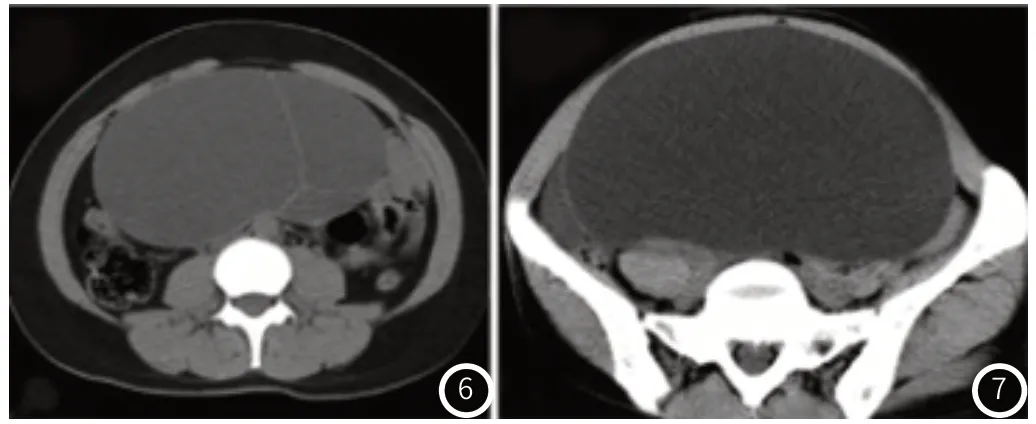
图6 患者,女,35岁,病理为浆液性囊腺瘤。肿瘤璧内见分隔,分隔无增厚,呈线状。图7 患者,女,41岁,病理为浆液性囊腺癌。肿瘤壁见两处增厚,边缘不规则,大小为2cm×2.4cm。
2.3 超声、IOTA简单法则、CT与病理结果比较超声检查中恶性结果87例(40.65%),良性结果127例(59.35%)。与病理检查结果比较,87例恶性中49例良性,38例恶性;127例良性结果中106例良性,21例恶性。超声诊断敏感度为64.41%(38/59),特异性为68.39%(106/155),总准确率为67.29%(144/214),阳性预测值为43.68%(38/87),阴性预测值为83.46%(106/127);Kappa值为0.773。
超声IOTA检查中恶性结果62例(28.97%),良性结果152例(71.03%)。与病理检查结果比较,62例恶性中20例良性,42例恶性;152例良性结果中135例良性,17例恶性。诊断敏感度为71.19%(42/59),特异性为87.10%(135/155),总准确率为82.71%(177/214),阳性预测值为67.74%(42/62),阴性预测值为88.82%(135/152);Kappa值为0.774。
CT检查中恶性结果78例(36.45%),良性结果136例(63.55%)。与病理检查结果比较,78例恶性中32例良性,46例恶性;36例恶性中123例良性,13例恶性。诊断敏感度为77.97%(46/59),特异性为79.35%(123/155),总准确率为78.79%(169/214),阳性预测值为58.97%(46/78),阴性预测值为90.44%(123/136);Kappa值为0.776。
联合检查中恶性结果58例(27.10%),良性结果156例(72.90%)。与病理检查结果比较,58例恶性中5例良性,53例恶性;156例良性结果中150例良性,6例恶性。诊断敏感度为89.83%(53/59),特异性为96.77%(150/155),总准确率为94.86%(203/214),阳性预测值为91.38%(53/58),阴性预测值为96.15%(150/156);Kappa值为0.778。
超声、IOTA简单法则联合CT总准确率高于单独超声、IOTA简单法则、CT检查(依次:χ2=19.048,P<0.001;χ2=70.542,P≤0.001;χ2=60.616,P≤0.001)
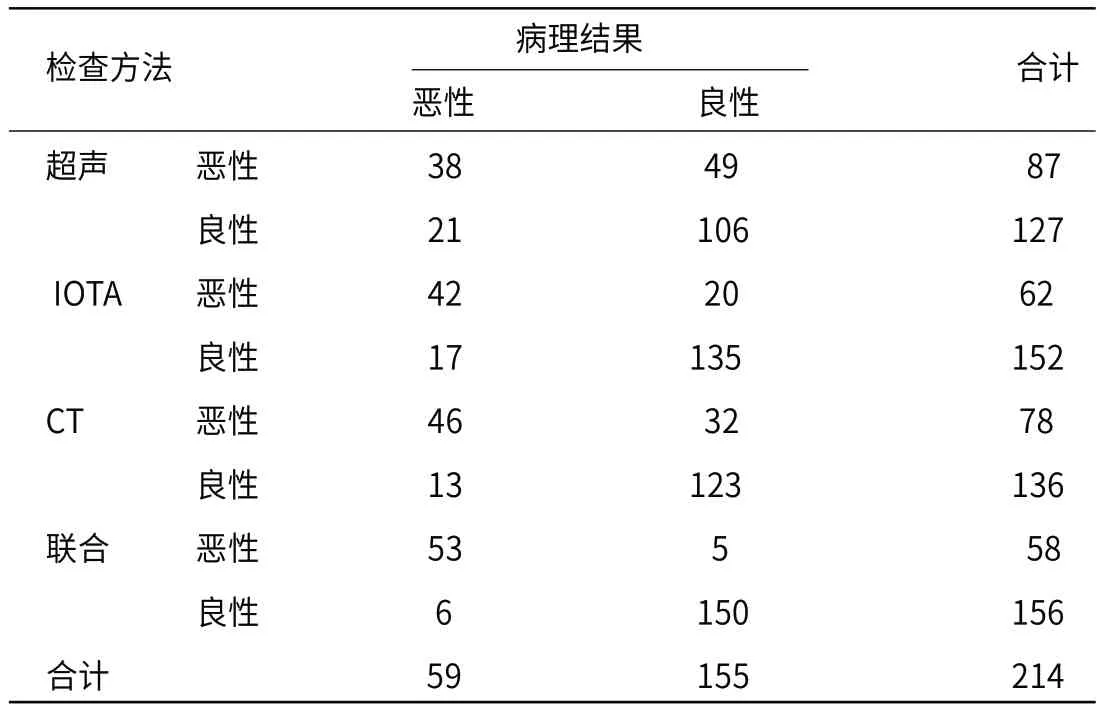
表1 超声、IOTA简单法则、CT与病理结果比较
2.4 超声IOTA简单法则主要诊断效能比较由表2可知,在10个特征中,单个囊肿(B1)、实性成分最大径<0.7cm(B2)、有声影(B3)诊断良性肿瘤效能较高(P<0.05) ;实性肿块呈不均匀(M1)、有腹水(M2)、乳头状突起结构超过4个(M3)、实性成分含丰富血流信号(M5)诊断恶性卵巢肿瘤效能较高(P<0.05) 。
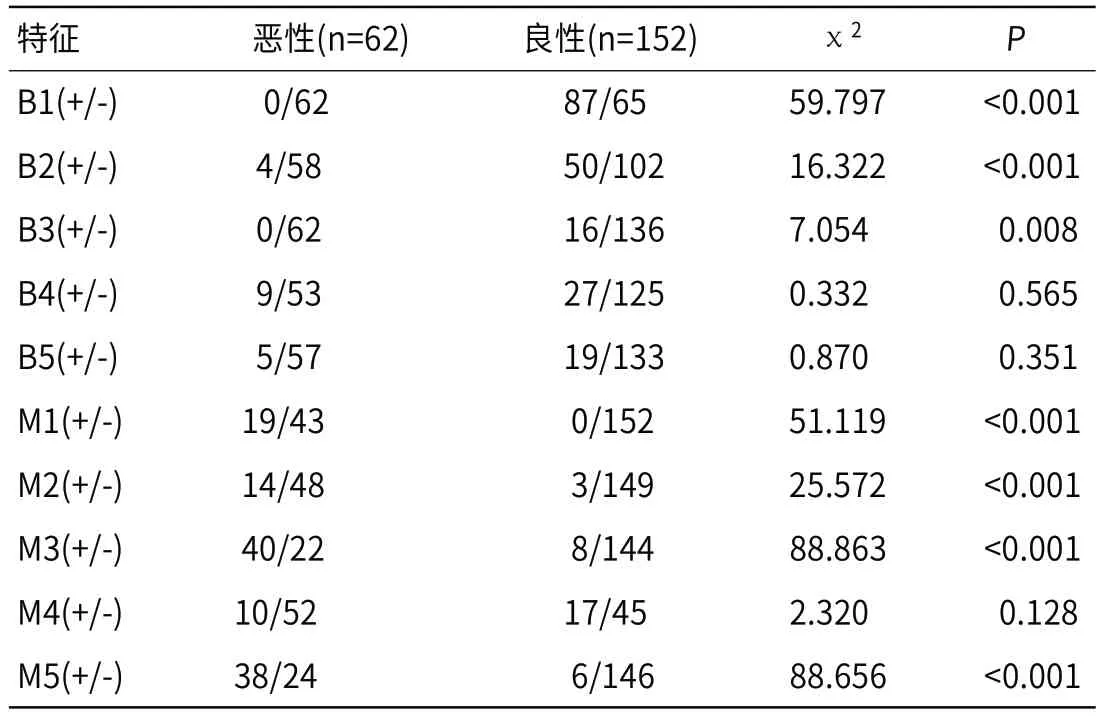
表2 超声IOTA简单法则诊断效能与分布比较
3 讨 论
卵巢上皮性肿瘤是卵巢肿瘤的一种,以良性肿瘤多见,但恶性肿瘤发病率较高,有较高的隐匿性,易漏检。超声检查作为妇科疾病筛查首选手段,已在临床上使用悠久,特别是经阴道超声检查时,对盆腔脏器距离较近,可有效避免腹壁厚、肠气、膀胱尿液不足等因素造成的影响,且分辨率较高,可清晰显示肿瘤回声、边界情况与周围组织结构关系及肿瘤血供情况,对卵巢上皮性肿瘤有一定鉴别诊断帮助[5]。考虑到卵巢上皮性肿瘤的高发病率,研究仅选择B型或M型特征的病例。有研究表明,采用超声诊断卵巢囊肿有67.18%的准确率,与研究结果相似[6]。IOTA简单法则是IOTA组织由多中心研究对超声术语进行规范,并指出10条与临床经验相近的法则。因卵巢肿瘤分类较多,且进展存在差异,导致其影像特征呈多形态[7]。有学者认为,IOTA可用临床上77%卵巢肿瘤患者,且准确率超过80%,有可重复性、操作简便、效率高的特点[8]。有研究表明,IOTA简单法诊断卵巢上皮性肿瘤准确率可达80%,与本研究结果相似[9]。在IOTA判断肿瘤性质时将肿瘤最大径作重要参考因素,并认为最大径>10cm的瘤体为恶性可能较大[10],但本研究中,肿瘤>10cm良性肿瘤占多数,也有部分不规则结构,瘤体最大径<10cm者,故不以肿瘤最大径为重要因素,本研究超声IOTA诊断总准确率可提升10%[11]。超声操作简单、可重复、无辐射,更易被影像医师、患者接受,因此,采用超声IOTA简单法则鉴别诊断卵巢上皮性肿瘤时,应以其他特征为主参考数据、瘤体径作次参考数据,可提高超声IOTA诊断准确率,扩展超声扫查人群[12]。还发现IOTA简单法则并未对肿瘤分隔的不规则性与光滑度详细定义。研究主观上鉴别囊肿规则性与分隔光滑度存在差异,IOTA简单法则B4、M4诊断效能较低,影响超声IOTA简单法则的鉴别准确率,分析其原因可能是与研究时卵巢肿瘤类型、发病率、区域等有关[13]。超声IOTA 简单法则诊断效能较高的特征中,且与CT特征有较高一致性,利于临床医师制定术前治疗方案。与病理、CT叙述时比较发现,超声IOTA 简单法则对于实性乳状突起鉴别率低,分析其原因可能是与影像医师技术及经验有关[14]。CT与超声比较,由于CT空间分辨率高、对实性乳状突起鉴别率较高,为此,将普通超声与超声IOTA 简单法则、CT联合鉴别诊断,其准确率可达94.86%,有助于提高卵巢上皮性肿瘤的鉴别诊断。
综上所述,超声、IOTA简单法则、CT联合鉴别诊断可提高卵巢上皮性肿瘤准确率。但研究为单中心研究,且病例数较少,存在一定局限性,其结论需进一步证实。