激光光凝联合抗血管内皮生长因子药物不同时机治疗糖尿病视网膜病变的临床效果*
黄任强 吴建斌 邱丽芬
近年来,随着我国居民生活水平不断提升及生活方式的不断改变,糖尿病患者数量逐年增多。而糖尿病眼部并发症的发病率也随之上升,尤其是糖尿病性视网膜病变(diabetic retinopathy,DR)。DR属于视网膜血管性疾病,疾病初期无明显症状,黄斑出现后可致视力减退,如未加以控制,重症患者可能失明,尤其是50岁以上人群[1]。
视网膜激光光凝技术目前是治疗DR的常用手段,包括非增殖期、增殖前期及增殖期各个阶段[2]。但该疗法属于有创治疗,激光反复刺激或可加重黄斑水肿,甚至视网膜脱离[3]。视网膜新生血管形成可进一步损伤DR患者视力,抗血管内皮生长因子(VEGF)药物在抗血管生成治疗中发挥了重要作用[4]。但激光光凝联合抗VEGF药物治疗时机尚未达成共识。基于此,本研究探讨激光光凝联合抗VEGF药物不同时机治疗DR的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年2-12月本院收治的DR患者70例。纳入标准:(1)眼底检查、光学断层扫描、眼底荧光血管造影符合 DR 诊断[5];(2)黄斑中心凹厚度 >250 μm;(3)未接受过视网膜激光光凝或玻璃体腔注药治疗;(4)无角膜病变、青光眼、葡萄膜炎、白内障等其他疾病。排除标准:(1)并发黄斑疾病,如黄斑变性、黄斑新生血管等疾病;(2)眼部外伤;(3)治疗药物过敏;(4)无法完成随访。70例患者按随机数字表法分为两组,各35例。A组男19例,女16例;年龄37~71岁,平均(51.34±8.12)岁;糖尿病病程6~12年,平均(8.72±1.41)年。A组男18例,女17例;年龄38~72岁,平均(51.45±7.98)岁;糖尿病病程7~11年,平均(8.54±1.37)年。两组一般资料比较差异均无统计学意义(P>0.05)。本研究经医院伦理委员会审批通过。患者自愿加入该研究并签署知情同意书。
1.2 方法
A组3周内完成全视网膜激光光凝,激光光凝结束1周后接受抗VEGF药物治疗。B组抗VEGF药物治疗3周后行全视网膜激光光凝治疗。为确保治疗结果均质化,在完善术前眼科常规检查后,手术均由同一术者完成,具体治疗方法如下。(1)激光光凝手术:术前半小时复方托吡卡胺滴眼液(长春迪瑞制药有限公司生产,批号:20181110)常规散瞳,结膜麻醉生效后行激光光凝治疗。根据眼底荧光血管造影结果,黄斑区荧光素渗漏行格栅样光凝,视网膜周边的无灌注区行局灶性视网膜光凝,分2~3次进行。以眼底激光仪567 nm黄激光对渗漏区黄斑区格栅样光凝,距黄斑中心凹500 μm“C”形格栅样激光光凝,局部产生灰白色光凝斑为宜;再行局灶性视网膜光凝,以血管弓外向4象限周边行播散性光凝,能量逐渐增大,直至Ⅰ级光斑反应。手术治疗2~3个月后复查眼底荧光血管造影,如再次发生无灌注区或新生血管须补充激光光凝治疗。(2)抗血管内皮生长因子(VEGF)药物治疗:术前半小时复方托吡卡胺滴眼液常规散瞳,结膜麻醉生效后,颞上角膜后侧4.0 mm垂直眼球壁部位进针,深度约1 cm,到达玻璃体腔后注射雷珠单抗(NovartisPharmaSteinAG生产,批号:20180910)0.05 ml,术后喹诺酮滴眼(盐酸左氧氟沙星滴眼液,宁夏康亚药业有限公司生产,批号:20190113)防感染。术后1~2个月后复查光学相干断层扫描,如黄斑中心凹厚度大于400 μm需再次注射治疗。
1.3 观察指标
治疗结束后随访6个月,观察各组最佳矫正视力、黄斑中心凹厚度以及并发症发生情况。
1.4 统计学处理
采用SPSS 19.0统计学软件处理所得数据。计量资料以(±s)表示,t值检验比较;计数资料以率(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 治疗前后最佳矫正视力比较
治疗前,两组最佳矫正视力对比结果差异无统计学意义(P>0.05);治疗后1周、1个月、3个月,B组最佳矫正视力结果优于A组(P<0.05),见表1。
表1 两组不同时间最佳矫正视力比较 [logMAR,(±s)]
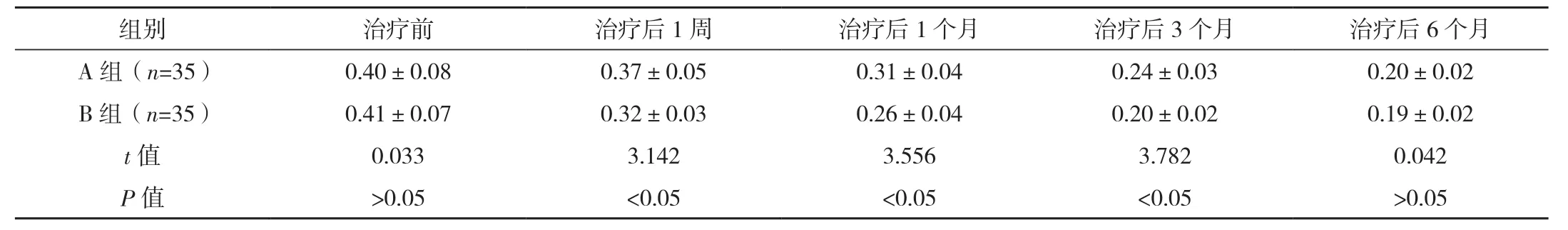
表1 两组不同时间最佳矫正视力比较 [logMAR,(±s)]
组别 治疗前 治疗后1周 治疗后1个月 治疗后3个月 治疗后6个月A 组(n=35) 0.40±0.08 0.37±0.05 0.31±0.04 0.24±0.03 0.20±0.02 B 组(n=35) 0.41±0.07 0.32±0.03 0.26±0.04 0.20±0.02 0.19±0.02 t值 0.033 3.142 3.556 3.782 0.042 P 值 >0.05 <0.05 <0.05 <0.05 >0.05
2.2 治疗前后黄斑中心凹厚度比较
治疗前,两组黄斑中心凹厚度对比差异无统计学意义(P>0.05);治疗后1周、1个月、3个月,B组黄斑中心凹厚度优于A组(P<0.05),见表2。
表2 两组不同时间段黄斑中心凹厚度比较 [μm,(±s)]
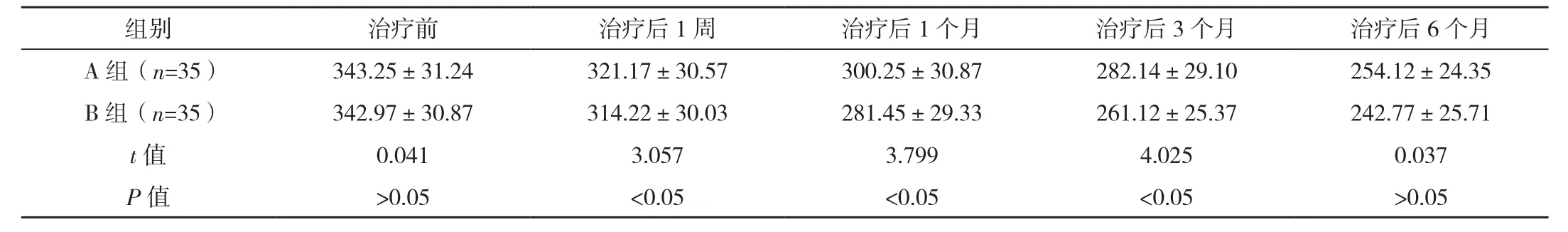
表2 两组不同时间段黄斑中心凹厚度比较 [μm,(±s)]
组别 治疗前 治疗后1周 治疗后1个月 治疗后3个月 治疗后6个月A 组(n=35) 343.25±31.24 321.17±30.57 300.25±30.87 282.14±29.10 254.12±24.35 B 组(n=35) 342.97±30.87 314.22±30.03 281.45±29.33 261.12±25.37 242.77±25.71 t值 0.041 3.057 3.799 4.025 0.037 P 值 >0.05 <0.05 <0.05 <0.05 >0.05
2.3 并发症情况比较
随访期间,两组均未出现医源性视网膜脱落、白内障等严重并发症,且并发症发生率差异无统计学意义(P>0.05),见表3。
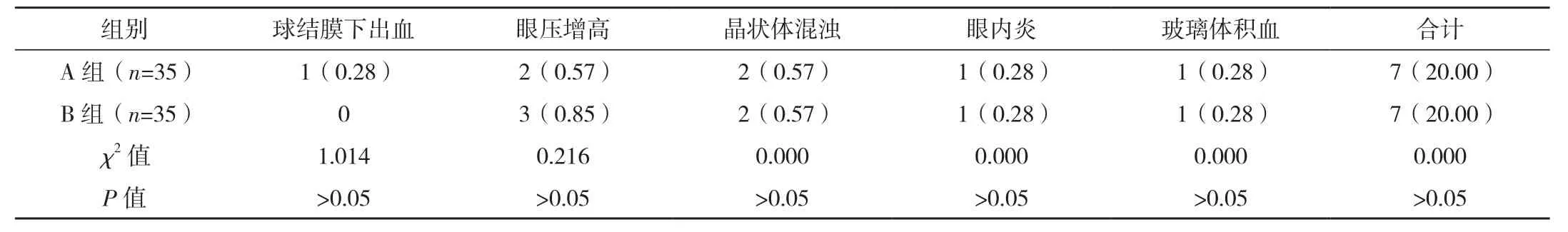
表3 两组并发症情况比较 例(%)
3 讨论
DR是由糖尿病引起的眼底视网膜微血管病变,具有特异性,为糖尿病常见眼部并发症[6-8]。其发病机制可能与高糖环境下眼部微循环障碍、缺氧、缺血存在关联。随着DR病情进展,患者可能发展成增殖性DR,最终丧失视力。其致盲原因主要包括玻璃体积血、黄斑水肿及视网膜新生血管性青光眼等[7]。
视网膜新生血管是DR患者视力损害因素之一,VEGF是诱导视网膜新生血管生成,加速DR疾病进展的主要因素。玻璃体腔注射抗VEGF药物是目前治疗DR视网膜新生血管常用治疗手段,可有效对抗黄斑水肿及增值性DR,但存在一定复发风险,部分患者需重复治疗[8]。此外,激光光凝技术在提升DR治疗效果,降低并发症方面也取得一定成效[9]。研究发现,两种治疗手段联合开展,可显著低房水中VEGF水平,减少激光治疗时光斑数量,降低激光对视网膜损害[10-12]。但联合治疗的时机仍有待进一步研究。
在本研究中,B组治疗后1周、1个月、3个月的最佳矫正视力及黄斑中心凹厚度均优于A组(P<0.05)。提示延迟光凝对黄斑水肿及视力改善情况优于延迟注药,其可能机制:抗VEGF药物通过抑制新生血管形成、减轻视网膜水肿,使视网膜处于“干燥”环境,有效降低延迟激光光凝所致的出血风险及视网膜氧耗,增强光斑反应及光凝效果,进而改善视力,减轻黄斑损害,提升治疗效果。随访期间,两组并发症发生风险未见明显差异,提示该联合治疗手段均具有较高的安全性。
对于DR的治疗,抗VEGF药物玻璃体腔注射后延迟激光光凝可显著改善患者最佳矫正视力、黄斑中心凹厚度情况,且安全性较高。但由于本研究纳入病例相对较少,且未开展更为长期的随访观察,其安全性和有效性有待进一步多中心和大样本临床研究进一步证实。

