肝硬化对腹腔镜胆囊切除患者术后短期预后的影响
宋婷婷,才次克,谷申森,季学闻
近年来随着人民生活水平的提高,我国急慢性胆囊炎、胆囊结石、胆囊息肉、胆囊腺瘤、胆囊癌等胆道系统疾病的发病率呈现逐年上升的趋势[1-3]。腹腔镜胆囊切除术是胆道系统疾病常用的手术,并且随着医生技术水平的提高和腹腔镜技术的广泛开展,其适应症不断扩大,已在各种胆囊炎合并胆囊结石疾病中开展应用、胆囊腺瘤等胆道疾病中开展应用,并取得了不错的疗效,而其禁忌证的范围也不断缩小[4-5]。相较于传统的开腹手术,腹腔镜胆囊切除术具有安全可靠、创伤小、术后恢复快、住院时间短、费用低等优点,但较多的术后并发症一直是困扰医生和患者的难题[6-7]。肝硬化患者由于门静脉高压和肝功能损害导致雌激素水平升高以及胆囊动力和排空能力减弱,胆囊炎和胆囊结石的发病率明显高于正常人群,并且由于存在凝血功能障碍,其发生术后并发症的风险也大大增加[8]。肝硬化并非腹腔镜胆囊切除术的禁忌症,但其会明显增加发生术后并发症的风险[9]。本研究通过对新疆医科大学第一附属医院腹腔镜外科因胆囊疾病行腹腔镜手术患者的临床资料进行分析,探讨肝硬化对腹腔镜胆囊切除患者术后短期预后的影响,并且评估影响肝硬化患者行腹腔镜胆囊切除术临床预后的相关因素,旨在为临床提高肝硬化患者的手术疗效、降低术后并发症以及制定更为完善的治疗措施提供依据。
1 资料与方法
1.1 研究对象
回顾性分析2016年1月至2021年6月新疆医科大学第一附属医院腹腔镜外科因胆囊疾病行腹腔镜胆囊切除术患者的临床资料,共纳入176例因胆囊疾病接受腹腔镜手术治疗的患者,平均年龄(50.62±14.34)岁,男77例(44%),女99例(56%),按是否合并肝硬化分为肝硬化组61例(35%)和无肝硬化组115例(65%)。所有患者术后72 h内结合临床表现及相关检查明确是否有术后并发症。纳入标准:①合并各种症状性胆囊疾病,如急慢性胆囊炎、胆囊结石、胆囊息肉、胆囊腺瘤等;②均有明确的手术指征如长期持续的右上腹痛等;③最终诊断根据术中情况及病理诊断明确。排除标准:①合并胆囊癌、胆管癌、肝癌等恶性肿瘤;②合并严重心肺肝肾疾病;③合并胆总管结石或急性化脓性胆管炎而行胆囊切除患者;④临床资料不全者。本研究经我院伦理委员会批准,所有患者及家属均知情同意。
1.2 研究方法
术前完善血常规、肝肾功、凝血、腹部B超、腹部CT、胆道MRI等检查了解患者的胆囊炎症程度及全身状况,并且排除胆总管结石、胆囊癌、胆管癌、肝癌等疾病,无肝硬化患者术前给予抗炎、抑酸、基础支持等治疗,肝硬化患者术前给予保肝、利尿、补充蛋白、降低门静脉压力等个体化治疗。完善术前肠道准备,腹腔镜胆囊切除术在全麻下按常规四孔法完成。术后予抗炎、抑酸、补液、止血等治疗,并视具体情况调整治疗方案。
1.3 资料收集
收集患者围术期一般临床资料如年龄、性别、体质量指数、病程、症状、腹腔手术史、胆囊壁厚度、结石数量、Calot三角粘连、胆囊萎缩以及放置引流管情况,记录患者术后情况如肠道恢复时间和住院时间,通过电话或门诊复查等方式记录患者术后3个月内并发症发生如腹腔出血、感染、胆瘘发生情况以及患者死亡情况并用于评估患者短期预后。分析可能与发生术后并发症有关的各种危险因素,确定危险因素与发生术后并发症的相关性。
1.4 统计学分析

2 结果
2.1 两组围术期一般临床资料比较
肝硬化组胆囊壁厚度≥5 mm、多发结石所占的比例、手术时间以及术中出血量明显高于无肝硬化组(P<0.05),其他指标如年龄、性别、体质量指数、病程、症状、腹腔手术史、Calot三角粘连、胆囊萎缩以及放置引流管两组间比较差异均无统计学意义(P>0.05),见表1。
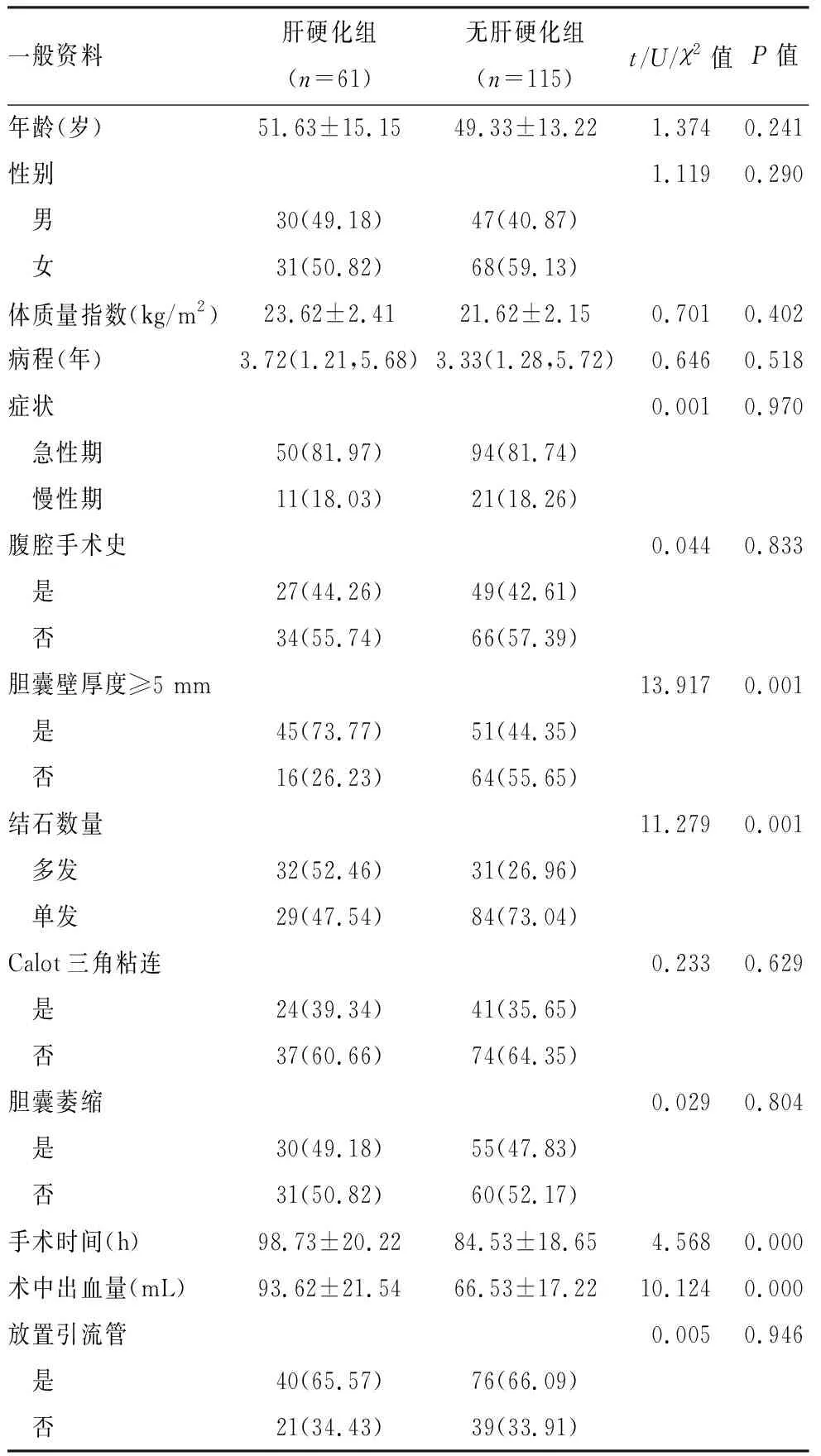
表1 两组围术期一般临床资料比较
2.2 两组术后并发症情况比较
肝硬化组患者术后腹腔出血以及感染所占的比例明显高于无肝硬化组患者(P<0.05),两组患者肠道恢复时间、住院时间、胆瘘以及死亡的发生率比较差异均无统计学意义(P>0.05),见表2。
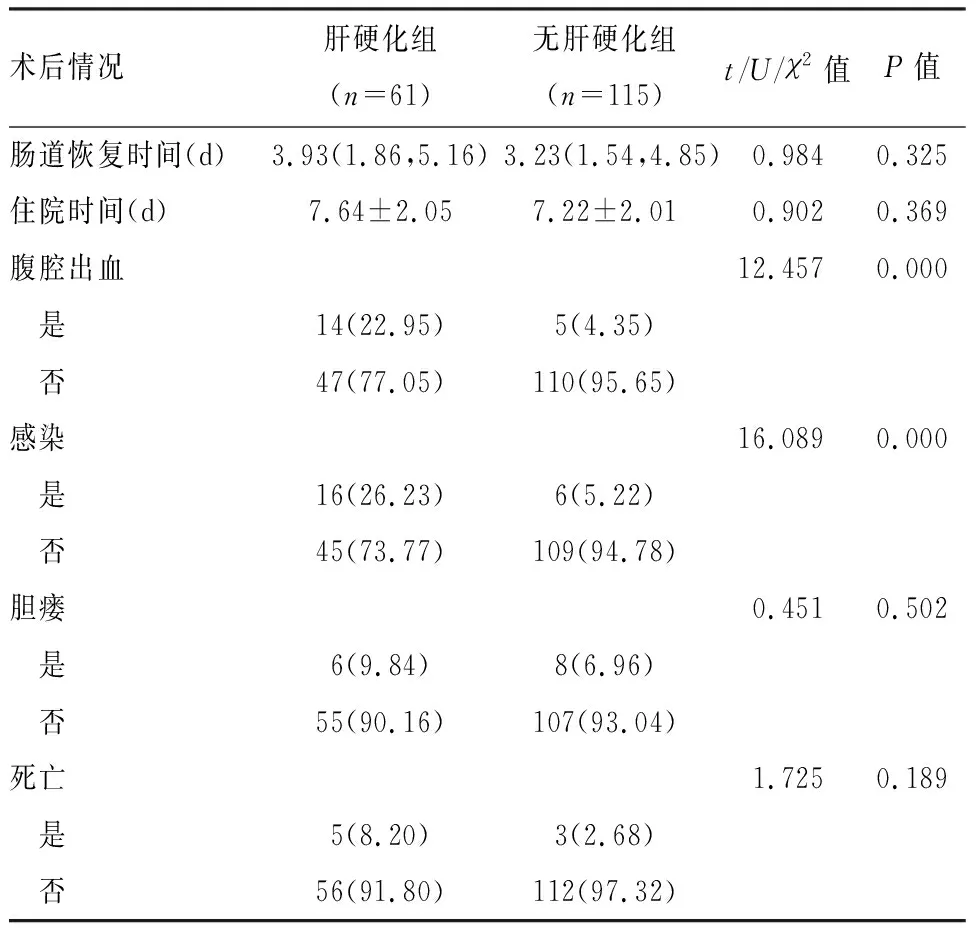
表2 两组术后并发症情况比较
2.3 影响腹腔镜胆囊切除患者术后短期预后的单因素分析
根据患者术后是否发生腹腔出血、感染、胆瘘等并发症或死亡将所有患者分为预后不良组和预后良好组,单因素分析显示, 肝硬化、结石数量、Calot三角粘连、胆囊萎缩以及胆囊壁厚度≥5 mm在单因素分析中有统计学意义(P<0.05), 见表3。

表3 影响腹腔镜胆囊切除患者术后短期预后的单因素分析
2.4 影响腹腔镜胆囊切除患者术后短期预后的Logistic多因素分析
以所有患者术后预后不良作为因变量, 将单因素分析中有统计学意义的指标肝硬化(是=1,否=0)、Calot三角粘连(是=1,否=0)、胆囊萎缩(是=1,否=0)、胆囊壁厚度≥5 mm(是=1,否=0)、结石数量(多发=1,单发=0)作为自变量代入多因素模型, 采用最大似然比前进法,校正和控制混杂变量后,肝硬化、Calot三角粘连以及胆囊壁厚度≥5 mm成为影响腹腔镜胆囊切除患者术后短期预后的独立危险因素,其中肝硬化患者腹腔镜胆囊切除术后发生严重并发症或死亡的风险是无肝硬化患者的2.776倍(OR:2.776,95%CI:1.185~6.506,P=0.019),见表4。
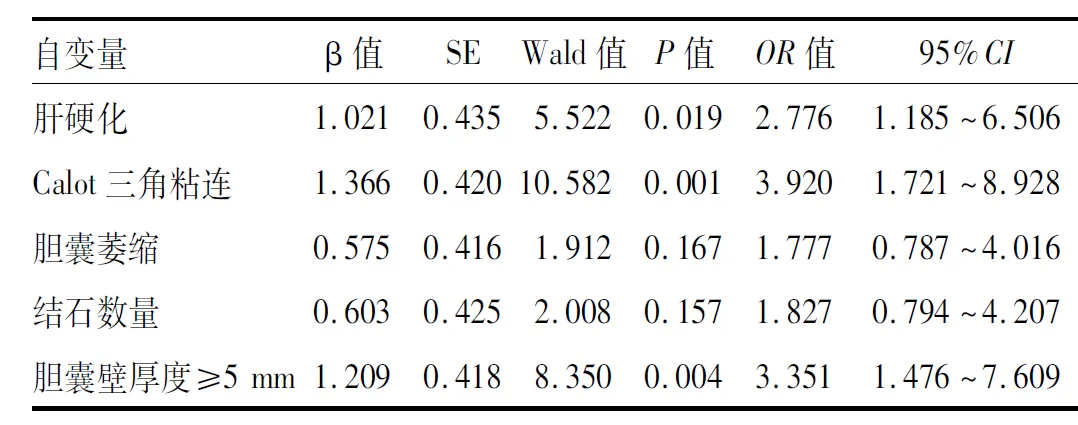
表4 影响腹腔镜胆囊切除患者术后短期预后的Logistic多因素分析
2.5 影响肝硬化患者腹腔镜胆囊切除术后短期预后的单因素分析
根据肝硬化患者术后是否发生腹腔出血、感染、胆瘘等并发症或死亡将患者分为预后不良组和预后良好组, 单因素分析显示, Calot三角粘连、胆囊萎缩、Child-Pugh分级以及MELD评分在单因素分析中有统计学意义(P<0.05), 见表5。
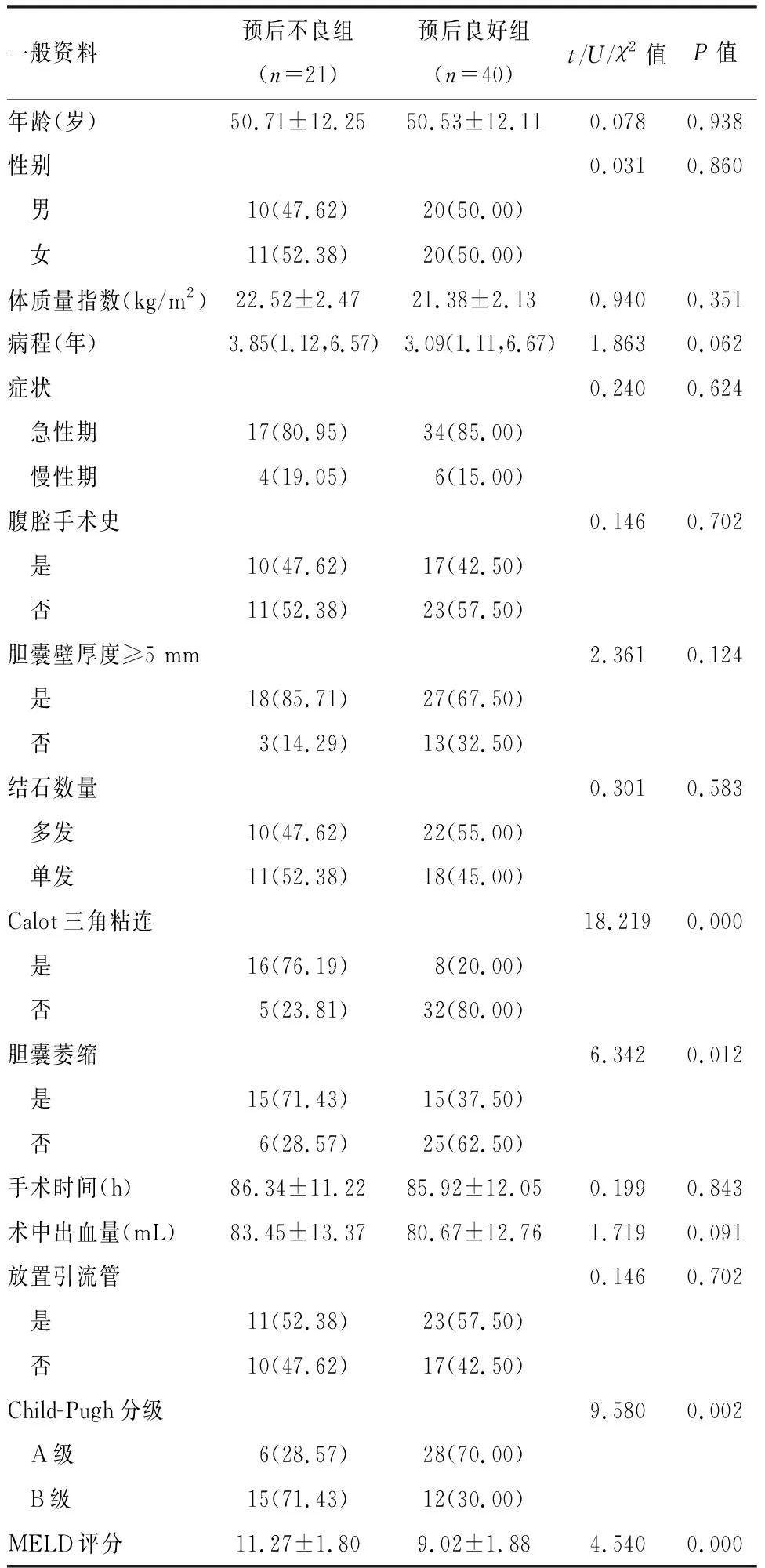
表5 影响肝硬化患者腹腔镜胆囊切除术后短期预后的单因素分析
2.6 影响肝硬化患者腹腔镜胆囊切除术后短期预后的Logistic多因素分析
以肝硬化患者术后预后不良作为因变量,以Child-Pugh分级(B级=1,A级=0)、MELD评分(实际值)、Calot三角粘连(是=1,否=0)、胆囊萎缩(是=1,否=0)作为自变量代入多因素Logistic模型, 采用最大似然比前进法,校正和控制混杂变量后,Child-Pugh分级、MELD评分、Calot三角粘连成为影响肝硬化患者腹腔镜胆囊切除术后短期预后的独立危险因素,其中Child-Pugh分级B级肝硬化患者腹腔镜胆囊切除术后发生严重并发症或死亡的风险是Child-Pugh分级A级肝硬化患者的7.109倍(OR:7.109,95%CI:1.273~39.688,P=0.025),肝硬化患者MELD评分每增加1个单位,术后发生严重并发症或死亡的风险增加0.649倍(OR:1.649,95%CI:1.099~2.472,P=0.016),见表6。

表6 影响肝硬化患者腹腔镜胆囊切除术后短期预后的Logistic多因素分析
3 讨论
肝硬化患者由于门静脉高压和肝功能损害导致雌激素水平升高以及胆囊动力和排空能力减弱,胆囊炎和胆囊结石等疾病的发病率为正常人的2~5倍,可引起一系列临床症状,反复的症状发作严重影响患者生活质量,还可进一步加重门静脉高压和肝功能损害[10-13]。所以,症状性胆囊疾病是肝硬化患者胆囊切除的确定手术适应证[14-16]。腹腔镜胆囊切除术相较于传统开腹手术更为安全可靠,在临床上备受推崇,但关于肝硬化对腹腔镜胆囊切除术后短期预后影响鲜有文献报道。本研究通过对176例行腹腔镜胆囊切除术患者的临床资料进行分析发现,其中肝硬化患者占了35%,并且肝硬化组患者胆囊壁厚度≥5 mm以及多发结石所占的比例明显高于无肝硬化患者,其术后发生腹腔出血、感染的风险也明显高于无肝硬化患者,提示肝硬化是胆囊疾病高发的危险因素,肝硬化患者胆囊疾病病情相较于普通患者更为严重,并且发生术后并发症的风险更高,短期预后更差。
慢性胆囊炎由于长期胆囊慢性炎症,导致胆囊体积缩小,胆囊壁纤维化增厚,使胆囊管、肝总管和胆总管相互粘连而导致它们的解剖关系分不清而出现Calot三角粘连,致使在腹腔镜切除胆囊过程中不能明确分离显露的胆囊或胆囊管,使得分离粘连时创面渗血过多,难以控制,从而间接导致术中并发症发生的概率增加[17-20]。而肝硬化患者由于门静脉高压致静脉曲张侧枝循环开放,也使腹腔镜切除胆囊的风险明显增加,并且由于长期免疫功能低下,合并肝功能和凝血功能损害,其发生术后出血和感染的风险也大大提高[21-22]。本研究进一步通过多因素分析发现,肝硬化、Calot三角粘连以及胆囊壁厚度≥5 mm成为影响腹腔镜胆囊切除患者术后短期预后的独立危险因素,其中肝硬化患者术后发生严重并发症或死亡的风险是无肝硬化患者的2.776倍,提示肝硬化是导致腹腔镜胆囊切除术患者发生术后并发症和不良预后的独立危险因素。
MELD评分系统作为评估终末期肝病和失代偿期肝硬化患者生存预后的常规方法,因其包含的5个变量指标均为连续性变量,很大程度上降低了主观因素对分类变量造成的影响,提高了模型预测的准确性,在美国已取代Child-Pugh系统[23-25]。但目前使用该评分系统预测肝硬化患者腹腔镜胆囊切除术后的短期预后鲜有相关文献报道。本研究通过对影响肝硬化患者术后短期预后的相关因素进行分析后发现:Child-Pugh分级B级肝硬化患者腹腔镜胆囊切除术后发生严重并发症或死亡的风险是Child-Pugh分级A级肝硬化患者的7.109倍,肝硬化患者MELD评分每增加1个单位,术后发生严重并发症或死亡的风险增加0.649倍,提示两者对肝硬化患者术后的短期预后均有一定的预测价值,但MELD评分比Child-Pugh分级更能较为准确地预测该术式术后并发症的发生风险及预后。
综上所述,肝硬化明显增加腹腔镜胆囊切除患者发生术后并发症和不良预后的风险,而MELD评分和Child-Pugh分级可用于准确评估肝硬化患者该术式术后并发症的发生风险及预后。因此对于Child-Pugh分级和MELD评分的肝硬化患者在实施该术式时,应加强围术期抗炎、保肝、补液、对症支持治疗等综合措施,密切关注患者凝血以及肝功能,同时还应严格控制肝肾毒性药物的使用,精准及时调整治疗方案,通过正确充分的围术期处理改善患者预后,降低发生术后并发症风险。

