两种手术入路治疗跟骨骨折的临床价值
湖南省隆回县中医医院(434020)范珺
跟骨骨折占全身骨折的4%,不波及距下关节的关节外骨折占20.9%,波及距下关节的关节内骨折占79.1%。大部分骨折波及距下关节的关节,多伴有跟骨高度塌陷、横径增宽,关节面塌陷,手法复位无法恢复骨折对位对线,因此波及距下关节的关节内骨折临床治疗以切开复位钢板内固定术为主,既往治疗中L型切口钢板内固定治疗应用较多,可在直视状态下进行复位操作,但预后并发症较多,特别是皮肤皮瓣坏死,钢板外露,骨髓炎等并发症时有发生,严重时影响患者病情恢复[1][2]。可见手术治疗效果与入路方式关系密切,临床日渐重视探究更为有效的入路方式,且目前微创手术技术发展迅速,经跗骨窦入路操作收到骨科医师高度重视[3][4]。本文探究经跗骨窦微创小切口入路和外侧L型切口入路行钢板内固定术治疗跟骨骨折,予以报道。
1 资料与方法
1.1 一般资料 回顾分析2018年4月~2020年3月在本院接受手术治疗的跟骨骨折患者8 2 例,根据手术入路方式不同分为对照组和试验组,每组4 1 例。对照组男27例,女14例,年龄25~61岁,平均(43.23±4.92)岁,受伤至入院时间4~16h,平均(7±1.2)h;试验组男26例,女15例,年龄26~60岁,平均(43.65±4.33)岁,受伤至入院时间5~16h,平均(7±1.5)h;上述资料组间差异小,有可比性。
纳入标准:①单侧新鲜闭合性骨折患者;②Sanders分型Ⅱ~Ⅳ型患者;③认知正常患者;排除标准:①合并既往足部畸形、足功能障碍患者;②有过足部外伤手术史患者;③凝血功能异常患者;④病理性骨折患者;⑤足部皮肤病或者全身活动性感染患者;⑥排除糖尿病患者及足脉管炎患者。
附表 两组手术效果比较(±s)
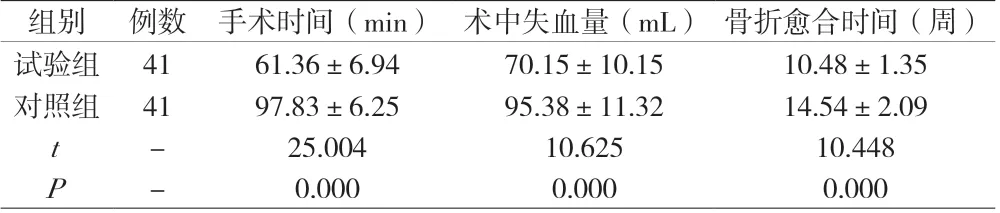
附表 两组手术效果比较(±s)
组别 例数 手术时间(min) 术中失血量(mL) 骨折愈合时间(周)试验组 41 61.36±6.94 70.15±10.15 10.48±1.35对照组 41 97.83±6.25 95.38±11.32 14.54±2.09 t - 25.004 10.625 10.448 P - 0.000 0.000 0.000
1.2 手术方法 术前完善血生化等检查。监测患者血压和血糖情况,对患肢进行局部冰敷,利尿消肿,术前进行X线片、CT三维重建检查,了解跟骨结节关节角度和距下关节面塌陷程度,待足跟部皮肤出现明显皱褶皮纹后手术,由同一组医师开展,麻醉方式均选择腰硬联合麻醉。
对照组采取外侧L型切口入路行钢板内固定术治疗,确定患者外踝尖上方3cm位置作切口,向下延伸至足背、足底皮肤交界处,随后向前延伸,到达第5跖骨基底部,切开皮肤和皮下组织,腓肠神经外侧支和腓骨长短肌腱,将皮瓣掀起,予以距骨中、后及骰骨钻入克氏针遮挡皮瓣,暴露跟距关节,复位骨折,恢复跟距关节面,恢复跟骨高度及宽度,从跟骨后向前钻入克氏针置入克氏针维持骨折位置,术中使用C型臂X线机确定复位情况,确定复位良好后,取解剖型钢板,经由切口置入关节面下方外侧,予以螺钉固定。术野生理盐水冲洗后引流管,逐层缝合,无菌敷料包扎。
试验组给予患者经跗骨窦小切口入路行钢板内固定术治疗,确定外踝尖下1.0~1.5cm位置,于此处做切口,延伸到第4跖骨基底部,长度控制在5cm以内,逐层切开皮肤及皮下组织,将跗骨窦脂肪牵开,进行组织分离,到达跟腓韧带为止,并将跟距骨间韧带切开,显露前中后距下关节面,后足跟应用克氏针向后下牵引复位骨折,整平距下关节面、恢复跟骨高度及宽度。从跟骨后向前钻入克氏针置入克氏针维持骨折位置,术中使用C型臂透视确定复位情况,确定复位良好后,取解剖型钢板,经由切口置入关节面下方外侧,予以螺钉固定。术野生理盐水冲洗后引流管,逐层缝合,包扎。两组术后予以防感染、抗凝及对症处理。
1.3 观察指标 ①记录手术时间、术中失血量以及骨折愈合时间;②足功能评估,于术前2~3d和术后1个月评估,使用美国矫形外科足踝协会(AOFAS)Maryland足功能评分量表[5][6],包括:疼痛、功能(步态、支撑工具、稳定性、跛行、穿鞋)两部分,满分100分,正向赋分,分值越高说明功能越好;③并发症率包括:皮缘坏死、切口感染、肥肠神经损伤。
1.4 统计学处理 以统计学软件SPSS24.0处理数据;计量资料以(±s)表示,行t检验;计数资料以[n(%)]表示,行X2检验;P<0.05表示具有统计学意义。
2 结果
2.1 手术效果比较 试验组手术时间、术中失血量以及骨折愈合时间的统计结果均较对照组为少,差异显著(P<0.05)。见附表。
2.2 Maryland足功能评分 治疗前,试验组与对照组Maryland足功能评分组间比较:(65.21±3.87)VS(65.34±3.72),差异较小,P >0.05;治疗后,试验组Maryland足功能评分为(82.67±4.72)分,高于治疗前的(76.23±4.01)分,组间比较,试验组高于对照组,P<0.05。
2.3 并发症率 试验组并发症率2.44%(1/41)低于对照组的19.51%(8/41),P<0.05。
3 讨论
跟骨骨折存在明显关节面骨折移位情况,SandersⅠ型患者可接受保守治疗,而SandersⅡ型以上患者多需开展手术治疗,目前多采取切开复位内固定治疗[7],能够更好地恢复骨折解剖位置,临床应用价值较高,但是入路方式不同则效果存在明显差异,因此具体手术入路选择尚需结合骨折分型。
在跟骨骨折手术治疗中,外侧L型切口是跟骨骨折的经典入路方式,能够实现整个跟骨外侧壁显露,对距下关节进行解剖复位,从而保证跟骨正常结构有效恢复,但是手术创伤较大,术后切口软组织存在剥离较为广泛的问题,不利于骨折愈合,容易导致皮瓣坏死,钢板外露,切口感染,甚至骨髓炎,严重时甚至需要多次手术清创及皮瓣覆盖,必要时需取出内固定,导致手术失败。故对照组并发症发生率19.51%明显高于试验组的2.44%。
经跗骨窦微创小切口入路治疗,在真正意义上实现了微创手术操作,创伤小更利于患者恢复。结果显示,试验组手术时间比对照组短、术中失血量比对照组少,且术后骨折愈合时间也明显短于对照组,且足部功能Maryland评分更高,考虑与跗骨窦解剖血供有关,跗骨窦周围区腓动脉、周围血管连接成广通的血管网,经由此处切开创伤小,血液循环破坏小,且不易损伤腓肠神经,而外侧L型切口入路会对外侧皮瓣大面积剥离,影响跟部皮肤软组织血供,故易出现皮肤皮瓣坏死,切口感染,也易造成腓肠神经外侧支损伤。同时大面积皮瓣剥离也可能造成骨折延迟愈合,影响预后,延长恢复时间。
综上所述,针对跟骨骨折患者,经跗骨窦微创小切口入路行钢板内固定术治疗创伤更小,骨折愈合快,有利于足功能良好恢复,且安全性较高,临床应用价值较高。

