院内母乳喂养支持系统应用于高危妊娠产妇母乳喂养对乳涨发生率、泌乳延迟发生率的影响
毛莹 梁世芳 唐晓燕
母乳中的营养成分要比人工喂养高,是婴儿理想的营养来源,同时母乳喂养也利于增加母婴感情,促进新生儿营养吸收[1-2]。世卫组织建议新生儿在生后1 h内开始进行母乳喂养,6个月内纯母乳供给,在辅食后继续母乳喂养直到24个月及更久[3]。高危妊娠产妇受到多种因素作用,使乳汁分泌受到影响,致使产妇母乳喂养缺乏信心,易出现乳涨、泌乳延迟,对母乳喂养造成干扰。母乳喂养支持系统指由受过专业培训的产科医护士人员注册的专业团队,为产妇及其家进咨询传递,提供母乳喂养指导,实现母乳喂养[4]。此研究探讨母乳喂养系统对高危妊娠产妇母乳喂养状况的影响,为母乳哺育提供策略,相关探究如下。
1 资料与方法
1.1 一般资料
通过简单抽样方法抽取福州市7家医院2018年7-9月收治的120例高危妊娠产妇作为研究对象。纳入标准:产妇完善相关检查,结合临床,参照2009年世界卫生组织发布的危重孕产妇诊断相关,确诊且高危妊娠产妇[5];产妇未经焦虑抑郁类药物治疗;产妇均精神功能正常,交流沟通学习无障碍;存在妊娠高血压、产后出血及心脏病等。排除标准:恶性肿瘤;存在精神功能异常;新生儿死亡;存在传染性疾病,不可进行母乳喂养;不能配合此研究。用信封法分为对照组及研究组,对照组60例,年龄27~39岁,平均(33.6±1.2)岁;初产者28例,经产者32例;孕次1~3次,平均(1.6±0.3)次;均为单胎妊娠;高危类型:妊娠高血压24例,不良产史25例,瘢痕妊娠11例。研究组60例,年龄28~38岁,平均(33.4±1.3)岁;初产者25例,经产者35例;孕次1~3次,平均(1.5±0.3)次;均为单胎妊娠;高危类型:妊娠高血压22例,不良产史25例,瘢痕妊娠13例。两组基础资料比较差异无统计学意义(P>0.05)。此次研究内容患者及家属均悉知且同意参与并签字,同时该研究获得意义伦理委员会审批。
1.2 方法
对照组常规产科泌乳喂养干预,顺产产妇生产后30 min内跟新生儿进行早期接触,早吮吸母乳,剖宫产产妇回到病房后与新生儿同室,由护理工作人员协助产妇与新生儿进行皮肤接触,早吸吮母乳,时间在30 min以上[6]。
研究组母乳喂养中应用院内母乳喂养支持系统干预。方法:(1)建立母乳喂养支持系统团队。团队由产科医护工作人员、助产士及哺乳顾问组成,为产妇提供专业的母乳喂养指导。哺乳顾问指卫生保健人员,具备专业化的指导技能,能够在解决母乳喂养突发状况时提供针对性指导。此团队中的哺乳顾问均已通过国际认证。(2)干预方法。①组内成员对新生儿的系统支持。助产士职责是确保新生儿母婴接触时间在60 min以上。新生儿出生后由助产士先常规护理,协助产妇调整至舒适体位,解开上衣后让新生儿只穿尿不湿俯卧趴在产妇胸前,新生儿头部偏放朝向乳房,颈部无扭曲,展开双手,用毛巾被覆盖在新生儿背部,指导产妇扶住新生儿臀、背部,以确保安全,实施早期皮肤接触,使新生儿寻乳本能得到触发。将产妇缝合伤口后,仍维持皮肤接触,尽量使皮肤接触时间延长,引导产妇提早哺乳。在产房内,助产士观察指导新生儿的饥饿需求状况,依据需求哺乳。②母乳喂养系统支持。产科护士负责观察产妇的哺乳行为,并对母乳喂养状况予以评估;产妇及家属加强交流,倾听母乳喂养中的困难疑惑,将针对性的母乳喂养建议提供给产妇及家属;教导产妇准确的衔乳方法,并指导产妇对新生儿的大小便、饥饿需求、体重增长进行了解,向产妇讲解黄疸等相关知识;鼓励产妇院后母乳喂养。哺乳顾问的职责跟产科护士值责相同,但哺乳顾问更善长解决复杂情况,如针对低体重儿、黄疸儿等在哺乳方面存在的问题。③哺乳中疑难问题的系统支持。在哺乳发生的疑惑,可请教咨询哺乳顾问。产科医生职责是识别、转介出现疾病的新生儿,处理新生儿并发症等。引导产妇及家属勿过早添加奶粉喂养,医护人员向产妇等加强母乳喂养宣教,使其认识母乳喂养的必要性,此外,对产妇实施护理干预也极为重要,需要严格执行医院规定,禁止产妇家属将奶粉等带到医院,可有力确保母乳喂养成功,利于提升产妇母乳喂养技巧的掌握。淡化人工喂养的观念,突显母乳喂养的优势。
1.3 观察指标及评价标准
对比两组产妇泌乳延迟发生率及母乳喂养率,泌乳延迟指产妇完成分娩后72 h才启动泌乳,母乳喂养状况在产后1、2、3 d 统计。
对比两组产后乳涨情况及产后不同时间泌乳量评分,产后乳涨Ⅰ级:触之如唇,表现正常或存在轻度肿胀;Ⅱ级:触之如鼻尖,表现为中度肿胀;Ⅲ级:触之如额头,表现为重度肿胀。泌乳量评分,0分:无母乳分泌,需对新生儿人工喂养;2分:可为新生儿提供1/3母乳,其余2/3需由代乳品喂养;4分:母乳可为新生儿提供进食量的2/3,其余由代乳品喂养;6分:母乳可足够满足新生儿喂养需求。
对比两组不良情绪评分,用爱丁堡产后抑郁量表(EPDS)与汉密尔顿抑郁量表(HAMD)评定。HAMD包含7项指标,24条目,满分40分,HAMD严重抑郁:>35分,轻、中度抑郁:≥21分,可能存在抑郁症:8~20分,无抑郁:<8分。EPDS量表分为10个方面,每项评0~3分,分值≥9分即为产后抑郁,分数越高抑郁越重。为确保质量,在安静的环境下对产妇进行单独问卷。
对比两组自我效能评分、泌乳始动时间,用母乳喂养自我效能量表评价产妇的自我效能,量表包含2个维度,共30个条目,每个条目以5级评分(1~5分别代表无信心~充满信心)判定,总评分30~150分,所得分数越高表示母乳喂养的自我效能越优秀。
1.4 统计学处理
采用SPSS 18.0软件对所得数据进行统计分析,计量资料以(±s)表示,采用t检验;计数资料以率(% )表示,采用χ2检验;等级资料采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组泌乳延迟发生率及母乳喂养率对比
研究组泌乳延迟发生率低于对照组,研究组产后1、2、3 d母乳喂养率均高于对照组,差异均有统计学意义(P<0.05),见表1。
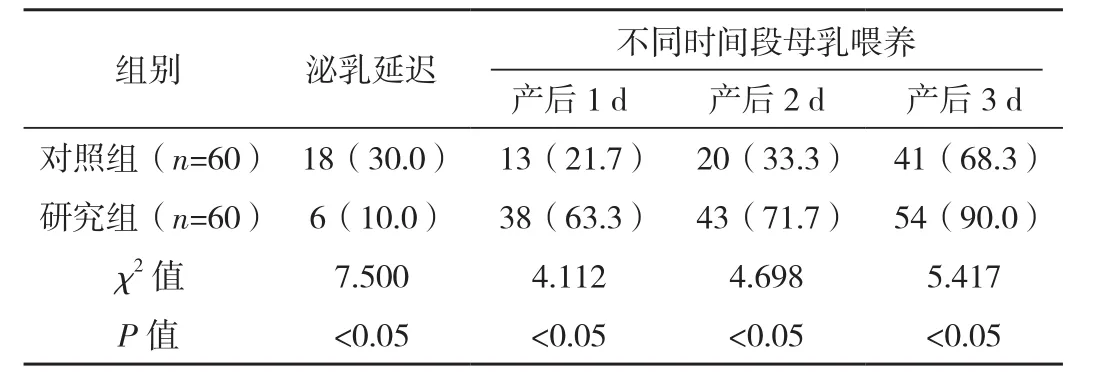
表1 两组泌乳延迟发生率及母乳喂养率对比 例(% )
2.2 两组产后乳涨及不同时间段泌乳量评分对比
研究组产妇产后不同时间泌乳量评分均高于对照组,且研究组乳涨情况优于对照组,差异均有统计学意义(P<0.05),见表2。

表2 两组产后乳涨及不同时间段泌乳量评分对比
2.3 两组干预前后不良情绪评分对比
干预前两组HAMD评分、EPDS评分比较差异无统计学意义(P>0.05),干预后研究组HAMD评分、EPDS评分均低于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组干预前后不良情绪评分对比 [分,(±s)]
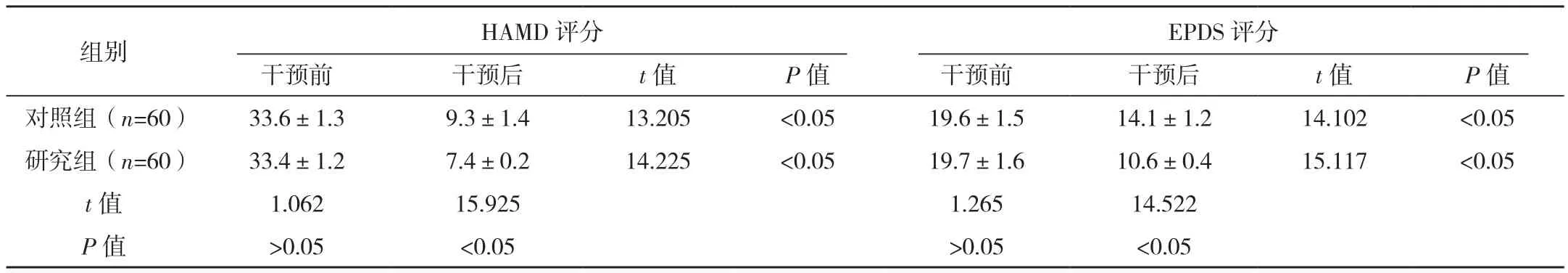
表3 两组干预前后不良情绪评分对比 [分,(±s)]
干预前 干预后 t值 P值 干预前 干预后 t值 P值对照组(n=60) 33.6±1.3 9.3±1.4 13.205 <0.05 19.6±1.5 14.1±1.2 14.102 <0.05研究组(n=60) 33.4±1.2 7.4±0.2 14.225 <0.05 19.7±1.6 10.6±0.4 15.117 <0.05 t值 1.062 15.925 1.265 14.522 P值 >0.05 <0.05 >0.05 <0.05组别 HAMD评分EPDS评分
2.4 两组自我效能评分、泌乳始动时间对比
研究组自我效能评分高于对照组,泌乳始动时间早于对照组,差异均有统计学意义(P<0.05),见表4。
表4 两组自我效能评分、泌乳始动时间、泌乳量对比 (±s)

表4 两组自我效能评分、泌乳始动时间、泌乳量对比 (±s)
组别 自我效能评分(分) 泌乳始动时间(h)对照组(n=60) 106.3±5.1 38.6±2.3研究组(n=60) 126.7±4.8 26.2±3.5 χ2值 13.255 12.558 P值 <0.05 <0.05
3 讨论
产妇若乳汁分泌不畅或分泌不出会引发乳房肿痛,加大产妇痛苦,还易引发产妇烦躁、焦虑,而郁结焦虑会使母乳喂养率进一步降低,影响母婴健康[7-8]。泌乳早期是纯母乳喂养失败的多发时期,产妇产后泌乳延迟会导致早期母乳喂养失败。相关研究学者指出,在产后早期是否得到效吸吮跟泌乳延迟存在密切关系,将院内母乳喂养支持系统应用至高危妊娠产妇母乳喂养中,可增加新生儿的有效吸吮,降低高危妊娠产妇的泌乳延迟率[9-10]。本研究中,研究组产妇泌乳延迟发生率低于对照组,研究组产后1、2、3 d母乳喂养率均高于对照组(P<0.05)。进一步证实了院内母乳喂养支持系统对降低产妇泌乳延迟发生率的积极作用。
将母乳喂养支持系统应用于高危妊娠产妇母乳喂养中,能增加新生儿有效吸吮频率,促进乳汁快速排出,减少积乳,降低乳胀发生率,相关研究指出,增加新生儿吸吮率、使用吸奶器及手法挤奶等均可降低、预防乳胀发生[11]。母乳喂养支持系统,注重对产妇心理支持干预,利于产妇在产后树立母乳喂养的信心,减轻因泌乳不足引发的负面情绪,利于实现母乳喂养[12]。本研究中,干预前两组HAMD评分、EPDS评分比较差异无统计学意义(P>0.05),干预后研究组HAMD评分、EPDS评分均低于对照组,差异均有统计学意义(P<0.05)。同时有研究学者调研发现,产妇对母乳喂养的信心跟与是否纯母乳喂养存在正相关联系[13]。该母乳喂养支持系统注重增加新生儿跟产妇进行皮肤接触,确保率有效吸吮,促进泌乳。对产妇实施喂奶指导,有效提高了母乳喂养的技巧,利于高危妊娠产妇母乳喂养率对提高。
本研究中,研究组产妇产后不同时间泌乳量评分均高于对照组,且研究组乳涨情况优于对照组,差异均有统计学意义(P<0.05);研究组自我效能评分高于对照组,泌乳始动时间早于对照组,差异均有统计学意义(P<0.05)。表明母乳喂养支持系统利于产妇泌乳量的提升,利于提高母乳喂养率。分析其原因可能是新生儿出生后即刻与体进行皮肤解除,且时间在1 h以上。相关研究表明,产后母婴接触时间越长,会对泌乳量及母乳喂养时间产生积极影响,院内母乳喂养是基础[14]。早期母婴皮肤接触,新生儿的触觉、嗅觉会受到母体的气味、体温的刺激,利于形成寻乳反射建立吸吮动作。此外,母婴早期接触能建立母亲照顾新生儿的信心,提升责任感,更利于抑郁情绪的缓解,提升母乳喂养成功率。新生儿娩出后的2 h是寻乳反射启动及吸吮动作建立的最佳阶段,在皮肤接触时,新生儿可通过寻乳反射衔乳,利于效频吸吮[15]。研究组接受专业团队支持,积极解决哺乳问题,使母乳喂养的信心受到鼓舞,母乳喂养的决心更加坚定,利于母乳喂养率的提升。
综上所述,在高危妊娠产妇母乳喂养中给予院内母乳喂养系统支持,可减少乳涨发生率泌及乳延迟发生率,缓解产妇不良情绪,还能提升产妇的自我效能评分,使泌乳始动时间,增加泌乳量,应用效果良好,可考虑普及。

