子痫前期患者血清miR-155表达及其与炎症因子和妊娠结局的关系
吕冬梅,尚敏捷,田晓颖,潘忠敏
锦州市妇婴医院:1.产科;2.医务处,辽宁锦州 121000
子痫前期是妊娠期常见的疾病,患者的主要表现为血压升高、高蛋白尿并出现头痛、恶心、呕吐、上腹不适等症状,且其引起的血压异常升高可对孕妇的多个靶器官造成损伤,明显增加不良妊娠结局的发生风险[1]。目前子痫前期的具体发病机制尚未完全阐明,但已经确定炎性反应可直接损伤血管内皮细胞,并可加剧机体的氧化应激反应,引起血管内皮细胞功能障碍,进而引发一系列的病变[2]。微小RNA(miRNA)是内源性非编码RNA,具有丰富的生物学功能,可参与多种疾病的发生、发展。 miR-155位于人类第21号染色体上B细胞非编码集合簇的第3外显子,具有调节细胞增殖分化、促进炎性反应等作用,目前已有研究证实,miR-155与高血压、冠心病等多种心血管疾病密切相关且在子痫前期患者胎盘组织中呈异常高表达[3-5]。目前miR-155与子痫前期的研究尚处于初级阶段,作为促炎因子的miR-155是否通过调控炎性反应影响疾病的进展、能否作为预测患者不良妊娠结局的生物标志物尚有待进一步研究。鉴于此,本研究旨在探讨子痫前期患者血清miR-155表达及其与炎症因子和妊娠结局的关系,现报道如下。
1 资料与方法
1.1一般资料 选取2017年6月至2019年6月本院收治的子痫前期患者143例,根据疾病严重程度将其分为轻度子痫前期组(102例)和重度子痫前期组(41例)。纳入标准:(1)所有患者均符合《妇产科学(第8版)》制定的子痫前期诊断标准[6];(2)均有完整的妊娠结局随访记录;(3)对本研究内容知情同意。排除标准:(1)合并有妊娠期糖尿病等其他类型的妊娠期疾病者;(2)在妊娠期间有吸烟、饮酒、随意用药等情况的患者;(3)存在严重器质性疾病者;(4)多胎妊娠、非自然受孕者;(5)合并有恶性肿瘤、免疫功能疾病者;(6)在妊娠期间因其他因素(如摔倒、撞伤等)影响妊娠结局者。另选取同期在本院进行体检的健康孕妇30例作为对照组,对照组均未患有妊娠期疾病,且各项孕检均正常。各组一般资料比较,差异均无统计学意义(P>0.05),具体数据见表1。本研究通过了本院伦理委员会制订的相关标准。
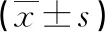
表1 各组一般资料比较
1.2方法
1.2.1血压、24 h尿蛋白水平定量检测 检测所有研究对象的舒张压(DBP)和收缩压(SBP),测量前应静坐10~15 min,均采用水银血压计(鱼跃)进行测量。另收集所有研究对象的24 h尿液,应避免遗漏尿液,采用双缩脲法测定24 h尿蛋白水平。
1.2.2血清炎症因子检测 抽取所有研究对象的空腹静脉血6 mL,以3 000 r/min的转速离心10 min,分离上层血清。采用酶联免疫吸附法检测血清肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)水平,采用免疫比浊法检测超敏C反应蛋白(hs-CRP)水平,检测试剂盒均购于武汉博士德生物有限公司。
1.2.3血清miR-155检测 采用实时荧光定量PCR检测血清miR-155的相对表达量。取适量血清,采用miRNeasy试剂盒(美国Qiagen公司)提取总RNA,紫外分光光度计(NanoDrop 2000)检测RNA浓度及纯度(A260/A280)后,进行逆转录反应得到cDNA。以U6为内参,引物由广州锐博生物技术公司设计合成。miR-155上游引物:5′-GTC CCA ATG CTG TCT-3′,下游引物:5′-GGA AGT TGC ATG CAT-3′,U6上游引物:5′-CTT AGT TGC ATG CAG-3′,下游引物:5′-AAT CGT GTA TAA GTC-3′。反应条件:95 ℃ 20 s,95 ℃ 10 s、60 ℃ 20 s,70 ℃ 10 s,40 个循环。每个样品设置 3 个平行重复,采用2-ΔΔCt计算血清中miR-155的相对表达量。
1.2.4随访 所有子痫前期患者均随访至生产,记录其妊娠结局,若出现以下情况中的1种或多种则视为存在不良妊娠结局:胎儿宫内窘迫、羊水污染≥Ⅲ度、胎儿死亡、心衰、肺水肿、子痫、HELLP综合征。
1.2.5分组方法 根据所有患者的妊娠结局,将出现不良妊娠结局的患者纳入到不良妊娠组(44例),其余未出现不良妊娠结局的患者纳入到正常妊娠组(99例)。根据所有子痫前期患者的血清miR-155的相对表达量进行分组,以均值为界,高于或等于均值的纳入到miR-155高表达组(70例),低于均值的纳入到miR-155低表达组(73例)。
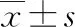
2 结 果
2.1各组血清miR-155及其他临床指标水平比较 各组血清miR-155、DBP、SBP、24 h尿蛋白、TNF-α、IL-6、hs-CRP水平比较,差异均有统计学意义(P<0.05);重度子痫前期组、轻度子痫前期组、对照组血清miR-155、DBP、SBP、24 h尿蛋白、TNF-α、IL-6、hs-CRP水平逐渐降低,多组间两两比较差异均有统计学意义(P<0.05),见表2。
2.2不同妊娠结局的子痫前期患者的血清miR-155及其他临床指标水平比较 不良妊娠组血清miR-155、DBP、SBP、24 h尿蛋白、TNF-α、IL-6、hs-CRP水平均高于正常妊娠组,差异有统计学意义(P<0.05),见表3。
2.3不同miR-155表达水平组不良妊娠结局发生率比较 miR-155高表达组胎儿宫内窘迫、羊水污染≥Ⅲ度发生率均高于miR-155低表达组,差异均有统计学意义(P<0.05),见表4。
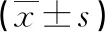
表2 各组血清miR-155及其他临床指标比较
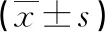
表3 不同妊娠结局的子痫前期患者的血清miR-155及其他临床指标比较
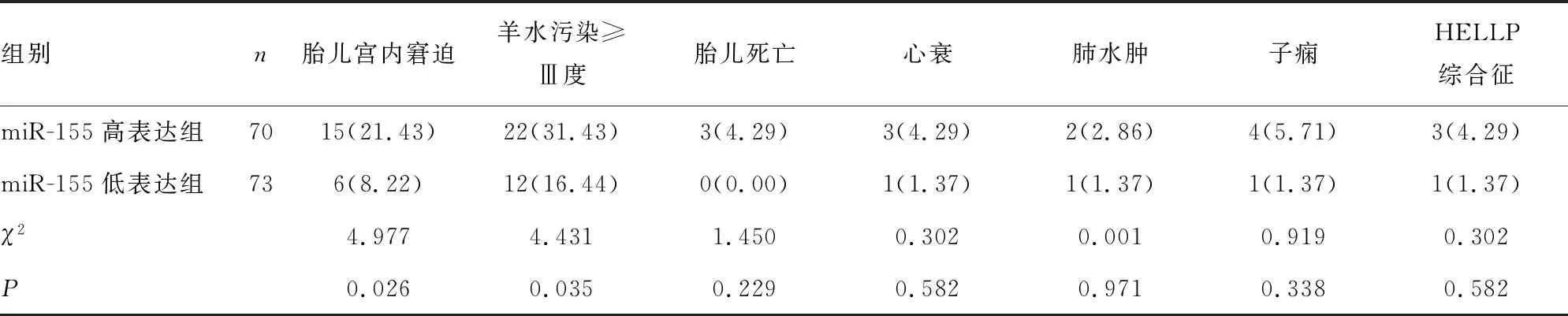
表4 不同miR-155表达水平组不良妊娠结局发生率比较[n(%)]
2.4子痫前期患者miR-155表达水平与其他临床指标的相关性分析 相关性分析显示,子痫前期患者miR-155表达水平与DBP、SBP、24 h尿蛋白、TNF-α、IL-6、hs-CRP均呈正相关(P<0.05),见表5。
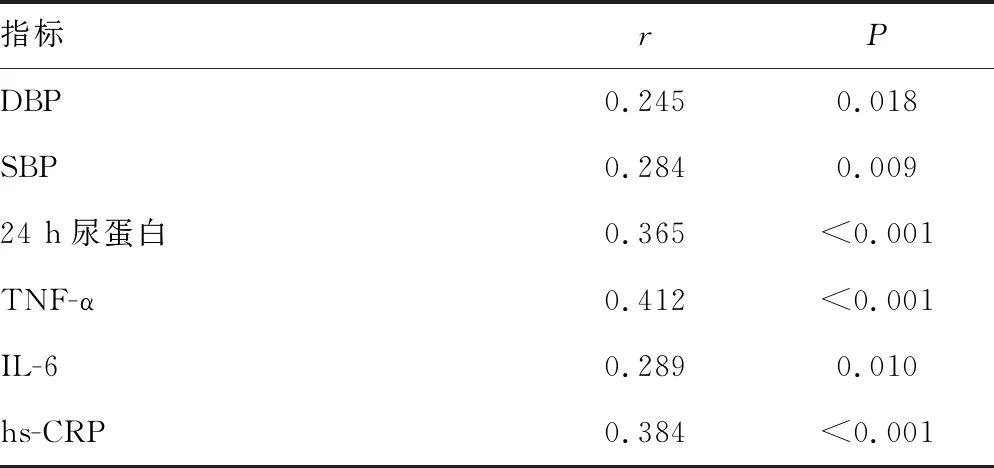
表5 子痫前期患者miR-155表达水平与其他临床指标的相关性分析
2.5血清miR-155对妊娠结局的预测价值分析 经ROC曲线分析显示,血清miR-155对妊娠结局有较高的预测价值,ROC曲线下面积为0.765(95%CI:0.676~0.854),最佳截断值为2.52,灵敏度为79.55%,特异度为66.67%,约登指数为0.462,ROC曲线见图1。
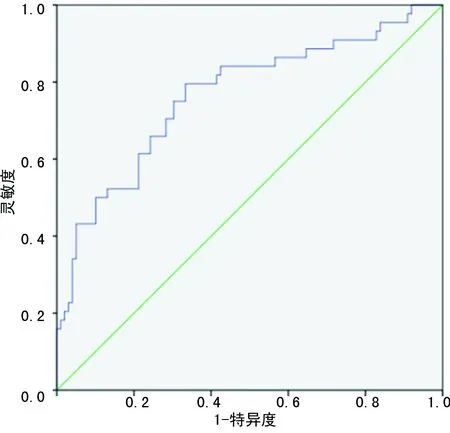
图1 血清miR-155对妊娠结局的ROC曲线图
3 讨 论
子痫前期是妊娠期高血压的常见类型,可导致孕妇出现心、肺等多个靶器官损伤,引发子痫、HELLP综合征等严重并发症,并可导致胎儿早产、宫内窘迫等,严重时还可导致胎儿死亡[7]。由于孕期治疗受到诸多限制,目前临床尚无有效治疗子痫前期的方法,终止妊娠是治愈子痫前期的唯一方式,然而过早终止妊娠会增加不良妊娠结局的发生,但过度延长期待治疗时间又可能会导致子痫前期患者出现各种并发症,最终也将影响妊娠结局。子痫前期患者不良妊娠结局预测方面的研究依然是目前临床的重要研究方向,国内外学者期待通过建立风险预测系统来准确评估患者不良妊娠结局发生的风险,但至今尚未取得明显进展[8],因此探究新的生物标志物,为建立风险预测系统提供新的临床指标或实验室指标具有重要的临床价值。目前已经发现的与子痫前期密切相关的生物标志物均与疾病的发病机制有着紧密的联系,如与滋养细胞增殖、侵袭相关的胎盘生长因子,与血管内皮功能相关的可溶性血管内皮生长因子受体-1[9]。根据两阶段发病学说中的阐述,子痫前期的发病可分为两个阶段,第一阶段时滋养细胞增殖、侵袭能力下降,胎盘血流灌注不足,导致大量的胎盘因子被释放,第二阶段中进入母体血液循环的胎盘因子通过各种途径激活炎性反应和氧化应激反应,损伤血管内皮功能,可见炎性反应在子痫前期的发生、发展中起到关键作用[10-11]。本研究旨在探讨与炎性反应密切相关的miR-155能否作为子痫前期新的生物标志物。
本研究结果显示,重度子痫前期组、轻度子痫前期组、对照组的miR-155的表达水平逐渐降低,且子痫前期患者miR-155表达水平与DBP、SBP、24 h尿蛋白等指标均呈正相关,提示miR-155在子痫前期患者血清中呈高表达,且可在一定程度上反映患者的疾病严重程度。相关研究显示[12-13],miR-155在子痫前期患者中呈异常高表达,这与本研究结果一致。张展等[14]研究显示,miR-155可通过调节CXCR4/PI3 K/AKT途径抑制滋养细胞的侵袭与迁移,进而导致子宫肌层内螺旋小动脉的重铸障碍;另有动物实验显示[15],子痫前期模型大鼠的胎盘组织中miR-155表达升高,并推测miR-155可能通过调节血管内皮生长因子的表达参与子痫前期的疾病进展。TNF-α、IL-6、hs-CRP等均可在一定程度上反映机体的炎性反应程度,其中TNF-α、IL-6均是炎性反应的重要促进因子,可级联放大机体的炎性反应,而hs-CRP是常见的炎性反应标志物,TNF-α、IL-6等炎症因子均可促进肝细胞分泌hs-CRP[16]。本研究结果显示,重度子痫前期组、轻度子痫前期组、对照组TNF-α、IL-6、hs-CRP水平均逐渐降低,提示子痫前期患者存在明显的炎性反应,这与相关研究结果一致[17]。另一方面,子痫前期患者miR-155表达水平与TNF-α、IL-6、hs-CRP等指标均呈正相关。张晓亮等[18]通过细胞实验证实,miR-155可通过激活核转录因子-κB、下游信号转导子和转录激活子3等经典的炎症信号通路促进炎症因子的释放;卢健翔等[19]研究发现,miR-155可促进滋养层细胞内的炎性反应,增加炎症因子的分泌;YANG等[20]研究显示,miR-155可促进CD4+T细胞分泌炎症因子IL-17,miR-155的表达水平与IL-17呈正相关。从上述研究和本研究结果可以推测,miR-155可能通过促进炎症因子的表达影响机体的炎性反应,进而参与子痫前期的疾病进展。
本研究结果还显示,不良妊娠组的miR-155表达水平高于正常妊娠组,且miR-155高表达组患者的妊娠结局明显更差,这些均表明miR-155与子痫前期患者的妊娠结局存在一定的联系,有望成为预测患者妊娠结局的新的生物标志物。通过ROC曲线分析可以发现,血清miR-155的曲线下面积为0.765(95%CI:0.676~0.854),提示其对子痫前期患者的妊娠结局有较高的预测价值。由于miRNA可在血液中稳定表达,且血液样本易于获取,因此血清miR-155的检测或对临床有一定应用价值。
综上所述,血清miR-155在子痫前期患者中呈异常高表达,且其表达水平与机体的炎性反应及妊娠结局密切相关,miR-155有望成为预测患者妊娠结局的新的生物标志物。然而本次研究选取的病例数较少,可能造成研究结果存在一定的偏倚,且为了便于随访,均选取的本院收治的患者,研究区域较为单一,因此本研究结论还有待多中心、大样本、前瞻性的临床试验进行验证。

