临床常用指标在辅助诊断COVID-19中的价值
孔存权, 连利霞
(河南省人民医院 郑州大学人民医院,河南 郑州 450003)
新型冠状病毒肺炎(corona virus disease 2019,COVID-19)是一种由严重急性呼吸综合征冠状病毒2(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)引发的新发传染病,其来源、病理机制、治疗策略等诸多方面尚不完全明确。在COVID-19的发生、发展和治疗过程中,实验室检查对监测COVID-19患者病情变化及疗效评价非常重要。为此,本研究对COVID-19患者多项外周血指标进行分析,以期为临床治疗COVID-19提供有价值的信息。
1 材料和方法
1.1 研究对象
选取2020年1—3月河南省人民医院收治的COVID-19确诊患者53例(接诊患者17例、他院转诊的重型患者36例),其中男28例,女25例,年龄20~90岁。
1.2 纳入、排除标准及分型依据
1.2.1 纳入和排除标准 纳入标准:患者鼻咽分泌物样本SARS-CoV-2核酸检测阳性。排除标准:入院前已确诊为COVID-19,入院时SARS-CoV-2核酸检测结果已转为阴性;病历资料缺失。
1.2.2 分型 参照《新型冠状病毒肺炎诊疗方案(试行第七版)》[1]将患者分为普通型(24例)、重型(19例)和危重型(10例)。本研究将重型、危重型合并,分为普通型组和重型组2组。
1.3 方法
收集所有患者的临床资料,包括性别、年龄、初发症状、基础疾病(主要包括高血压、糖尿病、冠心病、慢性支气管炎、肝功能异常、贫血)等。患者入院后立即采集其静脉血5 mL,以完善实验室检查。采用Pentra MS CRP五分类血细胞分析仪(日本HORIBA公司)及配套试剂检测血常规指标[白细胞(white blood cell,WBC)计数、淋巴细胞百分比(lymphocyte percentage,LYMPH%)、淋巴细胞绝对数(the absolute value of lymphocyte,LYMPH#)、中性粒细胞百分比(neutrophil percentage,NEUT%)、中性粒细胞绝对数(the absolute value of neutrophil,NEUT#)]及C反应蛋白(C-reactive protein,CRP)。采用NovoCyte D2041R流式细胞仪[艾森生物(杭州)有限公司]及配套试剂检测淋巴细胞亚群,包括淋巴细胞总数、CD3+细胞计数、CD3+细胞百分比(CD3+%)、CD4+细胞计数、CD4+细胞百分比(CD4+%),CD4+/CD8+比值。采用ADVIA Workcell全自动生化免疫流水线(德国西门子公司)及配套试剂检查乳酸脱氢酶(lactate dehydrogenase,LDH)。
1.4 统计学方法。
采用SPSS 18.0软件进行统计分析。呈正态分布的数据以±s表示,2个组之间比较采用独立样本t检验。呈非正态分布的数据以中位数(M)[四分位数(P25~P75)]表示,组间比较Mann-WhitneyU检验。采用非条件多因素Logistic多元回归分析评估重症COVID-19的危险因素。以P<0.05为差异有统计学意义。
2 结果
2.1 COVID-19患者的一般资料比较
以呼吸系统症状(发热,咳嗽,胸闷,咽部不适)为首发症状的有49例,以消化系统症状(纳差,恶心,腹泻)为首发症状的有4例。普通型组与重型组之间年龄、基础疾病比例及就诊间隔时长差异均有统计学意义(P<0.001)。
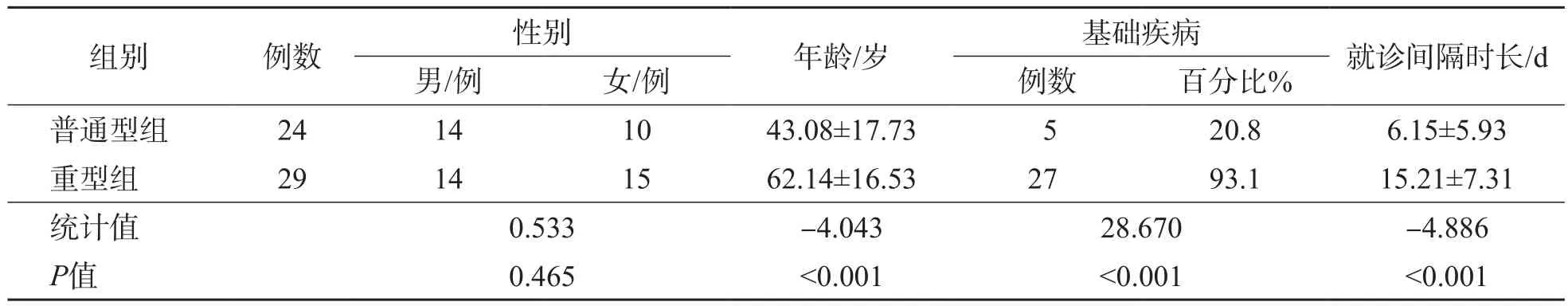
表1 COVID-19患者的一般资料比较
2.2 普通型组与重型组各项指标的比较
普通型组与重型组之间W B C计数、LYMPH%、NEUT%、NEUT#、LDH、CD4+%、CD4+/CD8+比值差异均有统计学意义(P<0.05),LYMPH#、淋巴细胞总数、CRP、CD3+%、CD3+细胞计数及CD4+细胞计数差异均无统计学意义(P>0.05)。见表2。

表2 COVID-19患者一般资料及实验室指标比较
2.3 重型COVID-19的危险因素评估
以疾病严重程度为因变量,以差异有统计学意义的指标为自变量进行非条件多因素Logistic回归分析,采用逐步向前法进行分析。结果显示,基础疾病、就诊间隔时长、淋巴细胞总数是重型COVID-19的危险因素[风险比(hazard ratio,HR)分别为116.47、1.24、9.83,95%可信区间(confidence interval,CI)分别为4.83~2 805.89、1.04~1.48、1.91~466.20]。见表3。

表3 COVID-19患者病情相关因素的Logistic多元回归分析
3 讨论
目前,COVID-19诊断主要通过病毒核酸结合影像学特点来确诊,尚未能找到合适的血清学指标来对患者病情及预后进行判断和分级[2]。寻找可在早期判断COVID-19严重程度的指标不仅可改善患者预后,甚至还可降低病亡率。WBC计数、LYMPH%、LYMPH#、NEUT%、NEUT#、淋巴细胞总数、CRP、LDH是目前常用的快速辅助诊断感染性疾病的指标,而淋巴细胞亚群(CD3+%、CD3+细胞计数、CD4+%、CD4+细胞计数和CD4+/CD8+比值等)是反映机体免疫功能的指标。以上这些指标都可能与COVID-19的病情及转归有关。
有研究结果显示,病情较为严重的COVID-19患者血液中的淋巴细胞计数更低,中性粒细胞计数更高[3],因此WBC计数正常、中性粒细胞升高或WBC计数、中性粒细胞均升高者发展为重症的可能性较大,而WBC计数和与中性粒细胞均正常的COVID-19患者发展为重症的可能性较小,但要注意部分患者NEUT%升高有可能是T淋巴细胞降低导致的。本研究结果显示,COVID-19普通型组与重型组之间年龄、基础疾病比例及就诊间隔时长差异均有统计学意义(P<0.001),且WBC计数、LYMPH%、NEUT%、NEUT#、LDH、CD4+%、CD4+/CD8+比值2个组之间差异也均有统计学意义(P<0.05)。胡家光等[4]的研究结果显示,免疫衰老能够减弱或加剧对SARS-CoV-2的免疫应答。T淋巴细胞在机体免疫系统对抗病毒感染中起着极为重要的作用。辅助性T细胞(T helper cell,Th)改变、Th1与Th2不平衡会导致细胞因子水平异常,进而可能会导致细胞因子风暴的发生[5]。本研究结果还显示,普通型组LDH水平多数正常,而重型组明显升高(P=0.003),因此LDH或许可作为鉴别普通型与重型COVID-19的指标。
非条件多因素Logistic回归分析结果显示,基础疾病、就诊间隔时长、淋巴细胞总数是重型COVID-19的危险因素(HR值分别为116.47、1.24、9.83,95%CI分别为4.83~2 805.89、1.04~1.48、1.91~466.20)。普通型组与重型组之间淋巴细胞总数差异无统计学意义(P>0.05),但Logistic回归分析结果仍显示淋巴细胞总数是重型COVID-19的危险因素,这可能与COVID-19患者感染的程度、淋巴细胞迁移平衡被打破,以及不同患者应激状态的差异等有关,具体原因还有待进一步研究。
综上所述,W B C计数、N E U T#、NEUT%、LYMPH%、LDH、CD4+%、CD4+/CD8+比值在COVID-19的辅助诊断中有一定的价值,或可用于COVID-19的辅助诊断及不同型别的区分。

