MSCT增强扫描对胃间质瘤术前诊断及临床应用价值分析
1.空军军医大学唐都医院普外科(陕西 西安 710038)
2.空军军医大学唐都医院影像科(陕西 西安 710038)
王 珂1 刘 周2 张 波1杨 莹1 贾国战1 乔 庆1,*
间质瘤是消化道罕见的具有恶性潜能的消化道肿瘤,是一种非定向分化的间质瘤,发生于胃肠空腔脏器肌层,是消化道独立的一类间叶肿瘤[1]。可发生于消化道的任何部位,最常见的部位是胃,称为“胃间质瘤”。好发于中老年患者,40岁以下患者少见,男女发病率无明显差异[2]。胃间质瘤早期症状多无特异性,使得临床诊断难度加大[3-4]。消化道钡餐造影、超声内镜、多层螺旋CT(multi-slice spiral computed tomography,MSCT)等是早期鉴别诊断该病的主要辅助方法。超声内镜检查由于部分病变粘膜结构无明显受累,检查存在一定局限性[5]。而MSCT不仅密度分辨率高,而且可以多期动态增强扫描,在疾病诊断中应用广泛。基于此,本研究对胃间质瘤患者临床与影像学资料进行分析,探讨MSCT增强扫描对胃间质瘤的诊断价值。
1 资料与方法
1.1 一般资料收集本院2018年1月至2019年3月收治的胃间质瘤患者临床资料。共纳入40例患者,男性23例,女性17例,年龄42~71岁,平均年龄(60.21±11.03)岁。临床症状包括有消化道出血、腹部不适、腹部包块等。
纳入标准:均符合胃间质瘤诊断标准[6];临床、影像学资料无缺损;无CT检查禁忌症;无中途退出者。排除标准:合并其他脏器恶性疾病者;过敏体质;心、肝、肾等脏器功能不全者;意识障碍者。
1.2 方法检查设备:西门子64层CT机,禁食12h,检查前半小时饮用适量水,充盈胃肠道。CT扫描参数:电压120kV,管电流220mAs,扫描层厚5mm,重建层厚0.625mm,螺距1.0。常规平扫+增强扫描,增强扫描造影剂选用碘海醇试剂,剂量80mL,速率2.0~3.0mL/s。全部扫描完成后利用相应后处理工作站对图像进行重建。
1.3 观察指标CT结果由2名或以上经验丰富的诊断医师采用双盲法进行阅片,获取一致意见,意见出现分歧时,通过协商获取最终结果。重点观察病变位置、直径、形态及强化方式等特征。并以病理结果为“金标准”,分析MSCT诊断价值。
1.4 统计学方法数据均采用SPSS 18.0软件进行统计分析,计量资料采用(±s)描述;计数资料通过率或构成比表示,并采用χ2检验;P<0.05为差异具有统计学意义。
2 结 果
2.1 40例患者手术病理情况40例患者中,良性胃间质瘤12例,恶性胃间质瘤28例(表1)。向腔内生长的有16例,其中恶性胃间质瘤有9例,良性胃间质瘤有7例;向腔外生长的有15例,其中恶性胃间质瘤有10例,良性胃间质瘤有5例;腔内腔外同时生长的有9例,9例均为恶性胃间质瘤,无良性胃间质瘤。
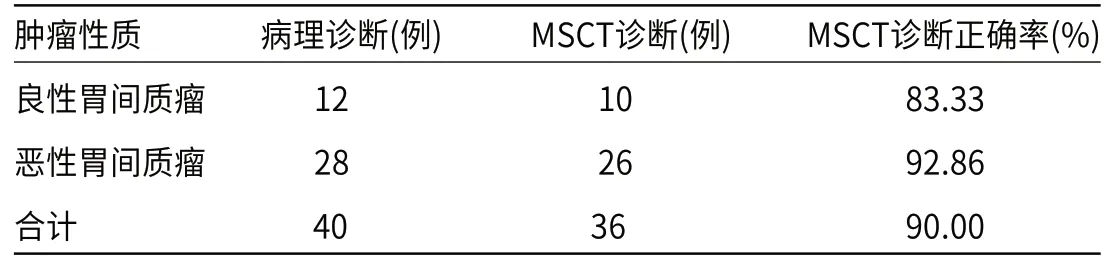
表1 良恶性胃间质瘤MSCT诊断与病理结果比较
2.2 良恶性胃间质瘤MSCT诊断与病理结果比较MSCT诊断良、恶性胃间质瘤的诊断正确率为90.00%,与病理诊断相比无差异(P>0.05)。其中对恶性胃间质瘤的诊断正确率为92.86%,对良性胃间质瘤的诊断正确率为85.71%,见表1。
2.3 MSCT图像表现肿瘤直径在1.7~21.55cm之间。其中肿瘤直径大于5cm的患者有19例,直径5~15cm的患者有15例,肿瘤直径小于5cm的患者有6例。肿瘤较小时,CT平扫可见圆形或类圆形肿块,密度均匀,边界清晰;增强扫描时动脉期,实质期呈持续强化。肿瘤较大时,CT扫描可见分叶状及不规则形肿块,膨胀性或浸润性生长,胃腔轮廓不规则,密度不均,见低密度坏死、囊变及散在斑块状钙化;增强实性部分呈明显、持续强化,坏死灶强化不明显。
2.4 典型病例影像图分析患者,女,72岁,患者以“胸闷、上腹部不适1个月”入院。CT检测结果见图1。术后病理结果为胃间质瘤。
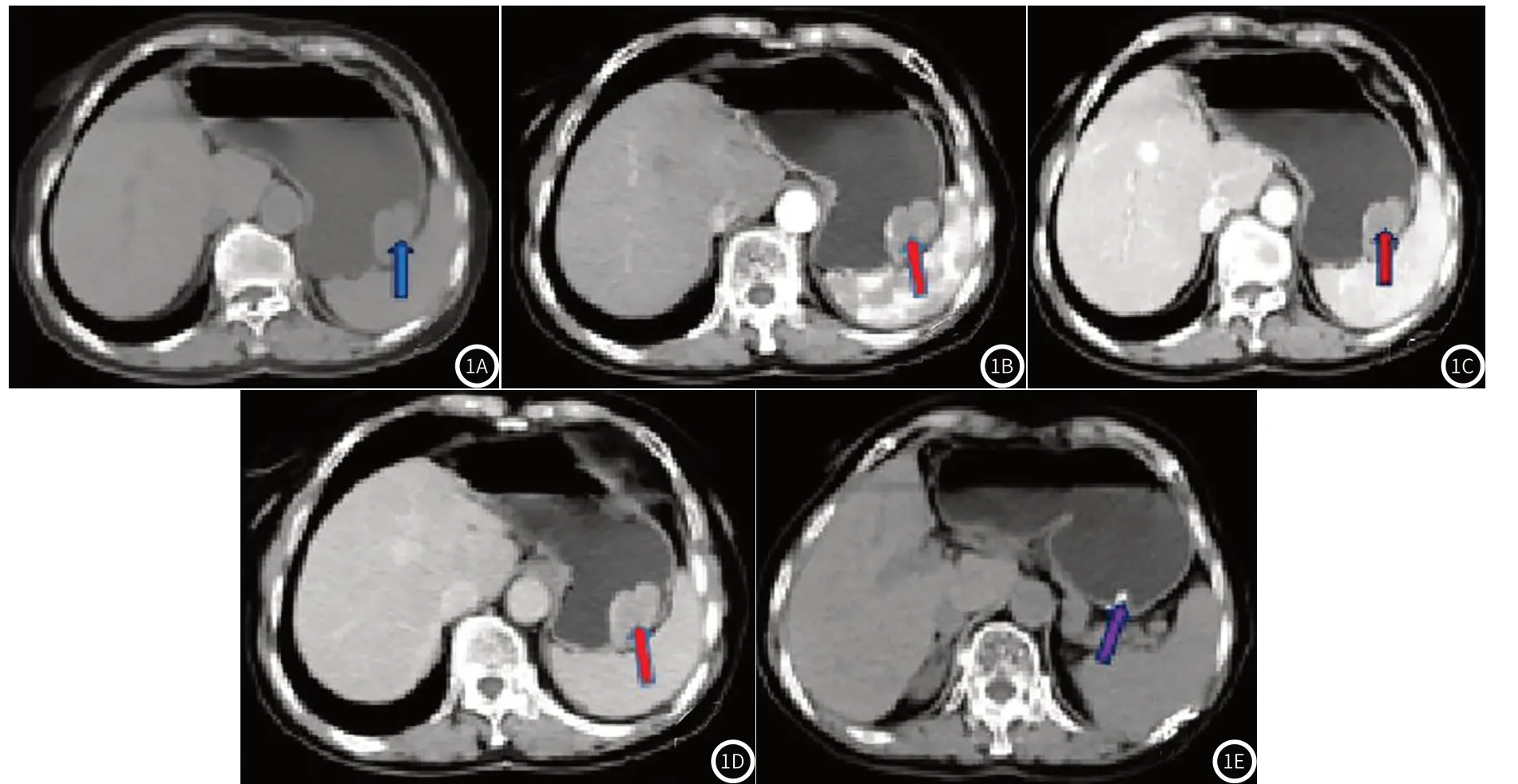
图1 典型病例影像图。MSCT显示:胃大弯侧见大小约30mm×31mm软组织密度影,增强扫描动脉期较明显强化(1A-1B),静脉期(1C)及延迟期(1D)呈持续强化。胃大弯侧肿物切除术后,CT平扫胃大弯侧见金属缝合线影(1E)。
3 讨 论
胃间质瘤是消化道常见的间叶源性肿瘤,多见于胃体或胃底,胃窦少见[7]。低度的恶性胃间质瘤一般直径多小于5cm,恶性间质瘤直径多大于5cm。以血行转移为主,通过淋巴结转移较少,其临床表现多样,大小也存在较大差异[8]。因其非特异的临床表现,给临床上诊断胃间质瘤带来了困难。胃间质瘤的发现可能因消化道症状经内镜检出,但其诊断与分期基本依靠影像学检查。
胃间质瘤的生物学较为多样化,一直以来都有学者试图对胃间质瘤制作一个定性标准,但是想要区分胃间质瘤良、恶性十分困难[9-10]。目前将胃间质瘤分为良性、间变性(交界性或潜在恶性)及恶性是比较公认的分类标准。同时,肿瘤恶性行为与肿瘤大小、累及部位及有丝分裂等密切相关,也可作为鉴别的一个参数。超声内镜检查由于部分病变粘膜结构无明显受累,很难对其进行定位及定性诊断,而MSCT检查可以很好地明确肿瘤大小及肿瘤累及部位。
MSCT检查是临床上诊断胃间质瘤常用的影像学方法,敏感性较高,对于直径为1~2cm的胃间质瘤也可很好地显示,同时CT检查对确定胃间质瘤的生长方向较为理想,是目前最为广泛的检查方法[11-12]。MSCT 扫描还可以清楚显示胃间质瘤发生的部位、肿块大小、形态、密度、轮廓及生长方式,还有利于显示胃道壁的结构,有助于发现胃间质瘤黏膜下间叶组织肿瘤的特征[13]。且可以观察肿瘤内部,是否有坏死、囊变、出血及钙化。增强扫描通过注射造影剂可很好地显示肿瘤的血供情况,通过对图像进行重建还可清晰显示出肿瘤与周围组织的关系以及是否有远处转移[14-15]。 本研究中,40例患者均接受MSCT检查,都可见肿瘤。肿瘤较小时CT平扫可见圆形或类圆形肿块,密度均匀,边界清晰,增强扫描时动脉期显著均匀强化,实质期呈持续强化;肿瘤较大时CT扫描可见分叶状及不规则形肿块,膨胀性或浸润性生长,胃腔轮廓不规则,密度不均,见低密度坏死、囊变及散在斑块状钙化,增强实性部分呈明显、持续强化,坏死灶强化不明显。
综上所述,MSCT对胃间质瘤的诊断和鉴别诊断具有重要的价值,结合患者临床特征有助于对胃间质瘤进行定性诊断。

