早期糖尿病肾病患者血小板相关参数测定的临床意义
姜国英 陈德政 张勇 王明莉 唐小琰 彭李
简阳市人民医院肾内科,641400
糖尿病肾病(diabetic nephropathy,DN)是糖尿病最常见的并发症。到目前为止,对于DN的病理生理过程提出了许多可能的机制,包括氧化应激[1]、转化生长因子-β(transforming growth factor,TGF-β)活化[2]、肿瘤坏死因子α的活化[3]等。上述的诸多因素当中,许多炎症介质参与DN发病,包括促炎细胞因子和各种粘附分子[4]。表明炎症过程参与了DN发生的病理生理过程[5]。
血小板主要作用是止血,随着对血小板研究的深入,越来越多的证据表明血小板在炎症起着关键作用。血小板没有细胞核,在生理条件下以静止状态循环。然而,当它们被激活时,不同的炎症介质如细胞因子、趋化因子和表面分子,会被表达和释放。有研究表明DN患者血小板活性增加[6]。血小板活性的增加可能是DN炎性细胞因子增加的原因之一。此外,血小板α颗粒中储存的蛋白质能够调节炎症过程[7-8]。同时,平均血小板体积(mean platelet volume,MPV)和血小板分布宽度(platelet distribution width,PDW)与慢性炎症性疾病有关[9]。这些结果表明血小板可能预测DN炎症过程,其相关参数有可能是其炎症标志物。
近年来,人们对炎症与其指示性生物标志物之间的关系进行了许多研究。由于白细胞对炎症等应激条件的生理反应导致中性粒细胞数量增加和淋巴细胞数量减少,因此这两个亚群的比率被用作炎症的指标[10]。由于中性粒细胞/淋巴细胞比率(neutrophil/lymphocyte ratio,NLR)很容易被发现,近来常被用作炎症指标。除NLR外,血小板/淋巴细胞比率(platelet/lymphocyte ratio,PLR),单核细胞/淋巴细胞比率(monocyte/lymphocyte ratio,MLR)也可用于炎症的检测[11]。C反应蛋白是一种常用的炎症指标,其表达水平与白细胞计数和NLR高度相关[12]。NLR、PLR和MLR在多种感染性炎症疾病和非感染性炎症疾病中得到研究,如幽门螺杆菌感染[13]、抑郁症、精神分裂症[11]等。此外,NLR值与2型DN呈正相关,可为其早期诊断提供依据[14]。
综上所述,血小板与DN患者炎症反应密切相关,其相关参数变化可能作为其炎症生物标志物。本研究探讨早期DN患者MPV、P-LCR和PDW值的变化,同时对NLR、PLR 和MLR值进行评估。
资料与方法
一、研究对象
选择2019年3月至2020年2月于简阳市人民医院确诊的DN患者117例为DN组。入组标准符合DN患者诊断[15]:(1)年龄18~65岁,性别不限;(2)早期糖尿病患者。排除标准:(1)贫血、输血/输血小板、怀孕、哺乳、急性或慢性感染、血液病或可能导致血液结果异常的全身疾病(COPD、心脏病、血液病、恶性肿瘤等);(2)合并肾炎,肾结石;(3)近期服用可能影响肾功能药物(如解热镇痛药、利尿剂、镇静催眠药等)。并选取同期来简阳市人民医院体检的健康体检者87例为对照组。入组标准:(1)年龄18~65岁,性别不限;(2)无DN;(3)无肾脏相关疾病病史。排除标准同DN。本研究经简阳市人民医院伦理委员会批准(伦理编号:简医伦理2019012),所有受试者均签署知情同意书。
二、方法
对117例早期DN患者和健康对照者进行隔夜禁食后肘静脉采血。用AU5821 全自动血液分析仪(购自美国贝克曼 AU5821)对117例DN患者和健康对照者进行了全血细胞计数测定。计算3组间的PLR、NLR和MLR值进行比较。
三、统计学方法
采用SPSS20.0进行数据分析。计量数据表示为Mean±SD,组间比较采用t检验。计数资料用例(%)表示,组间比较采用χ2检验。P<0.05为有差异有统计学意义。
结 果
一、人口学特征
DN组共117人,年龄范围44~68岁。对照组共87人,年龄范围40~69岁,两组患者其余人口学特征见表1。
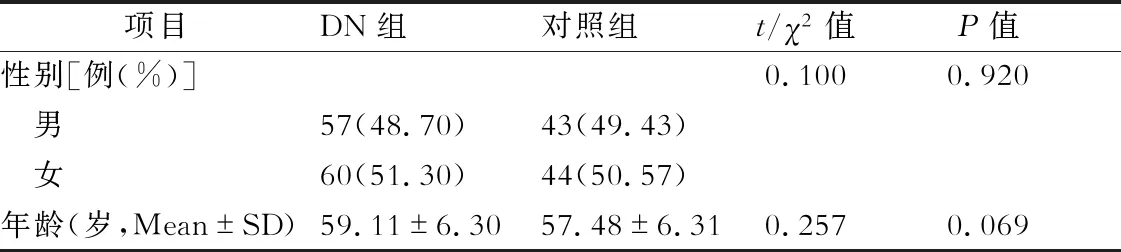
表1 两组患者的人口学特征
二、早期DN患者NLR、PLR和MLR水平变化
早期DN组与对照组比较,年龄和性别均差异无统计学意义(分别为t=0.100,χ2=0.257;P=1.000,P=0.069)。早期DN组患者NLR,PLR和MLR水平较对照组显著升高(分别为t=3.14,2.89,2.10;P=0.002,P=0.004,P=0.037)。(表2)
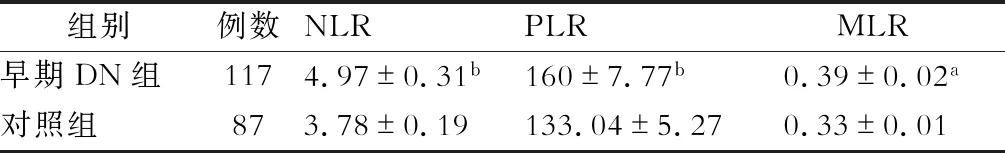
表2 DN组与对照组NLR、PLR和MLR水平比较(Mean±SD)
三、早期DN患者MPV、P-LCR和PDW水平变化
DN组患者MPV、P-LCR和PDW水平较对照组显著升高(分别为t=3.862,2.798,5.882;P<0.01,P=0.006,P<0.01),差异具有统计学意义。(表3)

表3 DN组与对照组MPV、P-LCR和PDW水平比较
讨 论
近年来,诸多研究强调炎症在DN进展中的作用[16-17]。研究表明,许多炎症因子和标志物,包括C反应蛋白、白细胞介素-1、白细胞介素-6和肿瘤坏死因子-α与糖尿病终末期器官损伤密切相关,并在DN风险评估和预测中发挥重要作用[18-21]。在本研究中,我们评估DN患者NLR、PLR、MLR、MPV、P-LCR和PDW水平变化,以期为评估DN患者炎症水平提供更加简单可靠的外周指标。
中性粒细胞计数、血小板计数、单核细胞计数和淋巴细胞计数的变化可以预测不同疾病的炎症反应。具体的临床实践过程中,DN患者单个细胞计数可能会出现增加、减少或者不变的情况,但在有时候并不能准确地反映DN患者的炎症水平。相反,两个或两个以上细胞计数变化的组合可能更加有效的代表和反映炎症。本研究中,我们发现DN组患者NLR、PLR和MLR值显著高于对照组,差异具有统计学意义。该结果与以前的研究大致相符[22-24]。该结果表明DN患者NLR、PLR和MLR的变化可能与DN患者外周炎症有关,是简单可靠的炎症标志物,可用于评估DN患者的炎症水平。此外,微血管并发症可能与某些血液学参数有关,可以作为糖尿病微血管病变的有效预测因子[23],表明NLR、PLR和MLR可能参与糖尿病微血管病变,导致DN的发生和发展。
血小板体积是影响血小板活性的因素之一。研究证实,较大的血小板代谢活性和酶活性更高,且含有更多α-颗粒和致密颗粒[15]。Assulyn等[25]的研究表明MPV对糖尿病患者微量蛋白尿具有预测价值,可作为疾病进展的预测因子。此外,MPV是一个较好的炎症标志物,可反映一些不同的炎症状态[26]。本研究结果表明MPV明显高于对照组,这与之前的报道大致相符,2型DN患者MPV较对照组升高[27-28]。P-LCR可表示体积大于12×10-9L的百分比,可能提供比MPV值更准确的信息。本研究中,DN组P-LCR值明显高于对照组。以上结果表明MPV和P-LCR可能是DN患者有效的预测因子,能较好地反映DN的进展。值得一提的是,血小板α-颗粒中储存的高迁移率族蛋白Box-1、白细胞介素-1、热休克蛋白等具有调节炎症的作用[7-8]。当血小板处于炎症状态时,所有这些蛋白均被释放。基于此,我们推测炎症促进了大血小板的产生,大的血小板又促进了炎症的发展,二者相互促进,加重DN患者的炎症反应。因此,MPV和P-LCR可作为DN患者的炎症标志物。
PDW是血小板活化的标志之一,外周血中PDW上调表明存在血小板活化。本研究结果表明DN组PDW值显著高于对照组。该结果表明DN患者血小板活化增加,与先前的报道一致[29]。活化的血小板是众多炎性细胞因子的来源,血小板可释放大量的炎性细胞因子进入血液导致炎症的发生,影响DN患者的疾病的进程。该结果表明PDW也可作为DN患者外周炎症标志物。
综上所述,本研究通过全血细胞计数检测DN患者外周血相关细胞计数的变化。结果表明NLR、PLR、MLR、MPV、P-LCR和PDW升高,可为临床诊疗提供参考。
利益冲突所有作者均声明不存在利益冲突

