白内障超声乳化吸除术联合人工晶状体植入术中使用吲哚菁绿的影响
刘婕 顾永辉 鲁曦婷 王莹 李之喆
目前白内障是全球致盲性眼病之一,随着设备和技术的更新提升,白内障超声乳化吸除术(phacoemulsification,PHACO)+人工晶状体(intraocular lens,IOL)植入术是比较常用的治疗措施,已经广泛应用在各种类型的白内障治疗[1]。而连续环形撕囊(continuous curvilinear capsulorhexis,CCC)是白内障超声乳化术中的重要步骤。为此,有学者提出采用前囊膜活性染色剂增加前囊膜的可见度,辅助CCC顺利进行。本研究通过吲哚菁绿染色前囊膜,探讨其在PHACO术中的安全性、可行性和有效性,在临床工作中提供理论指导。
1 资料与方法
1.1 一般资料
选取2019年4月-2020年8月在苏州市立医院本部眼科门诊就诊并住院行PHACO+IOL植入术的单纯老年性白内障患者120例(120只眼)。纳入标准:(1)均符合文献[2]《中华眼科学》中的白内障诊断标准:晶状体混浊并使视力下降到0.7或以下[2];(2)患者晶体核硬度均≤Ⅲ级(参照Emery-Little晶状体核硬度分级标准[2]);(3)术前所有患者CCD均在2 000个/mm2以上;(4)无其他眼部疾病、手术和外伤史,无角膜接触镜佩戴史。排除标准:其他类型白内障。男64例(64只眼),女56例(56只眼),平均年龄(70.89±9.79)岁。随机分为试验组和对照组,每组60例(60只眼)。试验组:男33例(33只眼),女27例(27只眼);平均年龄(70.53±9.71)岁。对照组:男31例(31只眼),女29例(29只眼);平均年龄(71.25±9.94)岁。两组患者性别、年龄资料对比,差异均无统计学意义(P>0.05),有可比性。所有患者均知情同意并签署知情同意书,并经过医学伦理委员会的批准。
1.2 方法
美国爱尔康Centurion超声乳化仪,设置相同的超声参数。均使用日本豪雅HOYA 251型人工晶体。Topcon SP-3 000P型非接触式自动角膜内皮细胞显微镜行角膜内皮拍照,每眼连续拍照3次,选1张清晰照片输入系统自带软件计算,该检查均由同一名有多年丰富经验的技师操作。手术均由同一名有丰富经验主任级别医师熟练操作完成。染色剂:注射用吲哚菁绿(生产厂家:丹东医创药业有限责任公司,国药准字H20055881),稀释为0.05%浓度备用。
试验组:术前使用托吡卡胺(生产厂家:无锡济民可信山禾药业股份有限公司,国药准字H32021198)5 min/次,1滴/次,连续滴眼4次,充分散瞳,盐酸丙美卡因(生产厂家:s.a.ALCONCOUVREUR n.v,国药准字 HJ20160133)5 min/次,1滴/次,连续滴眼3次,行表面麻醉,术眼常规消毒铺巾、置开睑器。做上方透明角膜切口,3点位15°穿刺刀做辅助切口,前房注入0.05%浓度的吲哚菁绿0.1~0.2 ml约30 s,平衡液充分冲洗前房后注入粘弹剂,连续环形撕囊,直径5~6 mm,水分离水分层,超声乳化晶体核,I/A吸除晶体皮质。前房内注入粘弹剂,囊袋内植入人工晶体后I/A吸除残余粘弹剂,水密切口确认切口无渗漏。结膜囊内涂入典必殊眼膏,包扎术眼术毕。
对照组手术步骤除前房内不注入吲哚菁绿外,其他完全相同。
1.3 观察指标及评价标准
观察试验组术后染料是否残存,对比两组术中撕囊情况,两组患者眼部一般情况(术后角膜水肿及前房炎症反应),术后1 d、1个月、3个月的最佳矫正视力(BCVA)、眼压及角膜内皮细胞指标[中央角膜内皮细胞密度(CCD)、变异系数(CV)、六角形细胞比例(6A)、平均内皮细胞面积(AVE)]。撕囊成功的评价标准:前囊撕开光滑连续,没有锯齿状或撕裂状豁口,前囊膜缘的连续完整,直径为5.5~6.0 mm,前囊口居中。
1.4 统计学处理
应用SPSS 23.0软件进行统计学分析,计数资料以率(%)表示,采用χ2检验,计量资料采用(±s),两组比较采用独立样本t检验,P<0.05为差异有统计学意义。
2 结果
2.1 撕囊情况
试验组60只眼均染色成功。其中57只眼撕囊成功,成功率为95.0%。对照组60只眼46只眼撕囊成功,成功率为76.7%。两组撕囊成功率比较,差异有统计学意义(χ2=8.292,P=0.007)。
2.2 试验组术后染料残存
术后1 d裂隙灯显微镜下观察,试验组全部患者角膜内皮、前囊膜、前房内、虹膜和人工晶状体表面均未见染料的残留或着染。
2.3 眼部一般情况
试验组中6只眼出现角膜水肿,11只眼出现前房炎症反应。对照组中8只眼出现角膜水肿,14只眼出现前房炎症反应。术后两组角膜水肿比较差异无统计学意义(χ2=0.323,P=0.777),前房炎症反应比较差异无统计学意义(χ2=0.455,P=0.654)。
2.4 两组BCVA和眼压比较
术后1 d、1个月、3个月两组BCVA和眼压比较差异均无统计学意义(P>0.05),见表1。
表1 两组BCVA和眼压比较(±s)
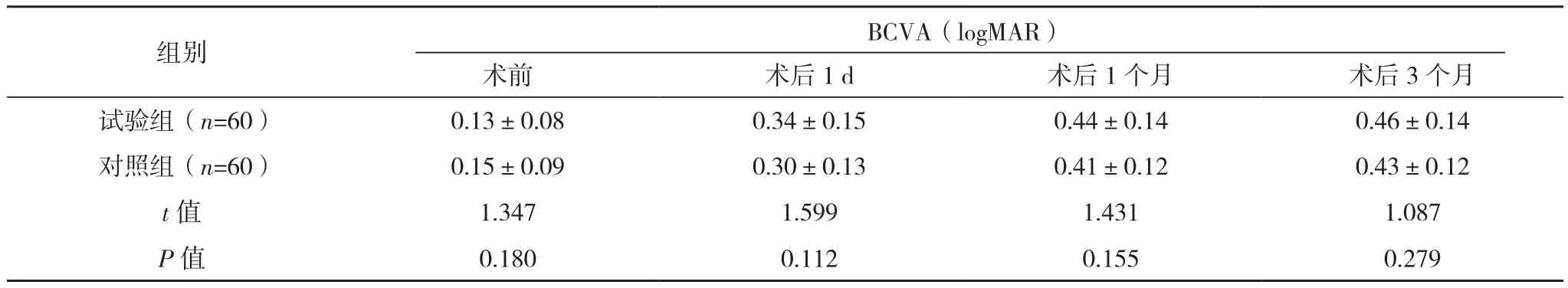
表1 两组BCVA和眼压比较(±s)
?
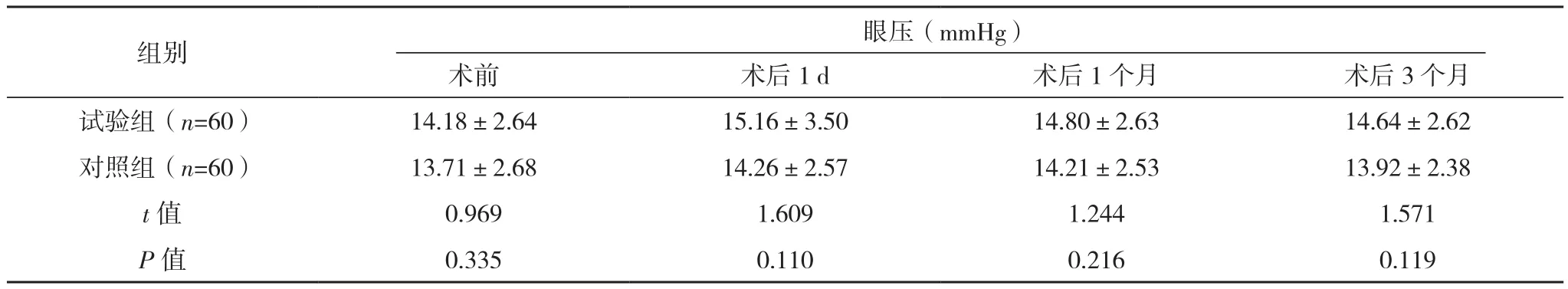
表1(续)
2.5 角膜内皮细胞指标
两组在术后1 d、1个月、3个月CCD、CV、6A、AVE水平对比差异均无统计学意义(P>0.05),见表2、表3。
表2 两组CCD和CV比较(±s)
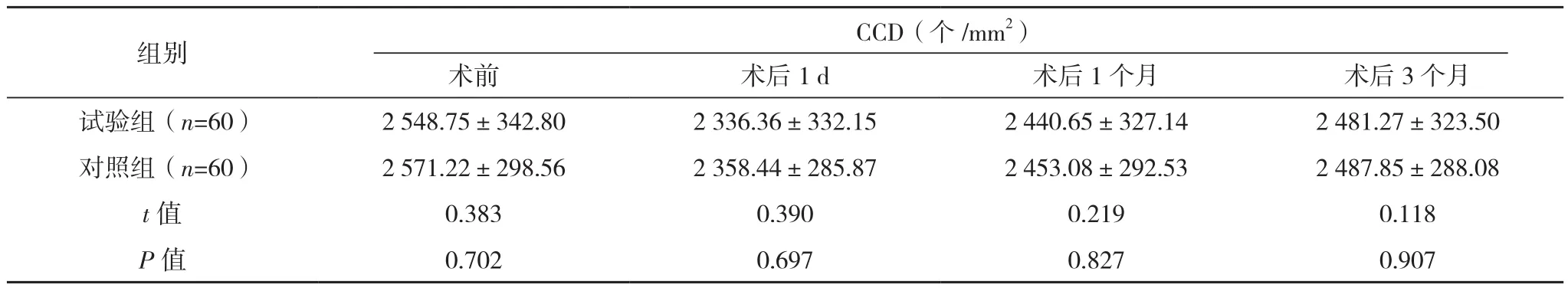
表2 两组CCD和CV比较(±s)
?
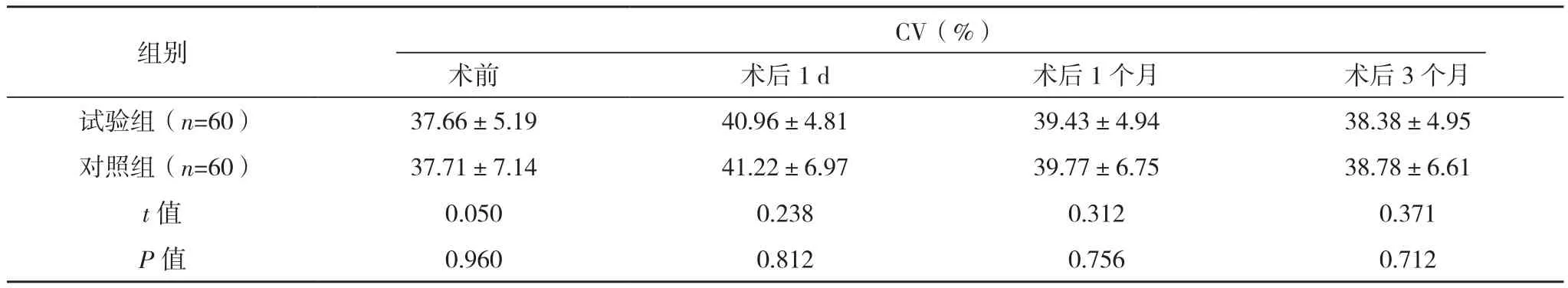
表2(续)
表3 两组6A和AVE比较(±s)
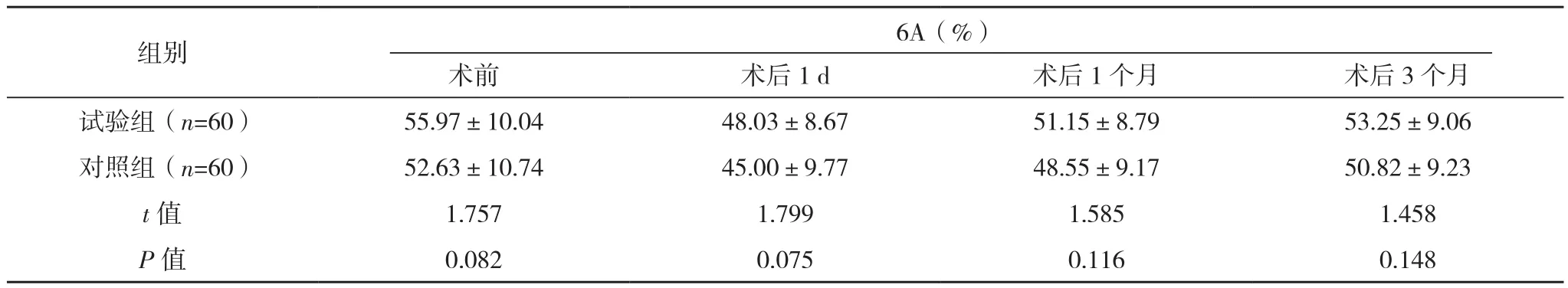
表3 两组6A和AVE比较(±s)
?
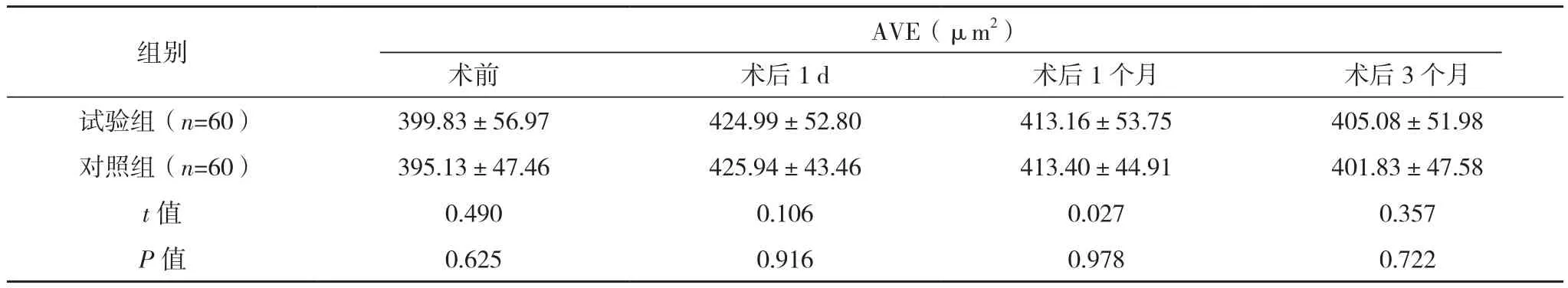
表3(续)
3 讨论
随着医疗水平飞速发展,PHACO+IOL植入术得到广泛开展。而此术式中最关键的一步则是完美的CCC。成功CCC是指前囊撕开光滑连续,没有锯齿状或撕裂状豁口,前囊膜缘的完整性得以保持。目前临床上仍可见不少成熟期或过熟期白内障。此期的白内障患者囊膜条件不佳,导致撕囊不能顺利进行。为此,应用化学染色剂能较好辅助CCC顺利完成。目前为止,因吲哚菁绿眼内染色不能通过血-眼屏障,尚未发现有全身不良反应,且其价格低,染色效果好,故可作为手术染色剂的理想选择。本研究中试验组撕囊成功率为95.0%,而对照组为76.7%,两组比较差异有统计学意义(P<0.05)。说明吲哚菁绿染色能辅助CCC顺利完成,提高手术成功率。试验组全部患者术后未见染料残存。两组患者术后角膜水肿、前房炎症反应,以及术后1 d、1个月、3个月的BCVA和眼压比较,差异均无统计学意义(P>0.05)。表明吲哚菁绿染色前囊膜安全有效,对手术操作本身及术后效果无不良影响。
角膜内皮细胞结构功能完整性是保证角膜透明的主要条件[3]。角膜内皮细胞在正常人体中具有显著的形态学特征,以正六角形为主要形态,所占比例越高越好,6A正常值为60%~70%,如低于25%,说明细胞修复损伤的能力很低。且其具有不同程度的泵功能,能够保证角膜恒定的脱水量,进而使得角膜始终处于相对的脱水状态。这对于角膜透明性的维持具有重要意义[4]。正常人的角膜内皮细胞密度>3 000个/mm2。角膜内皮细胞不能再生,损伤后仅能通过正常细胞扩展方式将受损细胞修复。因此角膜内皮细胞的形态学定量分析被逐渐作为反映角膜正常功能和细微变化的重要指标[5]。当内皮细胞损伤达到一定程度时,可引起角膜持续水肿,甚至角膜内皮失代偿、大泡性角膜病变等,严重影响患者的视力恢复。为了减少角膜内皮严重损伤,需要从多方面进行角膜内皮保护,使患者在白内障手术后仍具有较好视力[6]。目前PHACO+IOL植入术是比较成熟的治疗方法,不仅有效改善患者视力,同时还具有操作简单,术后并发症少等优势[7]。但术中超声能量、超声时间、术者的操作等都能造成角膜内皮细胞的损伤和丢失[8-10],与文献[11]报道的结果相似。在以染色试剂为单一变量的研究中,CCD、6A、AVE、CV是评价角膜内皮细胞的重要指标。本研究中试验组与对照组术后1 d、1个月、3个月的CCD、6A、AVE、CV水平比较差异均无统计学意义(P>0.05)。说明吲哚菁绿染色对角膜内皮细胞各项参数及功能无明显影响,即具有安全性。
白内障是严重的眼科疾病,在眼科中也比较常见,临床研究认为这种病症主要发生在中老年群体当中[12]。综上所述,通过手术是治疗该病的最好选择。本研究表明PHACO+IOL植入术中使用吲哚菁绿染色前囊膜安全有效,且经济便捷,对角膜内皮无明显影响,能提高撕囊成功率,减少并发症,在临床工作中值得推广。

