加味五苓散治疗白内障超声乳化术后黄斑水肿的疗效观察Δ
李江玲,刘 莉
(1.湖南中医药高等专科学校附属第一医院眼一科,湖南 株洲 412000;2.河南省中医院/河南中医药大学第二附属医院眼科,河南 郑州 450002)
白内障患者行超声乳化术后黄斑水肿的发生率为0.5%~7.6%,一般术后6~10周多发,具体发病机制尚不明确,有报道称黄斑水肿的发生与玻璃体嵌顿创口、光损伤和炎症因子释放引起血-视网膜屏障破坏等有关,对患者术后视力恢复存在较大的影响[1]。目前,临床治疗超声乳化术后黄斑水肿尚无统一标准,药物方面以糖皮质激素类药物、非甾体抗炎药点眼治疗为主[2-3]。近年来发现,基于中医辨证理论下的中医药治疗可减轻超声乳化术后黄斑水肿,促进术后视力改善[4]。五苓散为中医常用祛湿、化瘀、消肿药[5]。加味五苓散在传统五苓散基础上改良而来,加用桃仁、红花2味中药,具有活血祛瘀、益气利水等功效,可促进视网膜渗液吸收,减轻视网膜水肿[6]。本研究主要观察加味五苓散对超声乳化术后黄斑水肿患者的临床疗效,现报告如下。
1 资料与方法
1.1 资料来源
选取湖南中医药高等专科学校附属第一医院(以下简称“我院”)2018年1月至2019年7月收治的超声乳化术后并发黄斑水肿患者93例(93只眼)作为研究对象;男性51例,女性42例;年龄41~78岁,平均(56.25±11.65)岁;左眼黄斑水肿53例,右眼40例。诊断标准:(1)白内障,裂隙灯检查见明显晶状体混浊(包括楔形混浊、后囊膜下混浊和空泡或水裂等);矫正视力为0.5或低于0.5,除外非白内障原因所致视力降低[7]。(2)黄斑水肿,既往无黄斑水肿史;术后中心视力减退;眼底检查见黄斑中心凹反光消失,视网膜反光增强,呈绸缎样反光;裂隙灯显微镜加接触镜检查可见黄斑视网膜增厚,光学相干断层扫描检测黄斑中心凹厚度>250 μm;经眼底荧光血管造影确诊[8]。中医证候诊断标准:气阴两虚、血瘀水停证型,参照《中药新药临床研究指导原则:试行》[9],主症为视力减退,神疲乏力,目睛干涩,气短懒言;次症为口干咽燥,自汗,头晕目眩;舌紫黯,脉细乏力。纳入标准:(1)超声乳化术后并发黄斑水肿,黄斑中心凹厚度>250 μm;(2)符合中医气阴两虚、血瘀水停证型;(3)超声乳化手术顺利,无术中并发症发生;(4)年龄39~78岁;(5)依从性良好。排除标准:(1)患有青光眼、糖尿病视网膜病变、视网膜静脉阻塞和年龄相关性黄斑变性等其他眼底疾病者;(2)患有严重心脏、肝和肾功能不全等疾病者;(3)有眼部外伤史者;(4)有精神类疾病病史或依从性差者。按照随机数字表法将患者分为研究组47例(47只眼)和对照组46例(46只眼)。研究组患者中,男性26例,女性21例;年龄41~78岁,平均(55.49±10.77)岁;左眼26例,右眼21例。对照组患者中,男性25例,女性21例;年龄41~77岁,平均(54.67±11.31)岁;左眼27例,右眼19例。两组患者性别比例、平均年龄和患眼分布等资料相似,具有可比性。
1.2 方法
对照组患者给予普拉洛芬滴眼液[规格:0.1%(5 ml∶5 mg)]及妥布霉素地塞米松滴眼液(规格:5 ml∶妥布霉素15 mg与地塞米松5 mg)治疗,均为1次1滴,1日4次,逐步减量(每周减1次)。研究组患者在对照组的基础上给予加味五苓散治疗,方剂组成:炒薏仁30 g,生黄芪20 g,白术、猪苓(去皮)、茯苓和生地黄各15 g,泽泻、桃仁和红花各10 g,桂枝6 g,随症加减,如眼干较严重者可加黄精、北沙参,视疲劳者加肉苁蓉、当归;以水煎服,过滤药汁400 ml,早晚各200 ml,连续服用30 d。
1.3 观察指标
(1)最佳矫正视力(BCVA):采用国际标准对数视力表,测量两组治疗前,治疗后15、30 d的BCVA,经LogMAR转换后进行统计分析。(2)视网膜中央厚度(CRT):采用OSE-2000光学相干断层扫描仪(深圳市斯尔顿科技有限公司),测定两组患者治疗前,治疗后15、30 d的CRT。(3)中医证候积分:对患者治疗前和治疗30 d后主要中医症状视力减退、神疲乏力、目睛干涩、气短懒言和口干的严重程度进行评分,无症状为1分,轻度为2分,中度为3分,严重为4分,分值越高表示情况越严重[10]。记录两组患者治疗前后总中医证候积分的变化。(4)黄斑水肿消退时间:采用光学相干断层扫描仪检查,黄斑中心凹厚度<250 μm视为黄斑水肿消退。
1.4 疗效评定标准
参考相关文献[11],治疗30 d后评定疗效。(1)痊愈:患者视力提升3行以上,黄斑水肿完全消失;(2)好转:患者视力提升2~3行,黄斑水肿情况明显改善;(3)无效:患者视力无明显提高,黄斑水肿未见消退或发生恶化。总有效率=(痊愈病例数+好转病例数)/总病例数×100%。
1.5 统计学方法
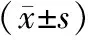
2 结果
2.1 临床疗效
研究组患者的总有效率为93.62%(44/47),明显高于对照组的78.26%(36/46),差异有统计学意义(χ2=4.559,P=0.033),见表1。

表1 两组患者临床疗效比较[例(%)]
2.2 主要中医证候积分
治疗前,研究组、对照组患者的中医证候积分分别为(13.62±1.19)、(13.17±1.54)分,组间比较,差异无统计学意义(t=1.555,P=0.123);治疗后30 d,研究组、对照组患者的中医证候积分分别为(2.51±0.62)、(10.04±1.62)分,研究组患者明显低于本组治疗前(t=57.569,P=0.000)及对照组治疗后(t=-29.747,P=0.000),差异均有统计学意义。
2.3 BCVA(LogMAR)
治疗前,两组患者BCVA(LogMAR)比较,差异无统计学意义(P>0.05)。治疗后15、30 d,两组患者的BCVA(LogMAR)较本组治疗前明显改善,差异有统计学意义(研究组治疗后15 d:t=5.210,P=0.000;研究组治疗后30 d,t=13.826,P=0.000;对照组治疗后15 d,t=5.181,P=0.000;对照组治疗后30 d,t=9.753,P=0.000);研究组患者的BCVA(LogMAR)明显优于对照组(15 d:t=-2.209,P=0.030;30 d:t=-3.505,P=0.001),差异均有统计学意义,见表2。

表2 两组患者治疗前后BCVA(LogMAR)比较
2.4 CRT
治疗前,两组患者CRT比较,差异无统计学意义(P>0.05)。治疗后15、30 d,两组患者的CRT较本组治疗前明显降低,差异均有统计学意义(研究组治疗后15 d:t=13.450,P=0.000;研究组治疗后30 d:t=19.803,P=0.000;对照组组治疗后15 d:t=6.631,P=0.000;对照组治疗后30 d:t=15.506,P=0.000);研究组患者的CRT明显低于对照组,差异均有统计学意义(15 d:t=-3.287,P=0.001;30 d:t=-4.650,P=0.000),见表3。

表3 两组患者治疗前后CRT比较
2.5 黄斑水肿消退时间
研究组患者黄斑水肿消退时间为(18.38±5.79)d,明显短于对照组的(25.33±9.27)d,差异有统计学意义(t=-4.343,P=0.000)。
3 讨论
白内障术后黄斑水肿是一种临床常见并发症,与多种因素有关,如患者眼部基础疾病,手术过程中操作,使用超声乳化机的能量和手术时间,以及患者全身疾病如糖尿病、心脑血管疾病等[12-13]。2018年1月至2019年7月我院共行超声乳化手术1 808台,术后并发黄斑水肿93例,黄斑水肿发生率为5.14%,与以往统计结果基本相符[14]。临床治疗白内障超声乳化术后黄斑水肿多采用激素类药物点眼,以控制眼内炎症反应[15]。普拉洛芬为非甾体抗炎镇痛药,能有效减少前列腺素的合成和释放,稳定细胞膜,有效减轻黄斑水肿患者眼内炎症反应[16]。但仍有部分患者采用药物点眼治疗后视功能恢复速度慢,且长期光感受器受损可能加重视功能受损[17]。
黄斑水肿属中医学“视瞻昏渺”“视直如曲”和“消渴目病”等范畴,中医认为,黄斑水肿的病机主要与气阴两虚、血瘀水停有关[18]。五苓散为中医常用“利水”要方[19]。其中,泽泻具有利水渗湿、去浊降脂之效[20];猪苓消水肿、助渗湿[21];茯苓主要用于治疗水肿尿少、脾虚泄泻,具有健脾、渗湿利水之效;白术可提高人体免疫功能,同时健脾、运化水湿;桂枝温经通络、发汗解表、散寒止痛;炒薏仁有健脾利湿之效;生黄芪补气固表、托疮生肌、利水;生地黄清热凉血、解热消炎。加味五苓散自传统利水方五苓散改良而来,加用桃仁、红花,其中桃仁具有活血祛瘀、润肠通便之效;红花有散瘀止痛、活血通经、消肿止痛之效[22]。加味五苓散以炒薏仁、生黄芪为君药,渗湿利水;以白术、猪苓、茯苓和生地黄等为臣药,健脾除湿、消水肿;以泽泻、桃仁、红花和桂枝为佐药,行气活血、散瘀止痛;诸药联合可运化水湿,温阳健脾,利水渗湿,外解表邪,共治内停之本。
本研究中,对照组患者使用普拉洛芬及妥布霉素地塞米松眼药水治疗,研究组患者在此基础上采用加味五苓散治疗。结果显示,研究组患者治疗后的总有效率高于对照组,中医证候积分低于对照组;且研究组患者治疗后15、30 d的CRT明显降低,BCVA改善,且黄斑水肿消退时间明显短于对照组,说明研究组患者的疗效更佳,可加速黄斑水肿消退。考虑可能是采用加味五苓散,随症加减,更能控制患者眼内炎症反应,降低黄斑区毛细血管通透性,促进黄斑水肿吸收,从而降低CRT,提高视力。
综上所述,加味五苓散治疗白内障超声乳化术后黄斑水肿的疗效确切,能有效降低患者的CRT,促进黄斑水肿消退,进而促进视力恢复。但本研究样本量少,观察时间尚短,远期效果尚未明确,有待进一步扩充样本量、延长随访时间以验证上述结论。

