胎儿胸腔先天性占位性病变的产前超声诊断与预后分析
王曦曦,牛会敏
(北京亚运村美中宜和妇儿医院影像科 北京 100101)
胎儿胸腔占位性病变属于产科中较常见的类型,比较常见的主要是以下几种:先天性肺囊腺瘤畸形、肺隔离症、先天性膈疝等。在本次研究中,以产前超声作为检查工具,分析超声下胎儿病变表现及预后情况,以提供相关人员参考借鉴,报告如下。
1 资料与方法
1.1 一般资料
研究对象为2012 年12 月—2020 年3 月于我院进行产前超声检查的36517 例次孕产妇,其中24 例胎儿存在胸腔占位性病灶,孕妇年龄23 ~39 岁,中位年龄32.5 岁,首次进到本院接受超声检查的孕妇孕周最早者16 周,最晚者36 周。
1.2 仪器与方法
1.2.1 仪器 采用GE voluson730 Expert 型、voluson E6 型、voluson E8 型彩色多普勒血流显像仪,凸阵探头,探头频率2 ~5 MHz。
1.2.2 检查方法 产妇的检查体位为仰卧位,凸阵探头经腹部仔细的探查产妇腹部状况,查看胎儿部位,之后对让胎儿进行系统检查,包括胎儿形态、发育状况等。于胎儿胸腔横截面、矢状面、冠状面观察胎儿胸腔结构。一旦发现胎儿存在占位性病变,对胎儿的左右径×前后径×上下径进行测量,同时对病症形态、回声观察并记录,将病灶回声与胎儿正常肺或肝组织进行比较;观察病灶是否压迫周围组织,如心脏纵隔移位等,观察膈肌形态;进一步使用彩色多普勒血流显像或高分辨率血流显像,对胎儿病灶内部回声仔细观察,掌握血供的具体来源,对常规超声检查无法判定可借助脉冲频谱多普勒(pulse Doppler,PW)来做更为准确的检查。且还需确定胎儿是否存在发育畸形情况,如手指数量,四肢状况等,并探查摊儿是否存在水肿、羊水过多情况,便于制定合理干预方式。完成检查后嘱咐产妇需定期返院复诊,便于及时发现异常及保证产妇健康。
1.2.3 追踪随访 及时将检查结果告知产妇、家属,询问产妇的意愿,如一些产妇可能因出现胎儿异常而选择引产,一些产妇则可能让发生病变的人胎儿继续妊娠,若有继续妊娠意愿的产妇,需要频繁的入院检查,以充分了解胎儿发育情况,并在产后1 年内进行电话随访。
2 结果
2.1 病灶超声表现
首次产前超声诊断(表1)与超声图像表现(图1):(1)诊断为CCAM-Ⅰ型病灶:胎儿胸腔囊性包括,边界清晰,透声好,C D F I 未显示病灶内存在血流信号。(2)诊断为CCAM-Ⅱ型病灶:在胎儿的胸部有囊实性的病灶出现,病灶的边界清晰,实性位置则呈高回声,囊性部位存在大小不一的无回声区,CDFI 或HDF 可显示血供来自于肺循环。(3)诊断为CCAM-Ⅲ型病灶:胎儿胸部影像清晰可见,发现存在实质性的回声包块,回声高于胎儿正常肺组织,CDFI 或HDF 可显示血供来自于肺循环。(4)诊断为胸部BPS 病灶:与CCAM-Ⅲ型表现相似,但CDFI 示病灶血供来自体循环(胸主动脉或腹主动脉)。(5)诊断为左侧C D H:胎儿左侧膈肌正常弧状低回声结构消失,左侧胸腔内囊性病变,边界可见,胎心受压位移,C D F I 未显示病灶内血流信号。诊断为CCAM 与BPS 的22 例胎儿均为合并其他异常,诊断为C D H 的2 例胎儿合并其他器官异常(小脑蚓部缺损、右侧胸腔积液)。
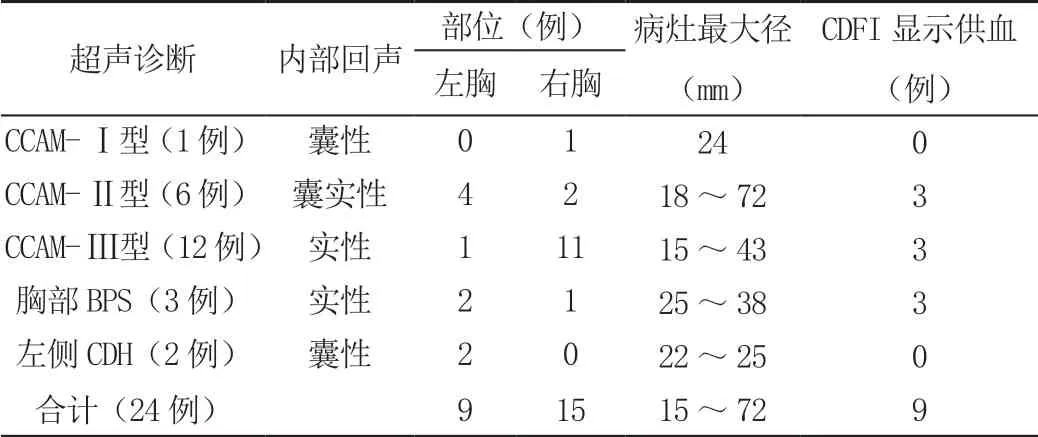
表1 24 例病灶超声表现分析

图1 胎儿胸腔占位性病变超声图像
2.2 追踪随访
对上述24 例胎儿进行随访,其中2 例失访,其余22例随访至妊娠结局,18 例足月活产与4 例终止妊娠(见表2)。18 例足月活产胎儿,其病灶逐渐缩小者14 例,出生前消失者5 例。本研究中10 例病灶压迫胎儿心脏位移,其随访结果为逐步缓解并足月活产6 例(CCAM 胎儿5 例与胸部BPS 胎儿1 例),终止妊娠3 例(胸部BPS 胎儿1 例与左侧CDH 胎儿2 例),失访1 例(CCAM 胎儿)。
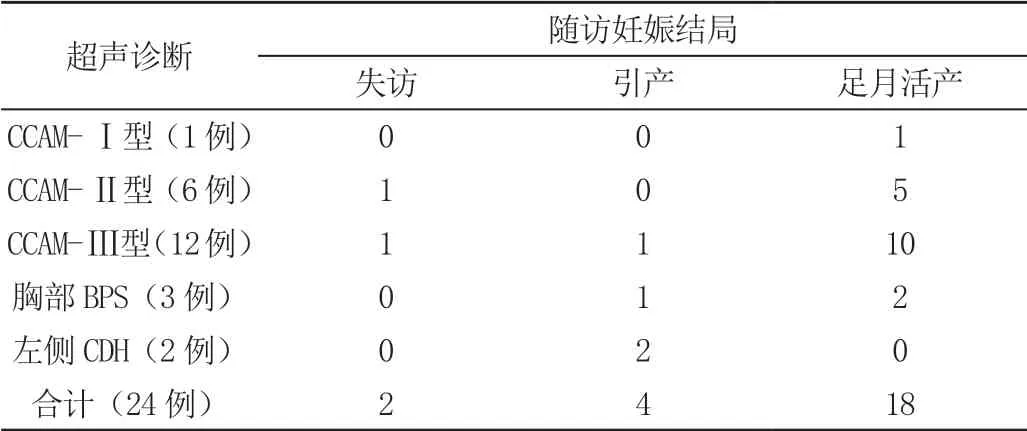
表2 24 例胎儿妊娠结局随访
3 讨论
产前超声检查是发现胎儿胸部病变的重要检查手段。胎儿胸占位性病变主要包括CCAM、BPS、CDH。
CCAM 是一种肺组织错构畸形。依据病理学特征将CCAM分为Ⅰ、Ⅱ、Ⅲ型,超声诊断标准 (1)Ⅰ型:胸腔病变内见1 个或多个大小不等的囊性无回声区,单个无回声区最大直径>20 mm;(2)Ⅱ型:边界清晰的混合性回声病灶,病灶内见多个小的囊性无回声区,无回声区最大直径<20 mm;(3)Ⅲ型:边界清晰的实性高回声病灶,内部可有多个微小囊性区[1]。CCAM 血供来源于肺循环。
CDH 是由于膈肌发育缺陷导致腹腔器官疝入胸腔,左侧较右侧多见[2]。超声表现为(1)胎儿膈肌突向胸腔的弧形低回声带中断或消失;(2)胸腔内异常回声:左侧膈疝时可见囊性或混合性回声,囊性回声多为胃泡,混合性回声多为肠管或网膜;右侧膈疝时多为肝脏疝入,因其回声与肺实质接近,诊断难度较大;(3)胎儿心脏位移;(4)胃泡位置改变:左侧膈疝时胃泡直接疝入胸腔,腹围平面不见胃泡,腹围测值减小;右侧膈疝时胃泡后移;当胃泡位置下移接近膀胱时,很可能是其他器官疝入胸腔;(5)CDH 常合并胸腔或腹腔积液,羊水增多;(6)CDH 亦常合并其他器官畸形,CDH 血供来自腹腔血管(如门静脉、肠系膜动脉等)。
胸腔病变的鉴别诊断:(1)CCAM-Ⅰ型、Ⅱ型需与胃泡或肠管疝入胸腔的CDH 相鉴别,观察膈肌的形态完整性为鉴别要点,而胃泡或肠管疝入胸腔后还可有蠕动。(2)CCAM-Ⅲ型与BPS 之间亦需相互鉴别,血供来源为鉴别要点,CCAM 血供来自肺动脉,BPS 血供来自体循环动脉。
预后:(1)CCAM 预后:文献报道[3]CCAM 预后良好。(2)BPS 预后:文献报道[4]随妊娠进展,50%~70% 的BPS 可减小至消失。(3)CDH 预后:CDH 检出时间越早、疝入组织越多、胎心受压位移程度越重,则预后越差[2]。本组病例中CCAM 与BPS 胎儿中足月活产的18 例,病灶缩小者14 例,出生前消失者5 例。本组胎儿中左侧CDH的2 例,均存在胎心受压位移、合并其他器官异常(小脑蚓部缺失与右侧胸腔积液),孕妇均选择终止妊娠。有学者认为胎儿胸腔病变的预后相关因素有病灶大小、胎心受压位移、是否合并其他器官异常、是否存在胸水或腹水、全身水肿、羊水过多等征象,也有学者认为健侧肺发育程度是预后关键因素[5]。本组病例中病灶压迫胎儿心脏者10例,除失访与引产胎儿共4 例外,其余6 例胎儿随孕周增长胎心受压情况均完全缓解,并足月活产,此6 例胎儿的共同特点是均未合并其他器官异常。笔者认为当病灶压迫胎儿体静脉及食管致其梗阻时,胎儿可能出现胸水或腹水、全身水肿、羊水过多等征象,这些可能是不良预后征象,而孤立的胎心受压位移,或许并非不良预后征象。
总之,当超声检查发现胎儿胸腔占位性病灶时,需判断其性质和来源,而胎儿的预后与病灶的性质、体积大小、是否合并其他异常等因素相关。

