血流动力学监测在儿童重症监护病房感染性休克的应用研究
韩逸仙
(郑州大学附属洛阳中心医院 PICU,河南 洛阳 471000)
近年来,临床对新生儿相关专业知识与技术取得重变化后干预措施不够明确[1]。临床对新生儿生理与病理的认识存在一定局限性,使得新生儿心血管疾病治疗有一定争议[2]。感染性休克是儿科常见急危重症之一,也被称为中毒性休克,新生儿出现血流动力学变化后,会增加病死率与致死率。因此需要及时评估,并反映全身局部的血流与氧运输指标,可改善其症状,尽早识别休克代偿阶段。由于新生儿特殊的病理生理变化,提出利用流动力学检测,而血流动力学是血液在循环系统中运用物理学,通过对作用力、流量和容积等方面的因素分析, 观察血液在循环系统中的运动情况。监测血流动力学是指对循环系统中血液运动的规律性进行定量、动态、连续的测量和分析,并将这些数据反馈病情发展和对临床治疗的指导,本文通过将血流动力学检测纳入研究,报道如下。
1 资料与方法
1.1 一般资料
将儿童重症监护病房2017年4月至2019年10月期间收治的86 例感染性休克患儿进行研究,按照随机数字表法分为两组,均为43 例。对照组:女22 例,男21例,年龄1 ~3 岁,平均年龄(1.54±0.24) 岁,住院时间18 ~25 天,平均住院时间(22.11±2.14)天。研究组:女21 例,男22 例,年龄1 ~3 岁,平均年龄(1.51±0.21)岁,住院时间18 ~25 天,平均住院时间(22.13±2.12)天。上述患儿基本资料之间比较无显著差异,P>0.05,可进行研究。
纳入标准:①所有患儿均符合《儿科学》中关于感染性休克的诊断标准[3];②治疗方案均经过家属同意;③知晓本文研究且愿意配合研究。
排除标准:①合并严重外伤者;②快速补液禁忌证;③预计24 h 死亡者。
1.2 方法
所有患儿均按照感染性休克指南进行指导,根据血常规结果实施抗感染治疗,控制血糖充分镇静,并接受心电监护检测其生命体征。
研究组实施无创血流动力学监测:开始治疗前完善相关检查,包括影像学、血常规、生化检查等,其中血流动力学使用的探头频率为2.2 MHz,获取满意的血流频谱图形。为了避免操作出现失误,每次测定需要取平均值,并由独立的医生完成,一共测量3 次,取平均值,每次测量间隔时长30 min,减少误差。
1.3 观察指标
观察两组患者复苏前、复苏6 h 后相关数据,包括平均动脉压(MAP)、血糖、中心静脉压(CVP)、碱剩余值(BE)、乳酸(LAC)、尿量[4]。
观察研究组所有患儿不同时段血流动力学监测情况,包括心率、平均动脉压、心输血量、每博输出量[5]。
1.4 统计学处理
本研究采用SPSS 18.0 统计软件对本文数据进行分析,计量资料用±s表示,采用t检验,P<0.05 为差异有统计学意义。
2 结 果
2.1 两组患者复苏前、复苏6 h 后相关数据比较
复苏前两组患者各项检测数据之间比较无显著差异,复苏6 h 后两组患儿MAP、CVP 比较无显著差异(P>0.05),复苏6 h 后研究组血糖、BE、LAC、尿量均优于对照组,差异显著(P<0.05),见表1,续表1。
表1 两组患者复苏前、复苏6 h 后相关数据比较(N=43,± s)
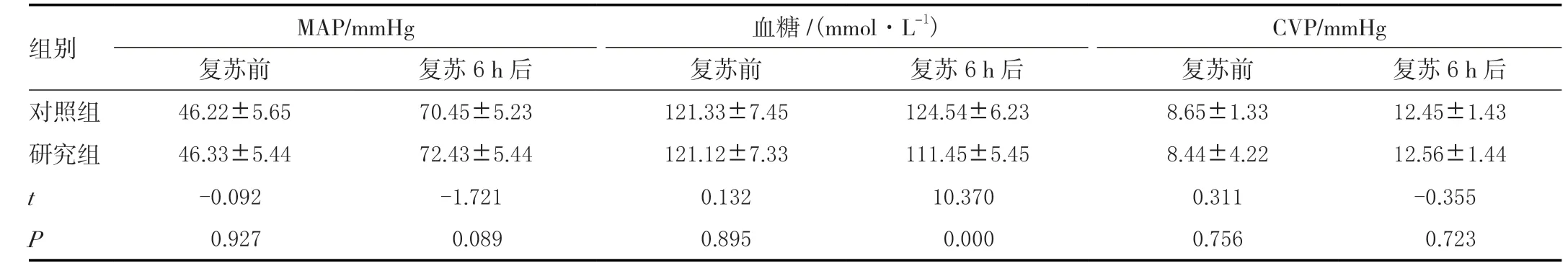
表1 两组患者复苏前、复苏6 h 后相关数据比较(N=43,± s)
mHg 血糖/(mmol·L-1) CVP/复苏6 h 后 复苏前 复苏6 h 后 复苏前 组别 MAP/mmmHg复苏前 复苏6 h 后对照组 46.22±5.65 70.45±5.23 121.33±7.45 124.54±6.23 8.65±1.33 12.45±1.43研究组 46.33±5.44 72.43±5.44 121.12±7.33 111.45±5.45 8.44±4.22 12.56±1.44 t-0.092 -1.721 0.132 10.370 0.311 -0.355 P 0.927 0.089 0.895 0.000 0.756 0.723
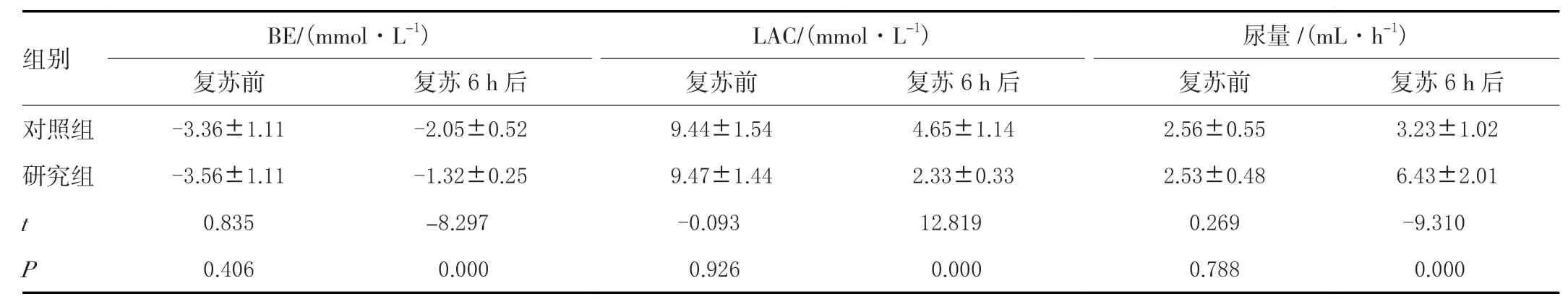
续表1
2.2 研究组患儿不同时段血流动力学监测情况
研究组患者不同时期心输血量比较无显著差异(P>0.05);治疗1 h、6 h 后心率低于复苏前,平均动脉压、每博输出量高于复苏前,差异有统计学意义(P<0.05),见表2。
表2 研究组患儿不同时段血流动力学监测情况(n=43,± s)

表2 研究组患儿不同时段血流动力学监测情况(n=43,± s)
注:与复苏前相比,①P <0.05。
复苏前 治疗1 h 治疗6 h 195.85±6.85 120.88±5.63① 123.71±5.69①46.33±5.44 68.74±6.02① 72.43±5.44①指标 心率/(次/min) MAP/mmHg 心输血量/(L·min-1) 2.32±0.52 2.45±0.48 2.25±0.45每博输出量/cm3 16.21±2.58 20.54±3.14① 20.99±3.10①
3 讨 论
感染性休克对于生理机能未完全发育的患儿损伤较为严重,虽然目前医疗卫生条件在不断改进,监护制度与措施也在不断完善,但小儿感染性休克发生率与病死率居高不下,是儿科护理中的重点。理想的血流动力学检测应该为持续可靠的检测方式,符合不同日龄标准。目前新生儿监护室中,使用血流动力学检测一般分为有创与无创,其中有创期间会对患儿存在一定风险,容易出现损伤与感染,且对技术人员要求较高,尤其是新生儿中应用较为困难[6]。但无创血流动力学检测,对患儿创伤小,并能够动态检测。无创血流动学检测包括多种,其中超声心输出量监测仪,与有创监测步骤相比,优势在于无创、准确,能够直接测定多种指标,准确测定心脏每次搏动时的血流动力学情况,直接反应心脏泵血功能[7]。
本文通过将血流动学检测纳入研究,结果显示:复苏前两组患者各项检测数据之间比较无显著差异,复苏6 h 后两组患儿MAP、CVP 比较无显著差异(P>0.05),复苏6 h 后研究组血糖、BE、LAC、尿量均优于对照组,差异显著(P<0.05);研究组患者不同时期心输血量比较无显著差异(P>0.05);在治疗1 h、6 h 后心率低于复苏前,平均动脉压、每博输出量高于复苏前,差异有统计学意义(P<0.05)。
早期液体复苏期间会出现血流分布异常情况,使得有效循环血量不足,器官组织缺氧。不当的液体治疗, 会出现心功能不匹配情况,加重患者血流动力学障碍[8]。研究组患儿治疗情况之所以得到改善,分析原因是由于监测下调整补液速度,确保患儿血容量得到有效补充,研究组患儿尿量出现提升,器官灌注明显改善[9]。由于机体交感神经和副交感神经系统的作用,对于休克判断不能只以正常血流动力学参数来界定,而应注重循环血量是否满足组织的代谢需求,更应重视足够的氧输送和充分的组织代谢。对感染性休克患者进行客观细致、量化并动态连续的血流动力学监测,对及时评估病情和指导治疗有着非常重要的价值。其他血流动力学检测,均为有创操作,在临床中应用技术要求较高, 并发症较高。小儿由于年龄及自身发育特点,进行有创操作难度较大,使得该项技术在儿科中应用受到一定限制。加之小儿病因并不一致, 婴儿与学龄儿心率变化存在年龄特点,有可能影响个体对容量的反应性,且本组纳入病例较少,需要在后期研究中进一步证实[10]。
综上所述,血流动力学检测在重症儿科中应用效果良好,能够有效改善患儿整体治疗情况,能够及时评估患儿疾病严重程度,避免潜在的风险治疗,值得应用

