腹膜透析对尿毒症患者营养状况和微炎症状态及并发症的影响
薛 盼
(太原钢铁<集团>有限公司总医院肾脏内科 山西 太原 030000)
尿毒症是临床常见疾病,也被称为终末期肾衰竭,可诱发全身多系统功能衰竭,具有较高的病死率,常发于中老年群体中,随着人口老龄化趋势的加剧,该病的发生率逐年上升,已经严重威胁到了人类的健康和安全[1]。相关研究指出,尿毒症患者普遍伴有营养不良、微炎症状态,严重影响患者的治疗效果,改善尿毒症患者营养不良和微炎症状态不容忽视[2]。腹膜透析和血液透析均为尿毒症的常见治疗方式,在临床上均已被广泛应用,能够有效缓解机体症状,稳定并改善患者病情[3]。但是,对于腹膜透析和血液透析而言,在治疗尿毒症时对患者营养状况和微炎症状态的改善仍旧存在一定的争议,并且在安全性方面也并无明确定论。本研究旨在进一步了解腹膜透析治疗尿毒症对机体营养状况、微炎症状态以及并发症的影响,现报道如下。
1.资料与方法
1.1 一般资料
选取2018 年1 月—2020 年12 月在太原钢铁(集团)有限公司总医院肾脏内科接受治疗的尿毒症患者40 例进行研究。采用随机数字表法,将全部患者分为对照组和观察组各20 例。纳入标准:①符合尿毒症的临床诊断标准[4];②经生化指标、肾穿刺活检等确诊;③精神正常,认知清晰;④知晓研究情况,签署知情同意书。排除标准:①伴有其他类型(心、肝、肺等)脏器疾病;②合并自身免疫性或感染性疾病;③近1 个月内接受了激素治疗;④伴有严重的意识障碍或精神系统疾病。对照组男13 例,女7 例;年龄35 ~78 岁,平均年龄(58.74±2.13)岁;病程最短0.5 年,最长4 年,平均(2.01±0.32)年;慢性肾炎11 例,糖尿病肾病7 例,其他2 例。观察组男14 例,女6 例;年龄37 ~75 岁,平均年龄(58.23±2.10)岁;病程最短0.4 年,最长4.3年,平均(2.02±0.33)年;两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。
1.2 研究方法
两组患者均给予常规性治疗或干预,如控血压、降血糖、纠正水电解质失衡和营养支持以及给予活性维生素D、钙离子拮抗剂等。在此基础上,对照组实施血液透析,仪器设备为德国费森尤斯4 008 S 血液透析仪,购自西安百德仪器设备有限公司。透析液为碳酸氢盐透析液,购自山东威高股份有限公司。给予患者低分子肝素钠抗凝,透析时维持血流量在200 ~270 mL/min,透析时间为4 h/次,2 ~3 次/周,连续治疗6 个月。观察组采用腹膜透析,仪器为BJ124-TXJ 型腹膜透析机,购自北京中西远大科技有限公司。透析液为碳酸氢盐透析液,购自山东威高股份有限公司。透析剂量为6 ~8 L/d,1 L/次,每次留置时间为4 h,4 ~5 次/周,连续治疗6 个月。
1.3 观察指标
(1)两组营养状况:采用改良定量主观综合营养整体评估表(modified quantitative subjective global assessment, MQSGA)对治疗前和6 个月后的机体营养状况进行评估,评估的内容或项目如体重、进食情况、胃肠道症状、皮下脂肪等,最低分7 分,最高分35 分,若>10 分为营养不良,反之正常,评分越高说明营养状况越不理想。(2)微炎症状态:微炎症状态指标包括高敏C 反应蛋白(hs-CRP)、白细胞介素6(IL-6)、肿瘤坏死因子α(TNF-α)。于入院时和6 个月时,采集患者清晨空腹状态下静脉血5 mL,抗凝后经离心机1 500 r/min 处理10 min,静置15 min 后分离上层血清,-80 ℃冰箱保存及时送检。采用酶联免疫吸附法(enzyme-linked immuno sorbent assays, ELISA)对各血清学指标进行检测,AU5800 型全自动生化分析仪(贝克曼库尔特公司),试剂盒购自上海康朗生物科技有限公司。检测时严格按照试剂盒说明操作,确保检测的质量符合要求。(3)并发症发生率。在治疗的过程中,记录下并发症例数,主要并发症类型有感染、高血压、心律失常、低蛋白血症等。
1.4 统计学方法
采用SPSS 23.0 软件进行统计分析。符合正态分布的计量资料采用(± s)表示,行t检验;计数资料用频数(n)、百分比(%)表示,组间比较采用χ2检验。P<0.05 差异有统计学意义。
2.结果
2.1 两组患者MQSGA 评分的比较
治疗前,两组MQSGA 评分比较,差异无统计学意义(P>0.05);治疗后,两组MQSGA 评分均低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组尿毒症患者MQSGA 评分比较(± s,分)
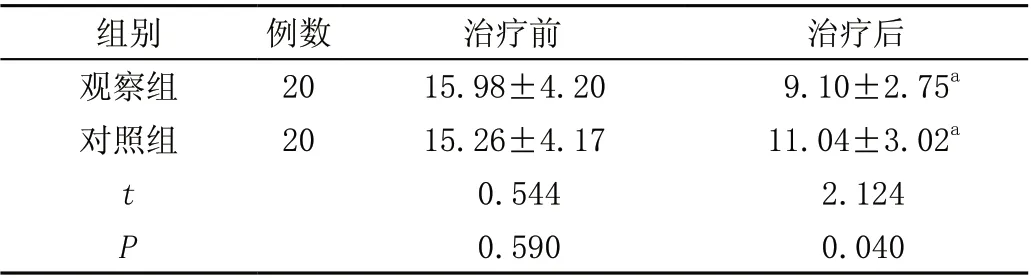
表1 两组尿毒症患者MQSGA 评分比较(± s,分)
注:MQSGA,改良定量主观综合营养整体评估表;组内治疗前后比较,aP <0.05。
组别例数治疗前治疗后观察组2015.98±4.209.10±2.75a对照组2015.26±4.1711.04±3.02a t 0.5442.124 P 0.5900.040
2.2 两组患者微炎症状态的比较
治疗前,两组hs-CRP、IL-6、TNF-α 比较,差异无统计学意义(P>0.05);治疗后,两组hs-CRP、IL-6、TNF-α 均低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组尿毒症患者微炎症状态比较(± s)
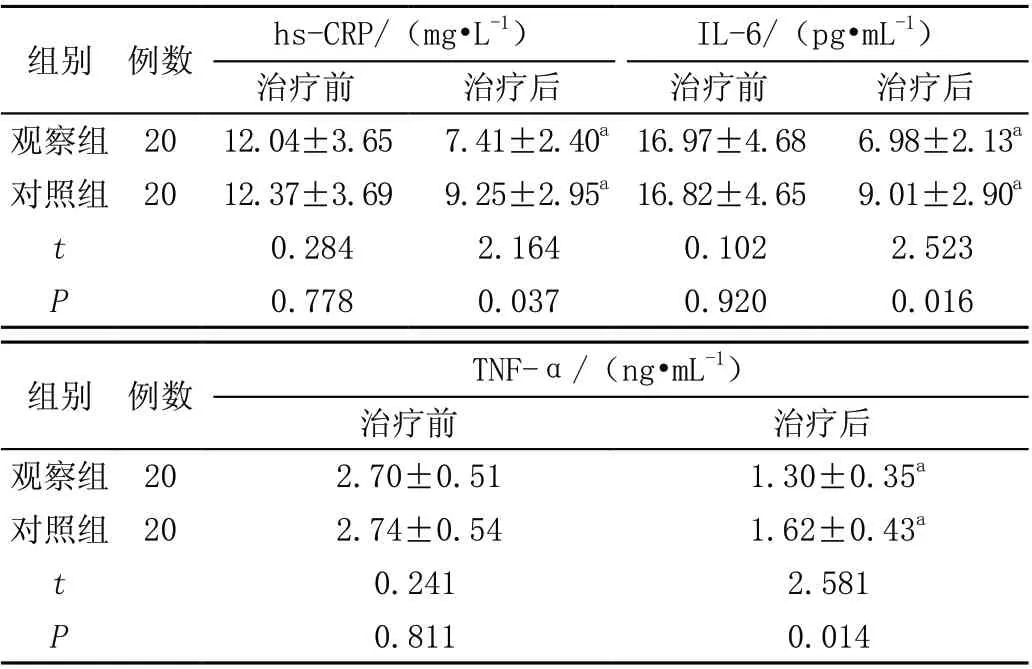
表2 两组尿毒症患者微炎症状态比较(± s)
注:组内治疗前后比较,aP <0.05。
IL-6/(pg·mL-1)治疗前治疗后治疗前治疗后观察组 20 12.04±3.657.41±2.40a 16.97±4.686.98±2.13a对照组 20 12.37±3.699.25±2.95a 16.82±4.659.01±2.90a t 0.2842.1640.1022.523 P 0.7780.0370.9200.016组别 例数hs-CRP/(mg·L-1)TNF-α/(ng·mL-1)治疗前治疗后观察组 202.70±0.511.30±0.35a对照组 202.74±0.541.62±0.43a t 0.2412.581 P 0.8110.014组别 例数
2.3 两组患者并发症比较
治疗后,观察组并发症率为20.00%低于对照组的25.00%,但组间比较差异无统计学意义(P>0.05),见表3。

表3 两组尿毒症患者并发症比较[n(%)]
3.讨论
尿毒症是肾衰竭的终末期表现,典型症状为水肿、疲乏、食欲不振等,至今病因不明,其基本病因一般可以分为原发性、继发性和遗传性肾脏病三类[5]。流行病学调查显示尿毒症发病率约为1.7%,每百万人口中约有100 例尿毒症患者[6]。尿毒症的严重程度较高,可引起全身系统多功能障碍,因此及时就医对尿毒症患者而言非常重要。以往,临床对于尿毒症的治疗,通常采用药物治疗(如抗组胺药物),尽管有一定的疗效,但是总体而言并不是非常理想,无法长期缓解患者的不适症状。随着医疗技术水平的不断提高,尿毒症的临床治疗水平也随之提高,新型的治疗技术出现并应用,如透析疗法、肾脏移植等。肾脏移植在治疗尿毒症中已被广泛应用,成为了主要的治疗方法,相较于以往的药物治疗在改善症状方面有了明显提升,但是术后患者免疫排斥反应大,生存时间短,再加上费用昂贵,使得进一步推广应用受到限制[7]。透析治疗包括血液透析和腹膜透析两种。血液透析可有效清除毒素,但是因为透析膜孔径的影响,对炎症因子的清除效果并不佳,难以彻底清除[8-10]。腹膜透析是利用患者自身腹膜作为透析膜,其吸附材料、吸附剂等均有良好的吸附作用,因此在清除毒素方面能力较强,炎症因子的清除率也非常高[11]。
本文结果显示,观察组治疗后的MQSGA 评分低于对照组,差异有统计学意义(P<0.05)。说明了腹膜透析治疗相较于血液透析治疗,能够更好地改善患者的营养状况。血液透析因为对炎症因子的清除效果不佳,而炎性因子的存在会导致血红蛋白和血液中的营养成分丢失,易引起营养不良,腹膜透析不同于血液透析,对炎症因子的清除效果更好,对营养状况的改善也更佳[12-14]。与此同时,腹膜透析利用自身腹膜作为透析膜,在透析的过程中血流动力学更稳定,对残留肾功能的保护更到位,在清除毒素时可减少营养物质的丢失。本文结果显示,观察组治疗后的hs-CRP、IL-6、TNF-α 水平低于治疗前和对照组,差异有统计学意义(P<0.05)。表明了腹膜透析更有利于减轻微炎症反应。一方面,血液透析受到腹膜孔径的影响,清除炎症因子时效果欠佳;另一方面,血液透析采用体外循环模式,治疗过程中血液暴露,且和透析膜、透析管路具有不相容性,会增加炎性因子释放,此外血液透析在实施的过程中经动静脉内瘘穿刺、中心静脉置管等操作,更容易引起细菌感染,从而加剧微炎症反应。但是,腹膜透析可避免出现上述问题,更好地减轻微炎症反应[15]。尿毒症的透析治疗中,安全性的保证至关重要。本文结果显示,观察组、对照组两组的并发症率相比较,差异无统计学意义(P>0.05)。提示可血液透析、腹膜透析均有较高的安全性。
综上所述,临床尿毒症的治疗中,腹膜透析的应用对患者营养不良的改善效果明显,可减轻机体炎症反应,并发症少,安全性高,值得临床应用。本研究也存在些许不足,研究纳入样本量偏少、未探讨血液透析和腹膜透析模式对尿毒症患者中远期预后状况及生存质量的影响,样本例数太少,后续研究中需进一步探讨。

