重庆市首例应用ECMO成功救治危重型新型冠状病毒肺炎患者
卢 花,周岐龙#,黄 霞,潘鹏飞,高朝卫,胡宗俊,杜 虎,崔 勇△
(1.重庆三峡中心医院重症医学科,重庆 404100;2.重庆三峡中心医院乳腺外科,重庆 404100;3.重庆医科大学附属第二医院重症医学科,重庆 400010)
自2019年12月以来,新型冠状病毒(SARS-CoV-2)感染所致的肺炎(COVID-19)在中国乃至全球世界各地迅速传播,对全球公共卫生产生严重威胁。然而严重急性呼吸窘迫综合征(ARDS)是危重型患者死亡的主要原因之一[1]。体外膜肺氧合(ECMO)不仅提供体外气体交换,而且可以实施肺超保护性通气策略,使肺处于休息状态,为ARDS患者赢得宝贵的救治时间。2020年2月重庆三峡中心医院收治了重庆市多例重型及危重型COVID-19患者,并首次应用ECMO辅助技术成功救治1例危重型患者,现就治疗经过及体会报道如下。
1 临床资料
1.1病例介绍 患者,男,54岁,因“咳嗽5 d,加重伴发热3 d”于2020年2月5日收住重庆三峡中心医院重症肺炎应急病区。患者和家人无武汉居住及生活史,其妻子于2020年2月1日确诊为COVID-19。患者于2020年1月31日无明显诱因出现咳嗽,干咳为主,无发热、呼吸困难,2月2日,咳嗽加重,发热、呼吸急促、乏力,就诊于奉节县人民医院,2月3日咽拭子SARS-CoV-2核酸阳性,2月5日出现呼吸困难转入本院。既往无慢性阻塞性肺疾病、高血压、糖尿病、冠心病等慢性病史。入院时查体:体温39.4 ℃,脉搏104次/分,呼吸24次/分,血压112/76 mm Hg(1 mm Hg=0.133 kPa)。神清,咽部无充血,扁桃体不肿大,呼吸急促,节律规整,双肺呼吸音粗糙,可闻及细湿性啰音,未闻及干啰音,心音有力,心律齐,各瓣膜区未闻及病理性杂音,腹平软,无压痛及反跳痛,肝脾无肿大,双下肢无水肿。入院后完善相关检查,具体见表1。血糖、心肌酶谱、肾功能、炎症细胞因子[白细胞介素-4(IL-4)、IL-10、IL-17、肿瘤坏死因子α(TNF-α)、γ干扰素(IFN-γ)]均正常;心电图:窦性心动过速;胸部CT:双肺各叶胸膜下多发斑片状磨玻璃密度影,考虑感染性病变(图1A)。心脏彩色多普勒超声:每搏输出量65 mL,射血分数60%,缩短分数31%。彩色多普勒血流显像:二、三尖瓣上探及少量反流血流信号。左室整体收缩功能测值正常。入院诊断:COVID-19 重型;ARDS[2]。

表1 患者入院时常规辅助检查

续表1 患者入院时常规辅助检查
1.2诊治过程 入院后予以经鼻高流量吸氧(HFNC)[流速50 L/min,吸氧浓度(FiO2)60%];重组人干扰素α1b(深圳科兴生物工程有限公司,国药准字:S10960059)30 μg 雾化,每天2次;联合洛匹那韦/利托那韦(200 mg/50 mg)(Abbott GmbH & Co.KG,国药准字:H20100343)1片口服,每12小时1次;哌拉西林他唑巴坦钠 (苏州二叶制药有限公司,国药准字:H20073413) 4.5 g 静脉滴注,每8小时1次;胸腺五肽(深圳翰宇药业股份有限公司,国药准字:H20056810)10 mg 皮下注射,每天1次;低分子肝素(杭州九源基因工程有限公司,国药准字:H19990035)3 000 U 皮下注射,每天1次等治疗。
经上述治疗,患者氧合改善不明显。2月11日患者呼吸频率增快至40次/分,血气分析pH 7.43,PaCO232 mm Hg,PaO265 mm Hg,PaO2/FiO272 mm Hg,Lac 2.2 mmol/L,改为无创机械通气[S/T模式:吸气压 10 cm H2O(1 cm H2O=0.0.098 kPa),呼气压 6 cm H2O,FiO2100%],调整抗生素为亚胺培南西司他丁 1 g静脉滴注,每8小时1次,并加甲泼尼龙 40 mg 静脉滴注,每天1次,复查胸部X线片(图2A)。患者于2月14日呼吸困难加重,胸部CT提示肺部渗出病灶明显增多(图1B),血气分析:pH 7.49,PaCO235 mm Hg,PaO285 mm Hg(PaO2/FiO285 mm Hg)。予以经口气管插管接呼吸机辅助通气[模式同步间歇指令通气(SIMV):潮气量(Vt) 390 mL,FiO270%,呼气末正压(PEEP)10 cm H2O],通气后复查PaO2/FiO2156 mm Hg。2月15—17日,予以肺保护性通气策略、俯卧位、肺复张(患者床旁超声提示静态支气管充气征,肺顺应性无改善,可复张性较小)、瑞芬太尼镇痛(宜昌人福药业有限责任公司,国药准字:H20030197)、丙泊酚镇静(四川国瑞药业有限责任公司,国药准字:H20030115)、机械辅助排痰、抗感染、免疫调节等综合治疗,但患者PaO2/FiO2进行性下降。2月17日呼吸机模式SIMV(Vt 390 mL,FiO290%,PEEP 16 cm H2O),血气分析:pH 7.49,PaCO241 mm Hg,PaO266 mm Hg(PaO2/FiO273 mm Hg),患者低氧无法纠正,经多学科讨论后紧急在超声引导下行静脉-静脉体外膜肺氧合(V-V ECMO)治疗(表2),气流量3 L/min,以60 mL/kg调整血流量3.7 L/min,转数2 880 r/min,并予以肺超保护性通气[模式间歇正压通气(IPPV),Vt 260 mL,呼吸频率10次/分,吸气时间2.0 s,PEEP 7 cm H2O,压力支持 25 cm H2O,FiO240%],使用肝素抗凝[维持活化凝血时间(ACT)在160~180 s,活化部分凝血活酶时间 50 s左右,血浆抗凝血酶Ⅲ抗原70~80],同时持续镇痛镇静(瑞芬太尼+咪达唑仑)及肌肉松弛(罗库溴铵)治疗。床旁胸部X线片提示“白肺”(图2B)。期间痰培养为耐碳青霉烯鲍曼不动杆菌,调整抗生素为头孢哌酮舒巴坦联合替加环素、伏立康唑。经治疗后,患者PaO2/FiO2逐步改善,下调气流量直至关闭,复查血气:pH 7.30,PaCO262 mm Hg,PaO283 mm Hg(PaO2/FiO2166 mm Hg),于2月20日成功撤离ECMO。2月27日床旁胸部X线片示双肺渗出明显减少(图2C),行自主呼吸试验通过并拔出气管导管,予以无创呼吸机、HFNC序贯通气,3月1日更换为鼻导管吸氧。后多次咽拭子采样SARS-CoV-2核酸阴性,3月2日胸部CT提示双肺病灶减少(图1C),临床症状消失,达到解除隔离及出院标准,于3月4日出院转至当地医院继续康复治疗。
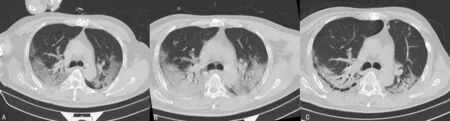
A:2月6日CT;B:2月14日CT;C:3月2日CT。

表2 ECMO上机前后血气及呼吸机条件变化

A:2月12日气管插管前;B:2月17日行ECMO治疗当天;C:2月27日拔出气管导管前。
2 讨 论
COVID-19是SARS-CoV-2感染引起的呼吸道疾病,主要传播途径为飞沫传播,人群普遍易感,以发热、咳嗽、乏力为主要临床表现,部分病例可出现呼吸困难症状,少数患者可进展为重度ARDS,危重型患者的病死率高达49.0%[3],ARDS为最直接死亡原因[4]。COVID-19并发重度ARDS 的治疗主要包括两大方面,一是病因的治疗,目前抗病毒治疗药物推荐有干扰素雾化、阿比多尔、洛匹那韦/利托那韦、利巴韦林、羟氯喹、瑞德西韦,但临床疗效不肯定或正处于研究阶段;二是呼吸支持,目前有循证医学证据的肺保护性通气策略和俯卧位通气能够改善患者预后,但对常规机械通气策略不能维持的重度ARDS 患者, ECMO技术的应用对该类患者的治疗提供了新的机会,且效果肯定[5]。
本救治中心收治的数十例重型及危重型COVID-19患者,其呼吸衰竭进展均较快。99例COVID-19患者中17%发展为ARDS。肺部病变严重与肺是第1个病毒感染的器官,病毒载量高;肺毛细血管床总面积比其他器官大;全身所有血液需经肺交换;是绝大多数静脉回流血液,包括代谢废物、炎症细胞、炎症介质、毒性物质等首先接触的器官等因素有关。患者早期表现轻,但病情迅速恶化,与免疫反应和高病毒载量诱发炎症风暴有关[6]。该例患者经过ARDS的规范化治疗后,缺氧无法改善,Vt为6 mL/kg,FiO290%,PEEP 16 cm H2O,而PaO2/FiO2<100 mm Hg,超过6 h,病因可逆,机械通气时间约3 d,无严重脑及出凝血功能障碍、大出血、多器官功能衰竭等,启动V-V ECMO治疗的适应证及时机均明确[7]。选择内径较大的导管(引血管21F,回血管17F),全程床旁超声定位及确定导管位置,将引血端平右心房入口,回血端置于上腔静脉[8],过程中减少穿刺点,避免后续出血,转机后尽早完善床旁胸部X线片明确导管位置。同时予以肺超保护性通气,动态监测呼吸力学参数,平台压低于25 cm H2O,驱动压低于15 cm H2O,动态观察部分活化凝血酶原时间、ACT以滴定肝素的剂量,做好ECMO期间呼吸道及循环管理、抗凝管理、体位治疗、镇痛镇静等,严格执行手卫生、医院感染防控,并及时撤机,避免了出血、血栓、感染、气漏综合征、溶血、脏器损害等相关并发症出现,不仅及时改善了低氧,而且让肺保护性通气策略也得以有效实施,减少了呼吸机相关性肺损伤的发生风险[9]。
SARS-CoV-2是新发现的病毒,目前缺乏特效抗病毒药物,该例患者核酸持续阳性时间较长,抗病毒治疗方面前期予以重组干扰素α-1b雾化和洛匹那韦/利托那韦口服抗病毒治疗2周,后更改为利巴韦林联合硫酸羟氯喹治疗11 d,并输注新型冠状病毒恢复期血浆3次共计600 mL。临床上大量观察研究发现这一现状,WANG等[10]进一步研究也证实COVID-19患者存在免疫抑制或免疫功能障碍,同样该例患者救治期间使用了胸腺法新联合丙种球蛋白[11],及时改善患者免疫功能,为患者的成功救治创造条件。
综上所述,COVID-19危重型患者病情重、进展快,早期识别,早期干预,规范治疗可能逆转疾病进程[12]。如果常规机械通气后仍无法改善低氧血症,应尽早选择V-V ECMO,让肺得到休息,度过炎症风暴期,待病情缓解,应尽早撤机,不仅为ARDS患者的治疗赢得宝贵的时间和机会,让各系统化的综合治疗得以顺利实施,而且减少ECMO期间相关并发症的发生。虽然V-V ECMO的呼吸支持强度是其他治疗手段不可取代的,对救治危重型COVID-19起到了极其重要的作用,但病因治疗、机械通气、液体管控、免疫调节、并发症的防治、院内感染的防控等同等重要。确切有效的抗病毒药物研发或疫苗的成功研制,可能是对该病最有效的防治措施。