腰椎退行性疾病经后路减压融合术后发生症状性邻近节段退变的预测因素
刘大旭,张艳锋,范兆阳
(南阳市第二人民医院骨一科,河南南阳 473000)
据文献报道,腰椎融合术后的邻近节段退变(adjacent segment degeneration,ASD)发生率为5%~40%左右,且随着术后时间的推移,其发生率也逐渐上升[1]。症状性ASD严重影响了患者融合术后的远期获益,降低其生活质量,甚至需面临二次手术干预[2]。为此,本研究纳入2015年6月-2018年1月在我科接受腰椎后路减压植骨融合手术的231例腰椎退行性疾病患者作为研究对象,随访2年并观察其术后症状性ASD的发生情况,同时统计患者的人口学资料和手术资料,探讨患者术后并发症状性ASD的独立预测因素,为骨科临床工作提供参考借鉴。
1 资料与方法
1.1 研究对象
以南阳市第二人民医院骨一科于2015年6月-2018年1月开展的腰椎后路减压融合术患者作为研究对象,纳入标准:①患者为腰椎退行性疾病,行后路融合手术;②有完整的临床资料和影像学资料;③术前X线片、MRI检查均提示邻近节段无退变或不稳表现;④术后随访时间>2年。排除标准:①临床或影像学资料不完整;②采用单纯减压术或前路融合手术治疗;③术后随访时间不足2年;④存在干扰结果的先天性疾病,或术后有严重的腰部创伤者。按上述标准纳入231例腰椎退行性疾病患者,男146例,女85例;年龄48~73岁,平均(61.5±10.2)岁;融合节段:单节段189例,双节段26例,多节段16例;融合术式:经后路椎体间融合术(posterior lumbar interbody fusion,PLIF)86例,经后外侧腰椎融合术(posterolateral lumbar fusion,PLF)51例,经椎间孔椎体间融合术(transforaminal lumbar interbody fusion,TLIF)94例。
1.2 研究方法
1.2.1 症状性ASD的判定
患者随访期间,融合节段的相邻上/下节段产生椎间隙变窄10%以上,有腰椎间盘退变、小关节突增生肥厚或腰椎屈伸位角度变化>10°等改变;同时伴有腰痛、下肢根性痛或间歇性跛行等临床症状[3]。
1.2.2 预测因素分析方法
根据相关文献[1,2,4-6]及本院实际情况,归纳术后症状性ASD的以下可能因素:性别,年龄,体质量指数,受教育程度,婚姻情况,融合术式,融合节段,椎板处理情况,是否行悬浮固定等,将其作为自变量(X),并对其进行赋值。将术后发生症状性ASD作为因变量(Y),通过组间单因素分析和多因素Logistic回归分析,总结其影响因素。
1.3 观察指标
(1)统计患者行融合手术后并发症状性ASD的发生率;(2)对比症状性ASD组(以下简称“ASD组”)和无症状性ASD组(以下简称“无ASD组”)的自变量构成比;(3)统计术后发生症状性ASD的危险因素及OR值。
1.4 统计学处理
数据采用SPSS 21.0软件处理,自变量构成比采用卡方(x2)检验;将组间分析中存在统计学意义的因素采用二分类Logistic回归分析进一步处理。P<0.05为差异有统计学意义。
2 结果
231例患者术后获随访24-31个月,平均27.6个月。截止末次随访,共25例再发症状性ASD,发生率为10.8%(25/231)。单因素分析可见,ASD组年龄≥60岁、PLIF手术、椎板切除处理的构成比均明显高于无ASD组(P<0.05);ASD组单节段融合的构成比均明显低于无ASD组(P<0.05),见表1。经Logistic回归分析,年龄≥60岁(OR=3.523)、PLIF手术(OR=4.659)是腰椎融合术后并发症状性ASD的独立危险因素(P<0.05);而单节段融合(OR=0.263)是其独立保护因素(P<0.05),见表2。
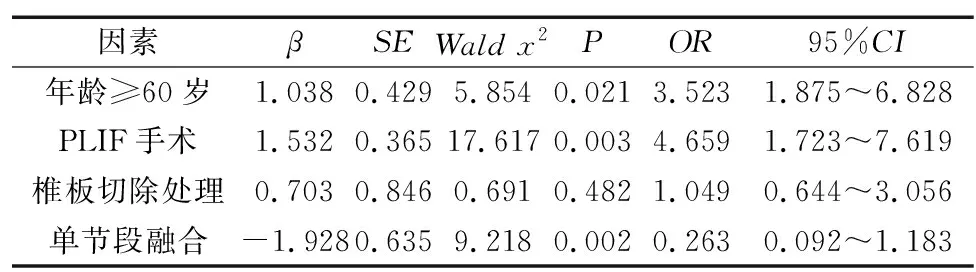
表2 多因素Logistic回归分析
3 讨论
3.1 症状性ASD的发生情况、危害及风险因素分析的意义
本研究25例患者术后发生症状性ASD,发生率为10.8%,提示该并发症并不少见,应引起临床重视。症状性ASD患者一般以相邻节段同时出现影像学ASD及相应的临床症状为主要表现,患者可出现明显的腰痛、下肢根性痛或间歇性跛行等症状,严重影响了融合手术患者的远期获益,甚至不少患者面临再次翻修手术[7],既增加了手术风险和痛苦,也加重了医疗负担。因此,得出其相应的风险因素和独立保护因素,对于有效规避术后症状性ASD的发生具有积极意义。
3.2 年龄≥60岁、PLIF手术对症状性ASD的影响
本研究中,年龄≥60岁、PLIF手术均表现为症状性ASD的独立危险因素。其中年龄≥60岁的OR值为3.523,提示其发生症状性ASD的风险是年龄<60岁人群的3.523倍。这与部分国外学者的研究结论保持一致[1-2]。患者的年龄越高提示病程可能越久,身体机能有明显下降,腰椎整体的自然退变程度更高,提示融合节段数也可能较多,增加了术后症状性ASD的发生风险。王建等[8]分析得出,高龄患者接受颈椎前路减压融合术后的ASD发生风险是低龄人群的2倍左右(OR=2.103),说明高龄人群在颈椎融合术后也面临同样的ASD发生风险;楚野[9]则证实,年龄是腰椎融合术后发生影像学ASD的风险因素,年龄越大则风险越高。上述学者的研究结论也证实了年龄对脊柱融合术后ASD的不利影响。
PLIF手术是经典的后路腰椎减压融合术式,对于严重的腰椎间盘突出症、腰椎管狭窄症等退行性疾病均较适宜[10]。在本研究中,PLIF手术后并发ASD的风险为4.659倍(OR=4.659)。这提示临床,虽然PLIF可提供坚强的固定、适应人群较广,但鉴于其术后并发ASD的风险较高,因此对于椎管狭窄程度不重或滑脱症状较轻、矢状面平衡较好的患者而言,优先选择TLIF或PLF手术可能更为合理。
3.3 单节段融合对症状性ASD的影响
在后路融合手术中,融合节段越多则预示着丧失活动度的节段数越多,与之相应的是,非手术节段面临的“活动度代偿效应”也将越明显,对术后症状性ASD可能产生不利影响。而与之相比,仅接受单节段融合患者邻近节段所承担的腰椎活动度代偿幅度较小,对邻近节段产生的不利影响也较有限。本研究中显示,单节段融合是一项独立的保护因素,术后症状性ASD风险仅为多节段融合的0.263倍。国内赵宇等[11]也通过2年以上的随访认为,多节段融合组的ASD发生率为21.6%,高于单节段(8.9%)和双节段(14.3%)。他们认为,腰椎融合节段数与术后ASD的发生存在一定关联性,且融合节段数越多则远期疗效也越差。
综上所述,症状性ASD是腰椎后路融合手术后的常见并发症,应引起临床重视。年龄≥60岁、PLIF手术均可显著增加症状性ASD的发生风险;此外,在确保手术预期疗效的前提下,尽量减少融合节段数将有助于避免症状性ASD的出现。

