不同麻醉深度下老年患者术后认知障碍发生情况及颅脑MRI改变分析
1.昆山市第一人民医院麻醉科(江苏 昆山 215300)
2.昆山市第三人民医院放射科(江苏 昆山 215300)
沈 苓1,* 姚巧林2
术后认知功能障碍(postoperative cognitive dysfunction,POCD)是指在手术后患者记忆受损、认知能力恢复减慢等现象。此病常见于术后老年患者,发病率高,若不及时进行治疗易导致老年痴呆,影响患者出院后社交及交流[1]。目前,有研究表明麻醉深度的不同对术后POCD的发生情况有影响,部分学者认为低麻醉深度有利于术后认知功能恢复[2]。而认知障碍会导致颅脑的海马体、灰质、白质等发生改变。随着影像学的发展,MRI能观察到患者颅脑的变化,从而有效反映患者POCD情况[3]。因此,本研究收集不同麻醉深度患者相关资料,探究其术后认知障碍发生情况及颅脑MRI改变情况,以期为术后减少POCD的发生提供参考。
1 资料与方法
1.1 一般资料 收集2019年1月至2020年6月来我院行胃肠道恶性肿瘤手术的患者80例,根据麻醉深度将其分成A组[41例,术中脑电双频指数(BIS)为30~39]及B组(39例,术中BIS为50~59)。其中,A组男22例,女19例,年龄为65~78岁,平均年龄(70.34±5.12)岁;教育程度:小学及以下18例,初中12例,高中及以上11例;体重(55.36±4.85)kg;ASA分级:Ⅰ级28例,Ⅱ级13例。B组男20例,女19例,年龄为66~79岁,平均年龄(70.17±5.23)岁;教育程度:小学及以下17例,初中10例,高中及以上12例;体重(54.58±4.26)kg;ASA分级:Ⅰ级27例,Ⅱ级12例。两组患者的一般资料比较差异均无统计学意义(P>0.05)。本研究经医学伦理委员会同意。
纳入标准:年龄>60岁;术前均无认知障碍;术前均无颅脑损伤。
排除标准:伴有其他恶性肿瘤患者;伴有心脏、肾脏或其他重大疾病患者;伴有精神系统疾病患者;术前服用过影响神经药物患者。
1.2 麻醉方法 所有患者均进行全身麻醉,术前注射1mg咪达唑仑(江苏恩华药业股份有限公司,国药准字H19990027)及0.5mg阿托品(上海禾丰制药有限公司,国药准字H31021172),进入手术室后观察其脉搏、血压等体征,在前额贴BIS传感器电极贴,采用德国Dragre Primus工作站监测麻醉深度,采用0.3μg/kg舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054172)+15mg/kg丙泊酚(阿斯利康制药有限公司,批号:H20100646)+琥珀胆碱(上海旭东海普药业有限公司,国药准字H31020599)进行诱导,插管后连接麻醉机,术中采用瑞芬太尼(宜昌人福药业有限责任公司,国药准字H20030197)+丙泊酚维持麻醉,通过调节七氟醚浓度使其BIS维持在相应范围,术毕后停止七氟醚、瑞芬太尼、丙泊酚,注射0.5mg阿托品和1.0mg新斯的明(上海中西三维药业有限公司,国药准字H31020217),同时吸入纯氧排除残余麻醉药,拔除气管,患者清醒后送回病房。
1.3 影像学方法 采用荷兰飞利浦公司Achieva dual 1.5T MRI机进行全脑扫描,观察患者海马体积白质变化。扫描序列包括常规T1加权像序列(T1WI;TR 488ms,TE 15ms)、T2加权像序列(T2WI;TR 3800ms,TE 100ms)以及垂直于双侧海马的液体衰减反转恢复序列(FIAIR;TR 6000ms,TE 120ms),层厚3mm。
1.4 观察指标 (1)比较两组患者术中各项指标:记录两组术中麻醉时长、出血量、输血量、补液量、低血压发生人数。(2)比较两组患者认知功能损害情况:术前及术后24、72h采用简易精神状态量表(mini-mental state examination,MMSE)[4]对患者定向、记忆、回忆、语言、计算和注意这6个方面进行评定,MMSE评分<26分为认知功能损害。(3)根据术后72h的MMSE结果,将患者分成发生POCD组与未发生POCD组,检测MRI,探究两组海马体体积及白质变化情况。
1.5 统计学方法 采用SPSS 20.0统计学软件进行统计分析,计量资料以表示,采用t检验;计数资料以百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
表1 两组患者术中各项指标比较
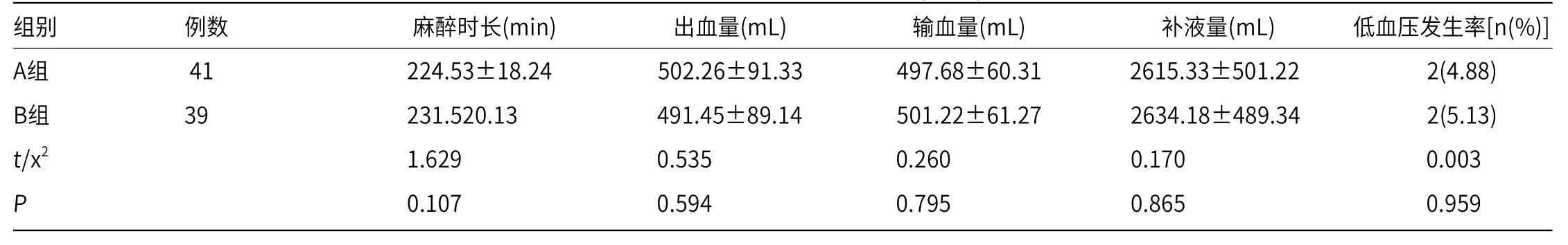
表1 两组患者术中各项指标比较
组别A组B组t/x2 例数 麻醉时长(min) 出血量(mL) 量(mL) 补液量(mL) 低血压发生率[n(%)] 41 224.53±18.24 502.26±91.33 498±60.31 2615.33±501.22 2(4.88) 39 231.520.13 491.45±89.14 502±61.27 2634.18±489.34 2(5.13) 1.629 0.535 0.2 0.170 0.003 P 0.107 0.594 0.7 0.865 0.959
表2 两组认知障碍发生情况比较
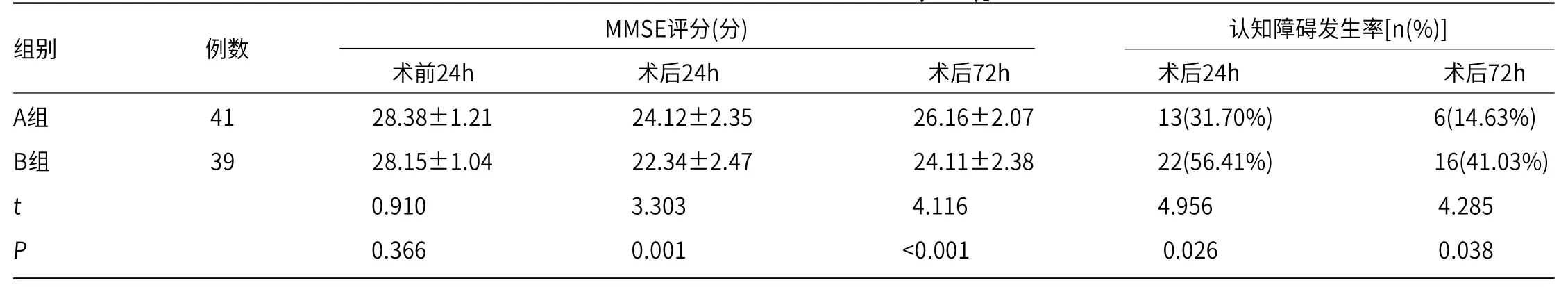
表2 两组认知障碍发生情况比较
组别 例数 MMSE评分(分) 认知障碍发生率[n(%)]术前24h 术后24h 术后72h 术后24h 术后72h A组 41 28.38±1.21 24.12±2.35 26.16±2.07 13(31.70%) 6(14.63%)B组 39 28.15±1.04 22.34±2.47 24.11±2.38 22(56.41%) 16(41.03%)t 0.910 3.303 4.116 4.956 4.285 P 0.366 0.001 <0.001 0.026 0.038
表3 发生POCD组与未发生POCD组海马体积比较
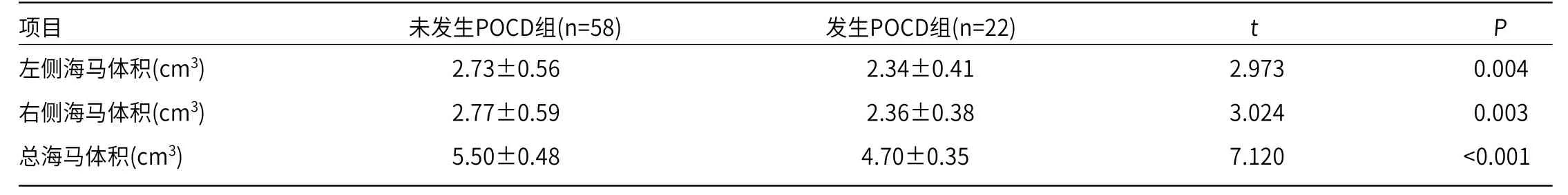
表3 发生POCD组与未发生POCD组海马体积比较
项目 未发生POCD组(n=58) 发生POCD组(n=22) t P左侧海马体积(cm3) 2.73±0.56 2.34±0.41 2.973 0.004右侧海马体积(cm3) 2.77±0.59 2.36±0.38 3.024 0.003总海马体积(cm3) 5.50±0.48 4.70±0.35 7.120 <0.001
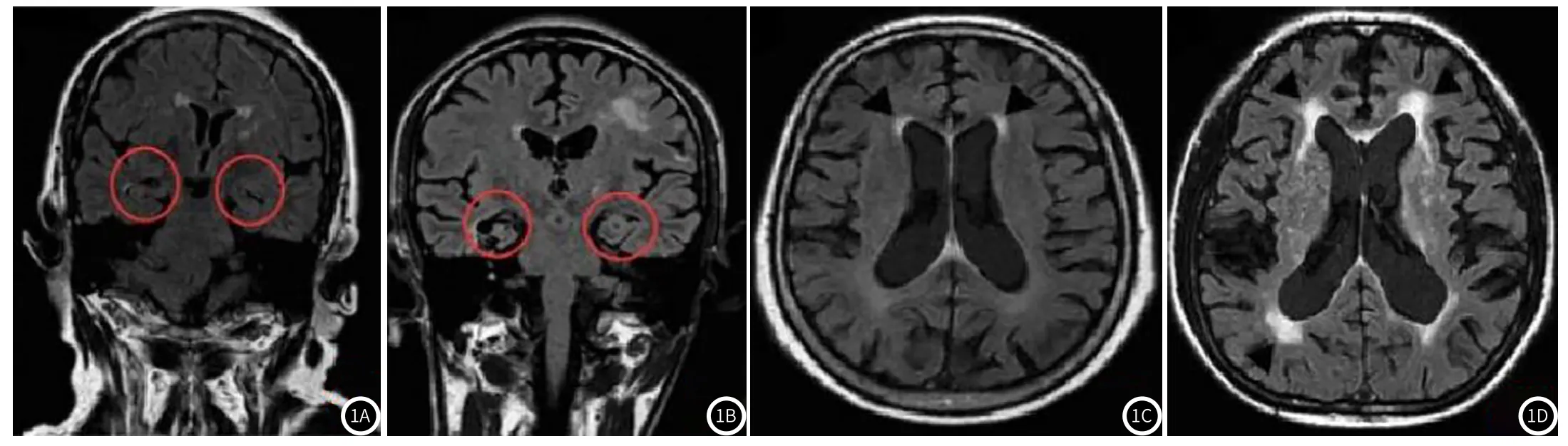
图1 POCD患者海马萎缩情况。1A:脉络膜分隔,2级萎缩;1B:脉络膜及颞叶下角分隔,3级萎缩)、白质病变的情况;(1C:侧脑室前角脑白质病变;1D:侧脑室前后角及部分侧脑室体白质病变)。
2 结 果
2.1 两组患者术中各项指标比较 由表1可知,两组患者术中各项指标均无明显差异(P>0.05)。
2.2 两组认知障碍发生情况比较 由表2可知,两组患者术前MMSE评分无明显差异(P>0.05),术后24、72h MMSE评分均低于术前,且A组高于B组(P<0.05),A组术后24、72h认知障碍发生率低于B组(P<0.05)。
2.3 发生POCD组与未发生POCD组海马体积比较 由表3可知,发生POCD组患者的左侧、右侧及总海马体积均小于未发生POCD组(P<0.05)。
2.4 POCD患者术后影像学图像 POCD患者出现不同程度的海马萎缩及白质病变,见图1。
3 讨 论
老年患者术后通常会发生不同程度的认知障碍,表现为记忆力减退或意识集中、信息处理能力下降[5]。研究报道,60岁以上手术患者POCD发生率高达41%,而且持续数月或更长时间,并与死亡率增加有关[6]。不仅会影响患者术后生活质量,还加重了患者及其家庭的经济负担[7]。全身麻醉药会影响中枢胆碱能系统,过多摄入麻醉药物会导致低血压,而过少的麻醉药会影响患者术中知晓,而BIS能够较好地反映患者镇静及麻醉深度,从而在术中控制麻醉药的用量,提高患者苏醒质量[8]。老年患者本身身体机能下降,大脑神经元、乙酰胆碱等含量减少,对药物清除能力及解毒能力下降,从而导致POCD发生[9]。本研究中,深度麻醉(A组)术后24、72h的MMSE评分及认知障碍发生率均低于浅度麻醉(B组),说明深度麻醉能有效降低POCD发生。孔岚等[10]发现BIS值为30~39时更有利于降低脑氧代谢率,有利于维持大脑氧供,减轻机体的应激反应,从而降低患者POCD的发生。何花丽等[11]研究表明,较浅的麻醉深度会增加炎性因子释放,影响中枢神经系统神经递质及受体的生成、灭活过程,增加POCD发生率。因此全麻手术患者可选择适当深度麻醉,来改善术后POCD的发生情况,有助于患者预后康复。
认知损害伴随着脑组织结构的变化,MRI能直观地反映颅脑海马、白质的变化过程,提高临床早期诊断POCD的准确率[12]。海马作为大脑边缘系统的关键部分,参与正常学习与记忆,与定向力、注意等相关。手术的刺激及麻醉药的使用会影响患者的海马,从而影响患者术后的认知功能[13]。Dhikav等[14]研究发现有轻度认知损害老年人海马体积小于认知正常的老年人。而本研究中发生POCD组患者的左侧、右侧及总海马体积均小于未发生POCD组,说明POCD患者海马体体积萎缩的过程反映其认知功能下降。有研究表明,海马体积减少是老年患者出现POCD的危险因素[15]。海马受损患者,其记忆障碍特别突出,通过MRI检测患者海马体萎缩,能够较早地诊断患者POCD。脑白质由轴突和胶质细胞组成,占中枢神经的三到四分之一,是信息传递的重要通路,发生病变后会出现记忆力减退、注意力不集中等情况[16]。本研究中,POCD患者出现不同程度的白质病变,在MRI上表现为侧脑室前后角、部分侧脑室体等出现异常高信号。手术过程中脑流量的减少,会导致慢性脑灌注不足,引发炎症时间,并引起白质病变。白质病变损害了额叶皮层的完整性,破坏了大脑半球内及半球间的联系纤维,影响执行控制能力,从而患者生活质量[17]。
综上,深度麻醉(BIS为30~39)能够降低POCD的发生,若POCD患者的MRI显示其海马萎缩、白质出现病变,应在术后早期对该类患者进行治疗,从而改善预后。

