2018年柳州市妇幼保健院细菌耐药监测结果分析
徐少林,韦小妮,韦宝斌,覃培栩,蓝依依,李想,赵春燕
细菌耐药已成为一个严重的公共卫生问题,给临床治疗带来巨大的挑战。了解医院的耐药情况,可以加强耐药监测,进而指导临床合理用药,减少因耐药菌的产生而带来的不利影响。本文就2018年柳州市妇幼保健院细菌耐药检测结果进行分析,为临床合理用药提供参考依据。
1 资料与方法
1.1 资料来源 收集2018年于柳州市妇幼保健院培养的临床标本而获得的非重复株病原菌。用于细菌培养和分离的平板购自郑州安图公司;细菌鉴定和药敏试验分别采用法国生物梅里埃公司生产的Bact/Alert 120 3D血培养仪和VITEK-2全自动微生物鉴定药敏分析系统及配套的细菌鉴定卡和药敏卡。
1.2 方法 以CLSI 2017版为依据,药敏试验采用自动化仪器法或纸片扩散法。质控菌株为ATCC 25922、ATCC 49247、ATCC 49619、ATCC 25923,均购自国家卫生健康委临检中心。耐药检测:耐甲氧西林金黄色葡萄球菌(MRSA)、耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)、产超广谱β-内酰胺酶(ESBL)菌均采用仪器法检测,青霉素不敏感的肺炎链球菌用E-test条对其复核。采用CarbaNP试验对耐碳青霉烯类肠杆菌进行复核确认。
2 结 果
2.1 细菌分布 2018年分离细菌非重复株2 488株,住院和门诊患者分别占84.69%(2 107/2 488)和15.31%(381/2 488),其中革兰阴性菌1 361株占54.70%,革兰阳性菌1 127株占45.30%。革兰阴性菌中前5位为大肠埃希菌317株(12.74%)、流感嗜血杆菌296株(11.90%)、肺炎克雷伯菌249株(10.01%)、铜绿假单胞菌112株(4.50%)、卡他莫拉菌112株(4.50%);革兰阳性菌前5位为肺炎链球菌478株(19.21%)、金黄色葡萄球菌285株(11.45%)、无乳链球菌102株(4.10%)、表皮葡萄球菌80株(3.22%)、人葡萄球菌44株(1.77%)。分离菌株的标本类型以下呼吸道标本(包括痰和肺泡灌洗液)占比最多为60.49%(1 505/2 488),其他依次为脓液/分泌物21.54%(536/2 488)、血液6.95%(173/2 488)、尿液4.70%(117/2 488)、其他标本6.31%(157/2 488)。
2.2 主要革兰阳性球菌对抗菌药物的耐药性
2.2.1 葡萄球菌属:金黄色葡萄球菌和凝固酶阴性葡萄球菌的检出率为64.35%(278/432)和35.65%(154/432),其中MRSA检出率为27.34%(76/278),MRCNS检出率为80.52%(124/154)。MRSA对替加环素、万古霉素、利奈唑胺、奎奴普丁/达福普汀及利福平药物极为敏感,但对青霉素G和苯唑西林极度耐药;甲氧西林敏感金黄色葡萄球菌(MSSA)耐药性与MRSA相类似,不同的是MSSA对苯唑西林极度敏感,对克林霉素和红霉素的敏感性也较高;MRCNS对青霉素G、苯唑西林、复方新诺明和红霉素耐药率可达70%以上,对其他药物则较敏感;甲氧西林敏感凝固酶阴性葡萄球菌(MSCNS)与之略有不同,除对青霉素G、红霉素耐药率高于60%,对其他药物都较敏感。见表1。
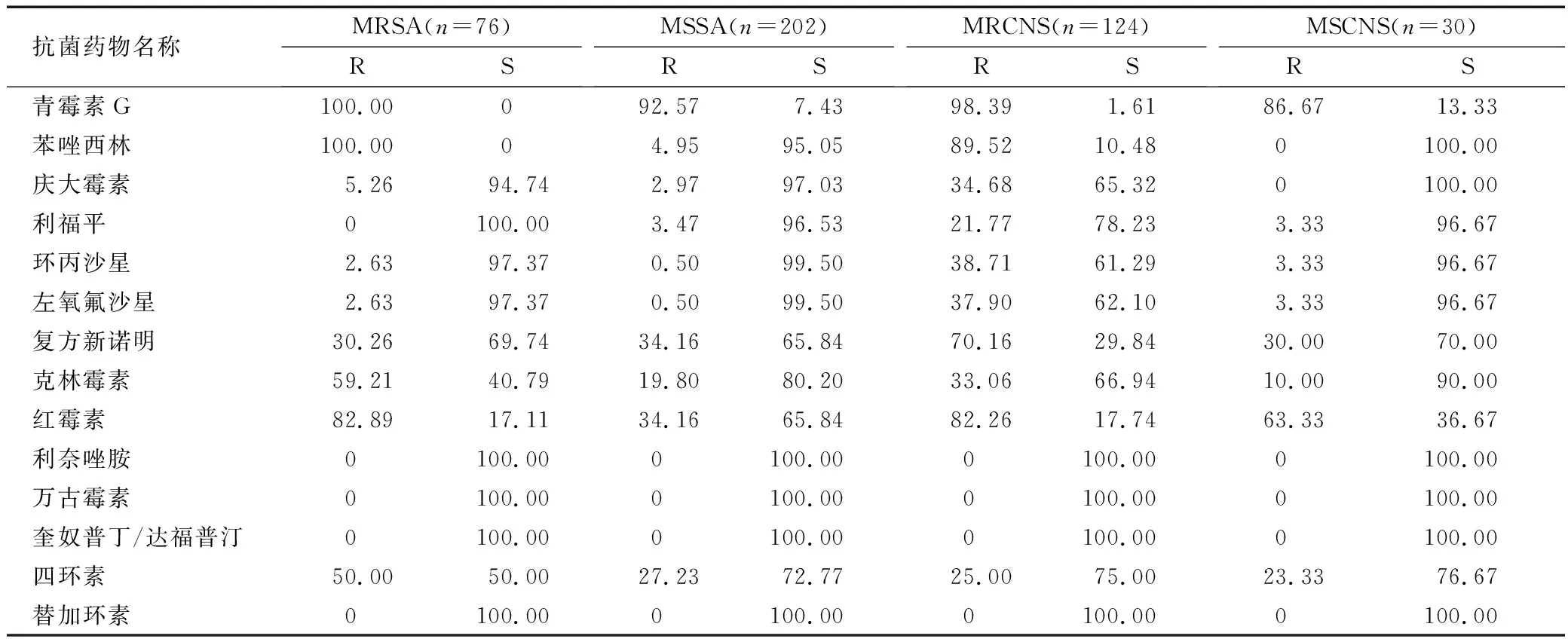
表1 葡萄球菌对抗菌药物的耐药结果 (%)
2.2.2 肠球菌属:检出肠球菌38株,其中粪肠球菌18株(47.37%),屎肠球菌20株(52.63%)。粪肠球菌对抗菌药物的耐药性相对屎肠球菌整体偏低,尤其是对青霉素G、氨苄西林、呋喃妥因无耐药菌株,对环丙沙星、左氧氟沙星、呋喃妥因耐药率明显低于屎肠球菌。见表2。
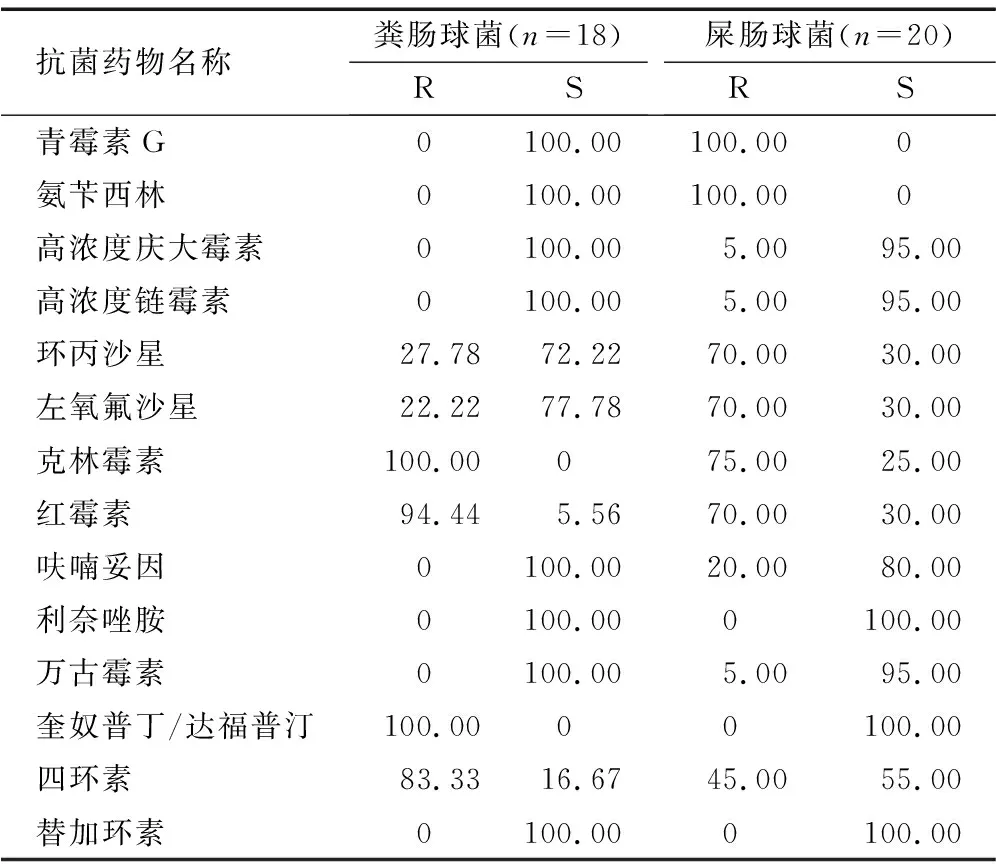
表2 肠球菌对抗菌药物的耐药结果 (%)
2.2.3 链球菌属:检出主要致病链球菌559株,肺炎链球菌最多,达到85.51%,均为非脑膜炎株,无乳链球菌次之为18.25%。肺炎链球菌对复方新诺明、红霉素、四环素的耐药率均可达90%以上;无乳链球菌对红霉素、四环素和阿奇霉素耐药率均相对较高,可达60%以上;部分抗菌药物未检出耐药菌株。见表3。
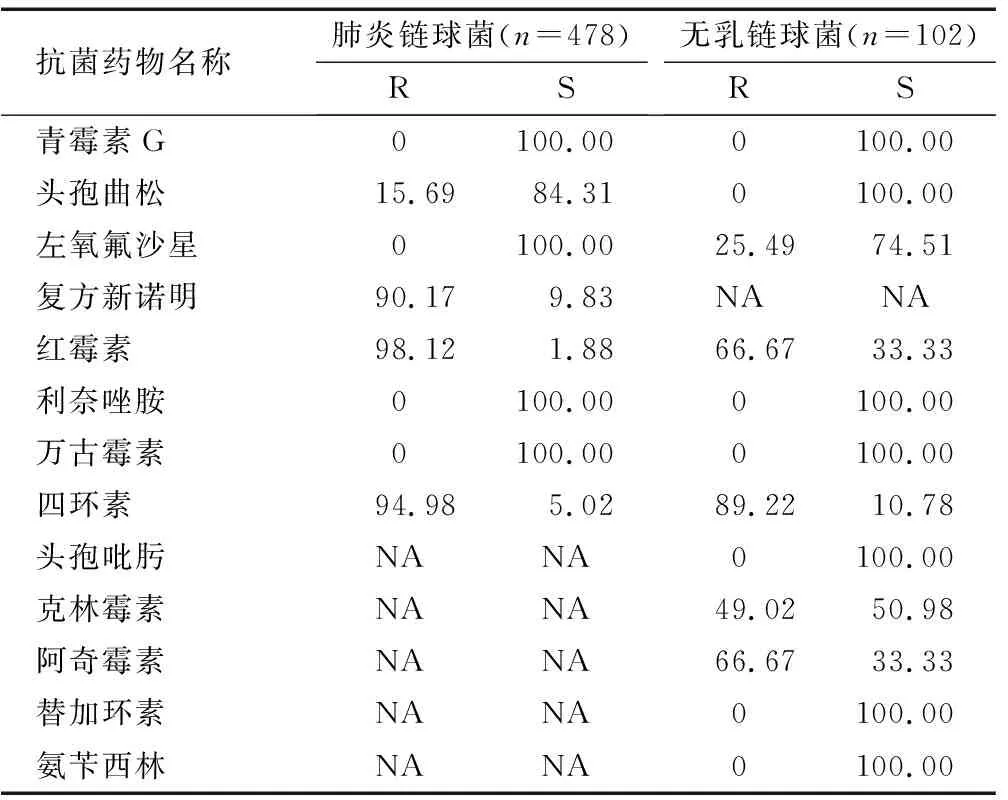
表3 链球菌对抗菌药物的耐药结果 (%)
2.3 主要革兰阴性菌对抗菌药物的耐药性
2.3.1 肠杆菌科:检出耐碳青霉烯类肠杆菌12株,明显少于其他医院[1-2]。检出大肠埃希菌317株,其中ESBL阳性菌株139株,阳性率为43.85%。ESBL阳性菌株的耐药率较阴性菌株明显要高,ESBL阳性菌株对氨苄西林、氨苄西林/舒巴坦、头孢菌素类(头霉素例外)、氨曲南、喹诺酮类、氨基糖苷类,其他药物如头孢替坦、厄他培南则均高度敏感。249株肺炎克雷伯菌中ESBL阳性菌株42株,阳性率为16.87%,较大肠埃希菌低,ESBL阳性菌株对氨苄西林/舒巴坦、头孢菌素类(头霉素例外)、氨曲南、庆大霉素、环丙沙星、复方新诺明、左氧氟沙星耐药率高于阴性菌株,对其他抗菌药物均高度敏感。见表4。
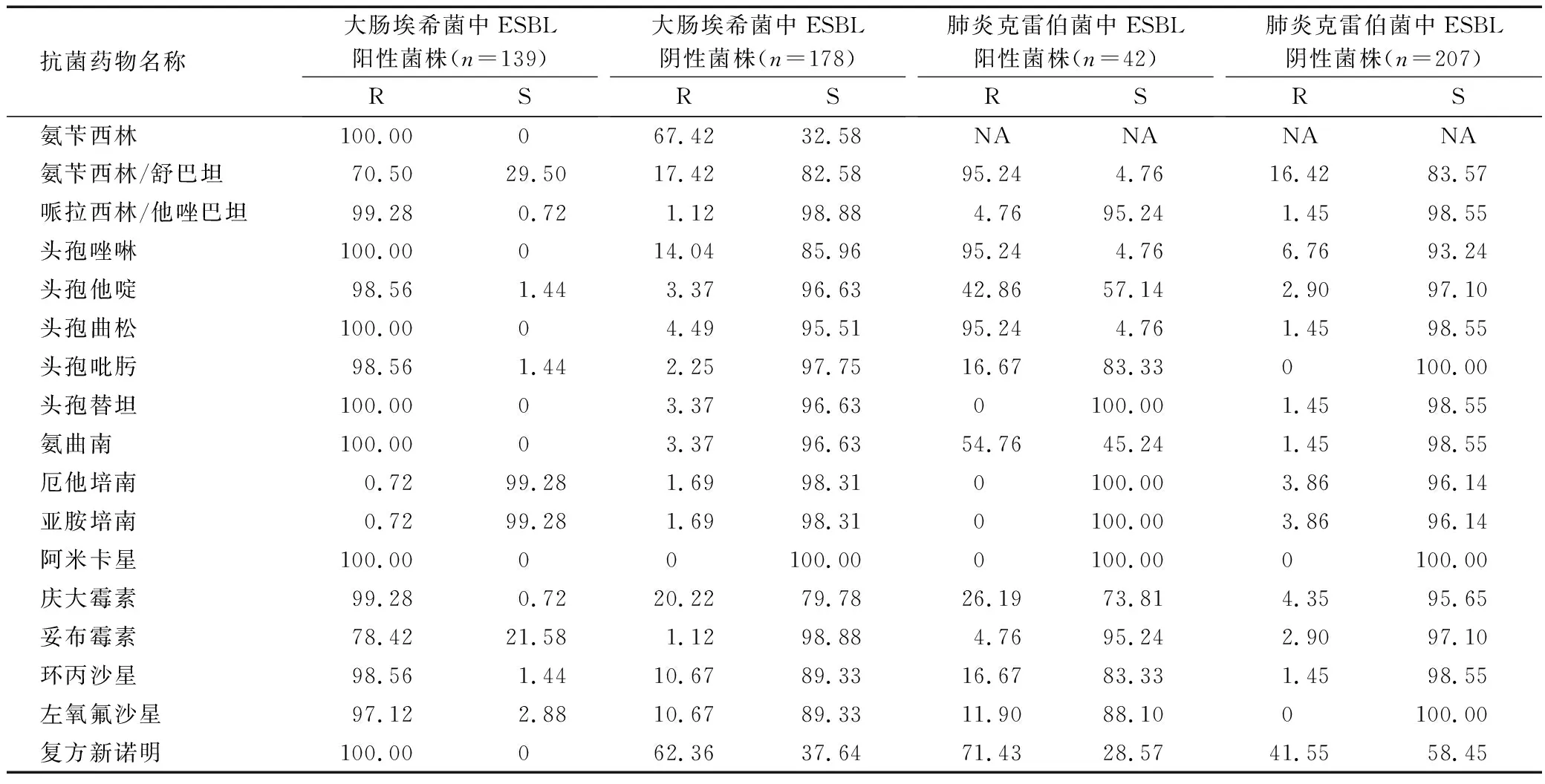
表4 ESBL阳性和阴性菌株对抗菌药物的耐药结果 (%)
2.3.2 非发酵革兰阴性杆菌:检出非发酵革兰阴性杆菌149株,其中铜绿假单胞菌112株,鲍曼不动杆菌37株。铜绿假单胞菌对抗菌药物的耐药率均较低,耐药率最高药物为头孢他啶、头孢吡肟和亚胺培南,耐药率为9.82%;鲍曼不动杆菌对所检测药物均高度敏感,耐药率最高药物为庆大霉素,耐药率为8.11%。见表5。
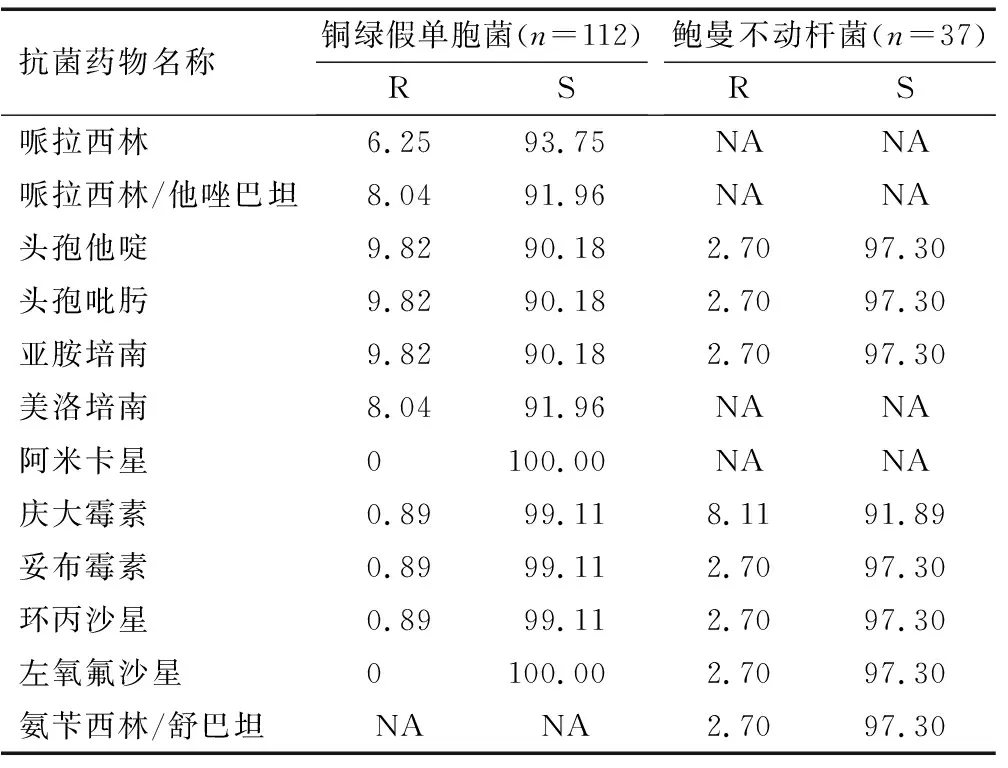
表5 铜绿假单胞菌和鲍曼不动杆菌对抗菌药物的耐药结果 (%)
2.3.3 其他革兰阴性菌:分离的296株流感嗜血杆菌中,β-内酰胺酶阳性菌株141株占47.64%,其对氨苄西林100.00%耐药,对阿莫西林/克拉维酸和氯霉素的耐药率分别为7.09%和3.55%。
3 讨 论
我院2018年共分离非重复株临床病原菌2 488株,革兰阴性菌1 361株占54.70%,革兰阳性菌1 127株占45.30%。革兰阴性菌中前5位为大肠埃希菌、流感嗜血杆菌、肺炎克雷伯菌、铜绿假单胞菌、卡他莫拉菌;革兰阳性菌前5位为肺炎链球菌、金黄色葡萄球菌、无乳链球菌、表皮葡萄球菌、人葡萄球菌,与全国细菌耐药监测报告[3-4]数据较为一致。肺炎链球菌的分离率高于同年[1]的全国水平(10.7%),这与我院收治患儿多是社区获得性细菌感染肺炎有关,与临床诊断相符。
我院MRSA检出率为27.34%,低于2018年全国[3]的30.9%和广西的34.5%,但近3年呈上升趋势[5],其主要引起儿童社区获得性肺炎和成人乳腺炎,耐药形势应引起临床和院感部门的重视。因为无万古霉素、奎奴普丁/达福普汀、利奈唑胺、替加环素耐药株检出,所以糖肽类抗菌药物仍是治疗MRSA的主要药物。MRCNS检出率为80.52%,高于2018年全国[3]的75.7%和广西的76.1%,主要来源于血培养的分离菌,多数是单次检出,重新复查基本均为阴性,考虑为抽血导致的污染菌,提示规范采集血培养标本的重要性,应减少污染,从源头上避免误用抗菌药物,加剧多重耐药菌的产生。除此之外,还分离到38株肠球菌,主要是粪肠球菌和屎肠球菌。两者耐药差异明显,屎肠球菌耐药性较粪肠球菌高,氨苄西林和青霉素适合于临床治疗粪肠球菌感染。我院检出链球菌中肺炎链球菌占比85.51%,主要分离自儿童呼吸道标本,其对红霉素、四环素及复方新诺明耐药率较高,均超过90%,与中国儿童相关耐药数据较为一致[6],对头孢曲松、头孢噻肟、莫西沙星及氯霉素均较敏感,耐药率为10%左右,提示对于社区获得性肺炎患者,从有效性[7]和患者接受度来讲,仍然可考虑青霉素作为首选药物。分离自孕产妇阴道和肛周分泌物的102株无乳链球菌对青霉素、头孢菌素和万古霉素全部敏感,对红霉素、四环素、克林霉素和阿奇霉素耐药率均较高,但低于王辛等[8]的报道,建议青霉素过敏的患者使用头孢菌素类药物进行治疗。
我院检出肠杆菌主要为大肠埃希菌和肺炎克雷伯菌,ESBL阳性率分别是43.85%和16.87%,低于上海市的64.0%和73.2%[9]和广州市的57.97%和47.49%[10],这可能存在地域差异或由临床用药的差异导致,而且大肠埃希菌ESBL检出率高于肺炎克雷伯菌,这与全国各地耐药监测结果较为一致[11-12]。碳青霉烯类作为肠杆菌的最后一道防线,出现在以儿童患者为主的妇幼保健院,说明细菌耐药仍是临床医师在治疗过程中面临的严峻挑战,要求院感部门要加强防控,避免耐药菌株扩散,进而引起院感事件。铜绿假单胞菌对所有抗菌药物的耐药率均在10%以下,其中对阿米卡星、庆大霉素、环丙沙星及左氧氟沙星无耐药株,保持较好的敏感性,未产生多重耐药菌。37株鲍曼不动杆菌对所检测药物亦均高度敏感,耐药率最高的是庆大霉素,其他抗菌药物的耐药率均在3%以下,这有别于全国同期水平及同市的三甲医院的耐药数据[3,13]。我院分离株主要来自于儿童,病情较轻,与多重耐药鲍曼不动杆菌高检出的综合性医院有明显区别,高检出率多与广谱抗菌药物的应用方式及患者基础疾病导致侵袭性操作有关[14]。因此医务人员应严格做好环境清洁和手卫生及抗菌药物的使用管理,防止多重耐药菌株产生。
流感嗜血杆菌作为社区获得性肺炎的主要病原菌,本年度检出296株,β-内酰胺酶阳性菌株检出率为47.64%,与李梦薇等[13]医院儿童阳性检出率50%接近,高于苏州地区儿童的30.8%[15],高于2011-2012年中国CHINET细菌耐药监测中儿童的28.5%。约25.8%的不产酶菌株氨苄西林耐药,称为BLNAR菌株[16],这些菌株即使一些β-内酰胺类药物体外试验显示敏感也应视为耐药,必须引起重视。
综上所述,2018年柳州市妇幼保健院细菌耐药情势仍然严重,多变的细菌耐药性给临床用药带来很大的困难。为避免细菌耐药的加剧,需要医院多部门协作,加强病房的管理和抗菌药物的耐药监测,临床应根据耐药监测数据,合理使用抗菌药物。

