耳后穿支皮瓣修复耳廓及外耳道肿瘤术后缺损的临床效果
邱琳 张再兴
华北理工大学附属医院耳鼻咽喉科(河北唐山063000)
外耳肿瘤等多发生于耳廓正面,手术切除是首选方案。但耳廓结构特殊,表面凹凸不平,皮肤菲薄且延展性差。这种特殊的结构使切除病变后耳廓皮肤缺损部位难以修复,易导致耳部美学意义甚至功能受损,影响患者心理及日常生活[1]耳后区血管吻合网丰富,组织疏松,有利于皮瓣的制备与转移[2],临床常利用耳后带蒂岛状皮瓣修复耳廓皮肤缺损,能有效地避免耳软骨外露,但常出现皮瓣臃肿等问题。随着显微外科技术的发展,穿支皮瓣逐渐应用于临床,我科16 例采用耳后穿支皮瓣修复耳廓及外耳道皮肤缺损的患者获得了比较满意的皮瓣形态。现报告如下。
1 资料与方法
1.1 一般资料本组患者男7 例,女9 例,年龄32 ~85 岁,平均55.9 岁。病变位置:耳甲腔8 例,耳甲艇3 例,外耳道3 例,三角窝2 例。病程:1 ~30年,中位病程:3.5年。耳廓及外耳道皮肤缺损原因:肿瘤切除术后。术区皮肤缺损范围:0.5 cm×1.0 cm ~2.0 cm×2.5 cm。切取耳后皮瓣的范围:0.6 cm × 1.2 cm ~2.2 cm × 2.8 cm。病理类型:脂溢性角化病5 例,乳头状瘤3 例,表皮轻度不典型增生2 例,鳞癌1 例,基底细胞癌1 例,皮内痣1 例,复合痣1 例,血管瘤1 例,真皮纤维瘤1 例,其中有2 例皮瓣边缘轻微坏死,换药处理后皮瓣存活。
1.2 手术方法(1)肿物切除及皮瓣设计:术前术区局部备皮,使用便携式多普勒血流探测仪评估耳后动脉及分支、颞浅动脉及分支是否存在可能导致耳后供区及耳前受区血供欠佳的解剖学变异或血管痉挛的情况,对耳后动脉及穿支进行定位,标记与肿物位置最接近的穿支位置。手术在全麻下进行,患者取仰卧位,患耳朝上,以棉球堵塞外耳道后,碘伏常规消毒耳廓肿物及周围、耳廓前后面及耳周皮肤,铺无菌单,以1%的利多卡因加少许肾上腺素于肿物周围皮肤、皮下组织及耳后沟周围皮肤作浸润麻醉,麻醉满意后,沿肿物外侧缘约1 ~2 mm 依次切开皮肤及皮下组织,完整切除耳廓肿物,送术中冰冻病理检查初步确定肿物性质,若为良性肿瘤,不再扩大切除范围。若为基底细胞癌,应距肿瘤边缘5 mm 作皮肤切口,鳞癌切除范围应扩大至1 cm 以上,保证各切缘阴性。若病理检查结果提示切缘阳性,需扩大切缘,直至切缘阴性为止,保证无肿物残留。外耳道肿物取耳内切口,在窥鼻镜扩张帮助下完整切除外耳道内肿物,尽量保留肿物周围的正常皮肤。(2)皮瓣转移及创面修复:根据耳廓皮肤缺损形状及大小切取耳后穿支皮瓣。先切开皮瓣的乳突侧,从皮下脂肪层剥离,由内向外掀起皮瓣,确定穿支进入皮瓣再切开皮瓣耳廓侧,由外向内掀起皮瓣,接近穿支动脉时需动作轻柔,用刀背仔细分离穿支周围的筋膜,并注意调整蒂部的位置,确保将皮瓣导入缺损部位后能无张力覆盖。切除缺损区直径约5 mm的耳廓软骨制备供皮瓣蒂部通过的隧道,将皮瓣通过耳廓软骨,导入缺损部位,检查无蒂扭转,修剪皮瓣边缘,依次间断缝合皮瓣及缺损边缘,用缝线打包合适大小的凡士林纱布包对皮瓣适当加压。耳后切口直接拉拢缝合,酒精消毒后以无菌敷料包扎。
1.3 术后处理术后予以常规抗感染、抗凝、补液等治疗,也可适当应用激素减少肿胀组织压迫血管,每天换药,术后72 h 是穿支皮瓣最容易发生血管危象的时期,需重点观察皮瓣的颜色、肿胀的情况,必要时行针刺出血实验监测皮瓣血运。观察加压程度是否合适,若皮瓣血供欠佳,及时松解加压敷料,若积血积液,及时抽吸。术后第4 天停用激素,去除加压,术后10 ~14 d 拆线。
2 结果
16 例皮瓣均成活,供区切口及皮瓣切缘均Ⅰ期愈合。其中2 例皮瓣边缘轻微坏死,考虑原因为耳廓皮肤缺损区形状特殊,皮瓣尖角血运欠佳,剪除少许皮瓣边缘,以涂有红霉素眼膏的凡士林油纱布片覆盖,保持皮瓣正常微环境,皮瓣最终存活。16 例患者出院后对其进行随访,随访时间3 ~24 个月,平均随访时间10.8 个月。依据增生性瘢痕、瘙痒、色素沉着、植皮区麻木、植皮区痛觉异常等指标评价皮瓣并发症[3],可见皮瓣存活后质地、色泽与皮瓣周围耳廓皮肤相似,无并发症。
病例1:患者 男,80 岁,主因发现左耳甲腔肿物3年,增大2 个月入院。行左侧耳廓肿物切除术后,遗留耳廓皮肤缺损面积约:1.0 cm × 1.0 cm。设计耳后对应位置穿支皮瓣修复耳甲腔肿瘤切除术后皮肤缺损,切取耳后穿支皮瓣面积约:1.2 cm×1.2 cm,稍作修剪,使皮瓣形状与耳甲腔缺损部位相符。术后皮瓣存活,皮瓣表面光滑,颜色与耳廓皮肤相似,耳后瘢痕不明显。
病例2:患者 男,57 岁,主因发现右侧外耳道肿物1年入院。行右侧外耳道肿物切除术后,皮肤缺损面积约:1.5 cm ×2.0 cm,设计耳后对应位置穿支皮瓣修复外耳道皮肤缺损,切取耳后穿支皮瓣面积约:2.0 cm × 2.5 cm,碘仿纱条填塞外耳道。术后皮瓣存活,外耳道无狭窄,耳后瘢痕不明显。
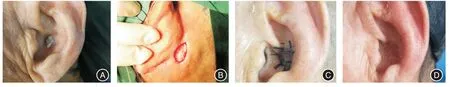
图1 左耳甲腔脂溢性角化病(男,80 岁)Fig.1 Left concha cymba seborrheickeratosis(A 80-year-old male patient)

图2 右侧外耳道脂溢性角化病(男,57 岁)Fig.2 Right external auditory canal seborrheickeratosis(A 41-year-old male patient)
3 讨论
耳廓是皮肤肿瘤的好发部位[4],由于耳廓表面皮肤菲薄,移动性差,肿瘤切除术后缺损不能直接拉拢缝合。若不能有效修复耳廓皮肤缺损,易导致软骨外露,创面感染,甚至发展为化脓性软骨炎。临床常需根据缺损的大小、位置、形状选择最合适的皮瓣修复术式。耳廓周围区皮肤缺损,如无耳垂外形的严重耳垂缺损,常通过耳后乳突区的双叶皮瓣自相折合法重建耳垂[5]耳轮缺损常应用耳后皮瓣推进法[6-7]、皮管法[8]、推进皮瓣和旋转皮瓣结合法[9]、Antia-Bunch 双向推进法[10]修复。这些修复方法可以达到保持耳廓结构基本完整的目的,但往往无法得到令人满意的耳廓外形。有的在耳周遗留明显的瘢痕,有的无法Ⅰ期完成,感染风险大。耳廓中央区皮肤缺损因位置特殊,无法直接推进或者转移缺损部位周围皮肤,修复难度较大。在锁骨下方、上臂桡侧或大腿内侧取皮片进行植皮修复[11-12]及带蒂岛状翻转皮瓣法[13-14]常见,但游皮片固定困难,局部血供建立缓慢,存活有一定风险。皮片移植术后易发生局部色素沉着、移植区边缘瘢痕、皮片晚期收缩等并发症[15]带蒂岛状翻转皮瓣容易因为瘢痕挛缩形成“皮垫征”[16],且岛状皮瓣常保留较多皮下组织,皮瓣存活后局部隆起,影响美观,对耳廓外观要求高的年轻女性甚至需要二次手术。对于外耳道缺损,由于位置特殊,临床常利用真皮替代物,可快速修复重建皮肤,但有免疫排斥的可能[17]
随着显微解剖研究及皮瓣临床应用的深入,筋膜瓣及穿支皮瓣发展迅速。耳后筋膜瓣[18-20]常应用于耳廓再造或二期再造。对于中央区耳廓及外耳道皮肤缺损,颞浅动脉穿支皮瓣和耳后动脉穿支皮瓣针对性更强。颞浅动静脉间常开角分布,无恒定伴行关系[21],以颞浅动脉为轴心的皮瓣,容易由于包含静脉过少导致皮瓣淤血。与颞浅动脉相比,耳后动脉是更为恒定的动脉,静脉通常与之伴行。耳后动脉从颈外动脉发出后,走行于乳突前方、耳廓后方,发出3~5 支小分支分布于耳廓背内侧面及乳突区,为耳廓和耳后区提供血液供应。耳后动脉直径约0.7 ~1.2 mm,平均血供面积达60.44 cm2,至少有3 支穿支具有临床意义,基本能满足耳廓及外耳道不同部位移植皮瓣的要求[22]。本研究采用耳后穿支皮瓣对16 例耳廓及外耳道皮肤缺损进行的Ⅰ期修复,术后皮瓣全部成活。穿支皮瓣是在肌皮瓣的基础上改进演变而来的只有皮肤、少量的脂肪组织、带蒂血管的皮瓣,与目前临床常用的带蒂岛状皮瓣相比:(1)穿支皮瓣组织浪费少,但供血同样有保障,满足最大得失比原则。(2)穿支皮瓣更薄,符合耳廓皮肤的特点,存活后局部更自然,部分略高出周围皮肤平面的皮瓣,在手术3 个月后也可恢复。(3)耳后动脉有临床意义的穿支较多,穿支皮瓣供区位置的选择更灵活。(4)供区损伤更小,愈合后瘢痕更隐匿。耳后穿支皮瓣局限性在于:耳后动脉分支的直径细小,制备血管蒂时较带蒂岛状皮瓣更难,术者需对耳后动脉穿支的解剖知识有深入了解,并具备丰富的临床经验及执行超显微外科手术技术的操作能力。
手术中注意事项:(1)术前超声检查定位有助于寻找位置最合适的耳后动脉穿支,为了尽可能保证皮瓣的血供,应尽量选择直径1 mm 左右的穿支。临床制备皮瓣接近穿支动脉时需动作轻柔,并注意调整蒂部的位置。皮瓣的厚度要与缺损部位皮肤层次需保持一致。(2)皮瓣存活后会有一定的皱缩,因此皮瓣面积需无张力覆盖缺损区,同时也要严密贴附于耳廓软骨上,若皮瓣面积过大产生皱褶,形成死腔,则容易感染。在临床应用中,使最终修剪后皮瓣面积大于缺损区面积10%左右,能够较恰当地覆盖缺损区。(3)皮瓣蒂部需保留足够的长度,避免翻转后牵拉张力过大,蒂部转移通道宽度要足以避免对蒂部产生挤压,翻转皮瓣时应注意避免蒂部扭转,否则都会影响皮瓣血供,降低皮瓣存活率。(4)将皮瓣通过转移通道转导入耳廓缺损处后,依次间断缝合皮瓣及缺损边缘,缝合不必太过紧密,以免影响血运。(5)用缝线打包略大于皮瓣的凡士林纱布包对皮瓣适当加压,可避免皮瓣下形成血肿、积液,但要保证纱布包的皮瓣接触面平整。(6)修复外耳道皮肤缺损的穿支皮瓣,蒂部的位置需更靠近皮瓣的边缘,由于外耳道空间有限,无法缝合,需以碘仿纱条填塞外耳道,防止外耳道皮瓣皮下积血积液以及术后外耳道狭窄。
综上所述,耳后穿支皮瓣存活率高,皮瓣厚度、色泽、质地与耳前皮肤相似,形态自然,患者满意度高,应用于临床效果肯定。近30年来穿支皮瓣的临床应用飞速发展,传统随意皮瓣和传统轴型皮瓣的临床应用将越来越少,目前临床应用较少、直径细小穿支供血的皮瓣是将来开发利用的重点[23],正如20 世纪50年代前的随意型皮瓣因受到长宽比例的限制,局部转移的轴型皮瓣逐渐在临床得到发展一样[24]虽然目前这些位置不恒定的穿支皮瓣临床应用的文献报道较少,但这是穿支皮瓣供区获取的发展方向。
——外耳道成形技术进展
——护肾

