体位交换及危重症专职管理对呼吸窘迫综合征患儿机械通气呼吸动力学、血气分析指标的影响
郭凤娟,安 昱
陕西省宝鸡市中心医院,陕西宝鸡 721000
呼吸窘迫综合征好发于早产儿,胎龄越小及出生体质量越低,发生呼吸窘迫综合征的概率将越大[1]。早产儿呼吸窘迫综合征的临床主要表现为呼气性呻吟、呼吸衰竭、进行性呼吸困难等[2]。目前治疗早产儿呼吸窘迫综合征一般采取机械通气方法,具有较好的治疗效果,可显著降低病死率。但在机械通气治疗过程中,极易出现相关并发症,继而降低通气效果。危重症专职护理管理能够广泛提高各种治疗的规范性,在呼吸窘迫综合征患儿护理中具有良好效果;体位交换护理相比起单一体位护理更能够有效提高机械通气治疗效果[3-4]。本文旨在分析体位交换及危重症专职管理对呼吸窘迫综合征患儿机械通气呼吸动力学、血气分析指标的影响,现报道如下。
1 资料与方法
1.1一般资料 选取本院2018年1月至2019年10月收治的28例呼吸窘迫综合征患儿为研究对象。纳入标准:(1)呼吸窘迫综合征患儿均符合文献[1]中的相关诊断标准;(2)均在患儿家长知情同意下参与本研究。排除标准:(1)合并先天性心脏病者;(2)合并宫内感染性肺炎者。将28例患儿随机分为对照组和试验组,每组14例。对照组中男6例、女8例,平均胎龄(31.2±1.9)周,平均出生体质量(1 401.5±523.6)g。试验组中男5例、女9例,平均胎龄(32.3±1.4)周,平均出生体质量(1 410.4±520.7)g。两组患儿性别比例、胎龄、体质量等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法
1.2.1对照组 对照组采用常规仰卧位机械通气护理方法,主要内容如下:(1)当患儿出现呼吸急促或呻吟等症状后,立即注射肺泡表面活性物质,与此同时严格监测患儿的基础生命体征,加强基础治疗,预防相关并发症(高胆红素血症以及缺氧缺血性脑病等)发生。(2)给药护理。气管插管后,吸净呼吸道分泌物,注入药物,需注意药液是否堵塞气道。给药过程中持续加压给氧,保持肺扩张,让药液均匀分布至患儿的肺部中;严密观察患儿的血压和心率等变化,如果呼吸减缓及心率加快,需暂停给药。(3)机械通气护理。首先,根据患儿的头围以及体质量等选择合适的固定帽,再测量鼻孔距,选择合适的鼻塞。其次,清洁鼻腔,调节通气压力气流,待气流稳定后,连接患儿鼻腔,为了预防鼻腔压伤,需每隔2 h松解鼻塞。保持呼吸道通畅,加强气道护理,必要时进行吸痰处理;保持气压管道准确连接,持续仰卧位通气治疗,连续机械通气治疗时间为4 d;最后,严密监测患儿的基础生命体征,合理进行喂养,保证营养充足。(4)并发症预防护理。应用大剂量的肺表面活性物质后,患儿的肺泡迅速扩张且血流增加,有可能导致肺出血等并发症发生;患儿脑部血流量的自主调节功能下降,血流动力学发生改变,因此会增加颅内出血发生率。护理工作人员需密切关注患儿的血压变化、呼吸变化等,观察患儿有无出现早期颅内出血表现,如昏迷、嗜睡以及烦躁不安等。
1.2.2试验组 试验组采用体位交换及危重症专职管理护理方法,主要护理内容如下。(1)体位交换护理。患儿在接受机械通气治疗过程中,体位从仰卧位到侧卧位再到俯卧位,最终至仰卧位,每2 h更换1次,连续机械通气治疗时间为4 d;当患儿在俯卧状态下进行机械通气治疗时需将头偏向一侧,保持下肢与躯干为俯卧状。护理工作人员还需全面检查患儿的导管,避免脱落情况发生。(2)危重症专职管理护理。首先,建立重症护理小组,小组主要成员有护士长、责任护士以及临床护理工作人员,护士长负责分配任务和监督护理小组质量;其次,培训小组成员的各项业务能力。邀请专家开展专题讲座,向小组成员讲解有关呼吸窘迫综合征知识,包括诊断标准、抢救要点、呼吸窘迫综合征发生的危险因素等,教会小组成员熟练使用呼吸机,有效开展护理任务。当患儿出现临床症状之后,需立即注射肺泡表面活性物质,再开展专职护理;做好保暖工作,维持患儿皮肤表面温度在36.5 ℃左右,湿度在60%左右,每隔2 h测量1次体温,待体温稳定之后,每隔4 h测量1次体温,尽量减少护理时间,避免患儿的热量被消耗;定时清洁患儿口腔以及鼻腔等分泌物,防止气道受阻,待患儿病情稳定之后改用面罩式吸氧或鼻导管吸氧,做好雾化治疗,预防咽喉肿胀;加强呼吸监护,保持患儿处于舒适体位,按照医嘱适当调节氧流量,严密监测患儿的基础生命体征,如果出现呼吸暂停情况,需立即采取针对性措施;严密监测患儿的血氧饱和度、血压和尿量变化等,详细记录患儿1 d内的血压变化,测量患儿1 d的尿量,如果尿量过少,则需考虑患儿是否出现肾功能障碍,维持血氧饱和度大于90%;杜绝感染,严格遵守无菌操作原则。最后,做好患儿家长的心理干预工作。及时向患儿家长说明患儿的情况,介绍具体治疗方案,与此同时采取合适的语言对家长予以鼓励,尽量消除其负面心理情绪。
1.3观察指标 分析两组患儿护理前后的血气分析指标,包括氧分压、酸碱度、二氧化碳分压;呼吸动力学指标,包括气道阻力、胸肺顺应性;并发症发生率,包括败血症、腹胀、颅内出血及肺出血等;呼吸支持时间;住院时间;家长对护理总满意度评分,包括护理态度、护理管理、健康教育等。
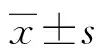
2 结 果
2.1护理前后两组血气分析指标和呼吸动力学指标比较 护理前两组血气指标和呼吸动力学指标比较差异无统计学意义(P>0.05),护理后试验组气道阻力、胸肺顺应性等呼吸动力学指标明显高于对照组,差异有统计学意义(P<0.05),试验组血气分析指标氧分压、酸碱度等水平高于对照组,试验组二氧化碳分压明显低于对照组,差异有统计学意义(P<0.05),见表1。
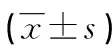
表1 护理前后两组血气分析指标和呼吸动力学指标比较
2.2两组并发症发生情况比较 试验组并发症发生率为7.14%(1/14),明显低于对照组的42.86%(6/14),差异有统计学意义(P<0.05),见表2。
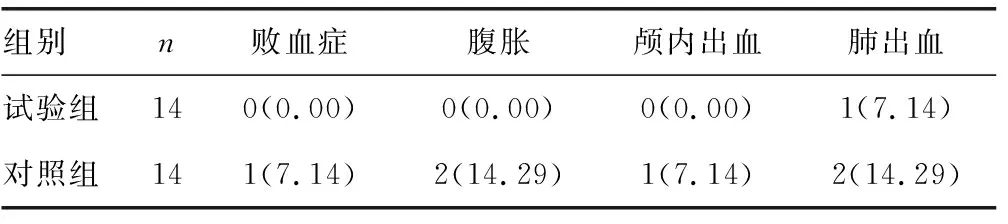
表2 两组并发症发生情况比较[n(%)]
2.3两组呼吸支持时间、住院时间比较 试验组呼吸支持时间、住院时间明显短于对照组,差异有统计学意义(P<0.05),见表3。
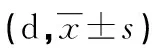
表3 两组呼吸支持时间、住院时间比较
2.4两组家长总满意度比较 试验组患儿家长的护理态度、护理管理、健康教育等护理总满意度评分明显高于对照组,差异有统计学意义(P<0.05),见表4。
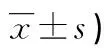
表4 两组家长总满意度比较(分,
3 讨 论
目前临床上治疗呼吸窘迫综合征患儿以机械通气为主,护理工作人员对呼吸窘迫综合征患儿的生理状态了解程度将影响到治疗效果[5-7]。危重症专职护理更为注重护理内容的专业性,能够显著提高护理质量[8-10]。
有学者认为,采取危重症专职护理方式可有效提高呼吸窘迫综合征患儿的预后效果[11-13]。危重症专职护理明确小组成员的具体护理任务,不断提高护理规范性,注重基础护理操作;除此之外,加强对家长的心理护理,安抚负面心理情绪,继而提高其总满意度。有关研究显示,长时间的单一体位护理不利于呼吸窘迫综合征患儿局部血液循环,与此同时极易出现输液管路不通和呼吸道不通畅情况,继而增加护理难度[14-15]。体位交换护理能够有效改善肺部组织通气量,使得血流量逐渐接近正常,与此同时可积极改变氧合状态。
本研究结果显示,护理后试验组呼吸动力学指标明显高于对照组,试验组血气分析指标氧分压、酸碱度等水平高于对照组,试验组二氧化碳分压水平明显低于对照组,差异均有统计学意义(P<0.05)。上述研究结果显示体位交换及危重症专职管理可积极改善早产儿呼吸窘迫综合征机械通气的呼吸动力学、血气分析指标,同时可有效提高患儿家长总满意度,缩短患儿的呼吸支持时间和住院时间。
综上所述,体位交换及危重症专职管理可积极改善早产儿呼吸窘迫综合征机械通气的呼吸动力学、血气分析指标,有效提高患儿家长总满意度,缩短患儿的呼吸支持时间和住院时间,值得临床推广应用。

