百会、四神聪深刺长留针法对调控血压及睡眠时间的增效作用的临床观察*
赵琦 ,华萍 ,范晶 ,吴梦晗
(1.天津中医药大学第一附属医院针灸科,天津 300193;2.天津中医药大学,天津 301617)
高血压病作为最常见的心血管疾病之一,其发病率不断上升,高血压病患者伴失眠的现象也越来越普遍[1],甚至有些高血压病患者以失眠为初诊症状。研究显示,失眠可严重影响高血压病患者的血压变化[2-3],改善患者的睡眠有利于改善患者的血压状态[4]。本团队在前期的研究中,发现活血散风针法降压效果显著[5-6]。在临床实践中发现,百会、四神聪深针刺、长留针针法在改善患者睡眠的同时,其高血压病况也随之改善。故团队采用活血散风针法辅以百会、四神聪深针刺、长留针治疗高血压病合并失眠患者,以观察该组合针法是否对改善睡眠和降压具有增效作用,现报道如下。
1 临床资料
1.1 诊断标准 高血压病的诊断标准根据《中国高血压防治指南2010》[7]中相关标准:在未使用降压药物的情况下,经非同日3次测量,收缩压(SBP)≥140 mm Hg(1mmHg≈0.133kPa,下同)和(或)舒张压(DBP)≥90mmHg;患者既往高血压病史,目前正在使用降压药物,血压虽低于140/90 mm Hg,也诊断为高血压病;若为家庭自测血压,高血压病的诊断标准为≥135/85 mm Hg。
失眠的诊断标准根据中华医学会精神科学会制定的《中国精神障碍分类与诊断标准》第3版(CCMD-3)[8]中相关标准:高血压病患者表现为难以入睡,易醒,睡眠不深,多梦,早醒,或醒后不易再入睡,白天困倦、疲乏,注意力不集中,记忆力减退,具有极度关注失眠结果的优势观念;睡眠潜伏期>30 min,每周3次以上,至少已1个月;年龄18~75岁,匹兹堡睡眠质量指数量表(PSQI)评分>7。
1.2 纳入标准 1)在服用原有降压药物的基础上符合上述原发性高血压诊断标准,且为高血压Ⅰ级者,即血压<160/100 mm Hg。2)符合失眠诊断标准。3)年龄 40~75 岁。4)自愿并签署知情同意书。5)对本研究的意义有正确认识,对研究人员的观察和评价有良好的依从性。
1.3 排除标准 1)各种精神、神经和躯体等障碍所致失眠者。2)服用利尿剂的高血压病患者。3)就诊前1周内服用过任何镇静安神药者。4)对针刺有恐惧感不能配合者。5)合并严重心、肝、肾、造血系统疾病,恶性肿瘤患者,妊娠期及哺乳期妇女。
1.4 一般资料 64例患者均为2016年8月—2017年8月在天津中医药大学第一附属医院针灸科就诊的患者。采用随机数字表法,使用信封隐藏分组,将患者随机分为观察组和对照组,每组32例,研究期间共脱落8例(对照组2例、治疗组3例因赴外地工作不能继续配合,对照组1例、治疗组1例因家庭原因不愿配合治疗,对照组1例因搬家不能继续配合),最后剩余有效研究对象56例,每组28例。两组患者性别、年龄、高血压病程以及失眠病程比较差异无统计学意义(P>0.05),具有可比性,详见表1。本研究经天津中医药大学第一附属医院伦理委员会通过,批件号TYLL2015[K]字011。

表1 两组高血压病伴失眠患者一般资料比较Tab.1 Comparison of the general data of patients with hypertension and insomnia between two groups
2 方法
2.1 治疗方法 对照组在继续服用原降压药基础上,予活血散风针法治疗。取穴:人迎、曲池、合谷、足三里、太冲,皆取双侧。操作[6]:人迎,直刺25~40 mm,见针体随动脉搏动而摆动,施用石氏捻转补法第二定义 1 min,即小幅度(捻转幅度<90°),高频率(捻转频率达到 120~160次/min),留针30 min。合谷、太冲均直刺20~25 mm,施用石氏捻转泻法第一定义1 min,即医者采用面向患者体位,以任脉为中心,机体左侧逆时针,右侧顺时针;曲池、足三里均直刺25 mm,施用石氏捻转补法第一定义1 min,即医者采用面向患者体位,以任脉为中心,机体左侧顺时针,右侧逆时针,留针30 min。治疗30次,每周5~6次。
观察组在对照组治疗方法的基础上,配以百会、四神聪针法。配穴:百会、四神聪。操作:百会、四神聪均由前向后与帽状腱膜呈15°进针,沿皮刺入20~32 mm,施平补平泻法,留针5 h,留针期间嘱其室外活动时带帽避风寒,头部需保持干燥清洁、不可沾水,由患者家属辅助起针,若伴皮下血肿,起针后需按压针孔1 min以上,直至血止,若未见出血则不需按压。治疗30次,每周5~6次。
2.2 观察指标和方法
2.2.1 血压水平 观察记录两组患者治疗前后DBP和SBP。所有入组患者于每天上午8~10点测量血压,由4位医生专门负责采集患者血压,统一采用欧姆龙HEM-7200上臂式电子血压计测量患者卧位血压3次,并记录平均值。以治疗开始前3 d的平均血压值、治疗第10次后3 d的平均血压值、治疗第20次后3 d的平均血压值和治疗结束后3 d的平均血压值作为各个评估点的血压值。
2.2.2 PSQI评价 分别从主观睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍7个方面评定受试者的睡眠质量,总分范围为0~21分,得分越高,表示睡眠质量越差。分别记录治疗前1 d、治疗30次后患者的PSQI量表总分[9]。
2.2.3 实际睡眠时间 属于匹兹堡睡眠质量指数量表中的一个条目,包括睡眠开始到结束的时间减去中途觉醒的时间,时间精确到0.5 h(不足15 min的舍去,超过15 min的记为0.5 h)。分别在治疗前1 d、治疗10次后、治疗20次后及治疗30次后记录患者的实际睡眠时间。
2.2.4 两组患者治疗后降压药物变化情况 治疗结束后,记录两组在治疗期间降压药物变化情况,包括降压药物的增加、调换、减少和停药4个方面,计算两组的加换药率和减停药率。
2.2.5 安全性指标 包括不良事件发生率、生命体征异常变化。所有不良事件均做记录,并进行与试验干预的相关性分析,若存在相关性,则计为不良反应。
2.3 疗效判定标准 血压疗效根据《中药新药临床研究指导原则》中治疗高血压病的疗效评定方法[10]。显效:治疗后DBP下降≥10 mm Hg并降至正常范围,或DBP虽未降至正常但已下降20 mm Hg或以上。有效:治疗后DBP下降<10 mm Hg,且降至正常范围;或DBP下降10~19 mm Hg,但未达到正常范围;或SBP下降≥30 mm Hg;须具备其中1项。无效:治疗后血压下降未达到上述标准者。
2.4 统计学方法 所有资料均使用SPSS 23.0软件进行统计分析,符合正态分布的计量资料采用均数±标准差(±s)进行统计描述,两组间比较采用独立样本t检验,重复测量资料采用重复测量方差分析,计数资料用构成比或率描述,组间比较采用卡方检验,组间单向有序资料的比较采用秩和检验,P<0.05为差异有统计学意义。
3 结果
3.1 两组患者治疗前后SBP比较 两组治疗后与治疗前比较,SBP 都逐渐下降(P<0.05),差异有统计学意义。治疗前两组SBP差异无统计学意义(P>0.05),基线具有可比性;治疗10次后两组SBP较治疗前下降,但差异无统计学意义(P>0.05),两组组间比较差异无统计学意义(P>0.05);治疗 20 次后两组 SBP较治疗前均下降(P<0.05),且观察组优于对照组,差异具有统计学意义(P<0.05);治疗 30 次后两组 SBP较治疗前均下降(P<0.05),且观察组优于对照组,差异具有统计学意义(P<0.05)。见表 2。
表2 两组患者SBP比较(±s)Tab.2 Comparison of the SBP of patients between two groups(±s)mm Hg
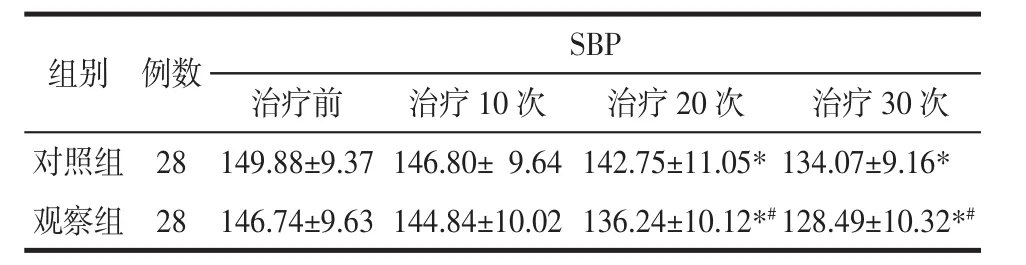
表2 两组患者SBP比较(±s)Tab.2 Comparison of the SBP of patients between two groups(±s)mm Hg
注:与治疗前比较,*P<0.05;与对照组同时点比较,#P<0.05。
组别 例数 S B P治疗前 治疗1 0次 治疗2 0次 治疗3 0次对照组 2 8 1 4 9.8 8±9.3 7 1 4 6.8 0± 9.6 4 1 4 2.7 5±1 1.0 5*1 3 4.0 7±9.1 6*观察组 2 8 1 4 6.7 4±9.6 3 1 4 4.8 4±1 0.0 2 1 3 6.2 4±1 0.1 2*#1 2 8.4 9±1 0.3 2*#
3.2 两组治疗前后DBP比较 两组治疗后与治疗前比较,DBP逐渐下降(P<0.05),差异有统计学意义。治疗前两组DBP差异无统计学意义(P>0.05),基线具有可比性;治疗10次后两组DBP较治疗前下降,但差异无统计学意义,组间比较差异无统计学意义(P>0.05);治疗 20 次后两组 DBP 较治疗前下降,差异有统计学意义,且观察组优于对照组,差异具有统计学意义(P<0.05);治疗30次后两组DBP较治疗前下降(P<0.05),观察组有优于对照组的趋势,但差异无统计学意义(P>0.05)。见表 3。
3.3 两组患者降压疗效比较 经秩和检验,两组患者在血压改善临床总有效率方面差异无统计学意义,但两组显效率差异具有统计学意义(P<0.05),见表4。
表3 两组患者DBP比较(±s)Tab.3 Comparison of the DBP of patients between two groups(±s)mm Hg

表3 两组患者DBP比较(±s)Tab.3 Comparison of the DBP of patients between two groups(±s)mm Hg
注:与治疗前比较,*P<0.05;与对照组同时点比较,#P<0.05。
组别 例数 D B P治疗前 治疗1 0次 治疗2 0次 治疗3 0次对照组 2 8 8 9.5 8± 8.8 8 8 6.3 1±7.6 0 8 3.9 1±6.9 5* 7 9.8 0±7.1 9*观察组 2 8 8 7.1 1±1 1.6 0 8 4.2 0±7.5 8 7 9.9 1±7.0 3*#7 7.3 5±6.5 9*#
3.4 两组患者治疗前后实际睡眠时间比较 两组治疗前实际睡眠时间相比,差异无统计学意义(P>0.05),具有可比性。治疗10次后两组实际睡眠时间均较治疗前有所改善(P<0.05),但两组间比较无统计学差异(P>0.05);治疗 20、30 次后两组实际睡眠时间均较前显著改善,且观察组改善较对照组明显(P<0.05)。见表 5。
3.5 两组患者治疗前后PSQI评分比较 两组治疗30次后与治疗前比较,PSQI评分下降,差异有统计学意义(P<0.05)。治疗前两组 PSQI评分差异无统计学意义(P>0.05),基线具有可比性;治疗 30 次观察组优于对照组,差异具有统计学意义(P<0.05)。见表 6。
3.6 两组患者治疗后降压药物变化情况比较 组间比较,两组在加换药率、减停药率方面,差异无统计学意义(P>0.05)。见表 7。
3.7 安全性分析 对照组出现皮下血肿2例(头部血肿),观察组出现皮下血肿1例(足部太冲穴出现皮下血肿),考虑针体刺破局部血管所致,嘱患者按压1 min后不再出血,无其他不适,无其他不良事件。
表5 两组高血压病伴失眠患者治疗前后实际睡眠时间比较[±s,M(Q25,Q75)]Tab.5 Comparison of the changes in sleep time of patients with hypertension and insomnia before and after treatment between two groups[±s,M(Q25,Q75)]h

表5 两组高血压病伴失眠患者治疗前后实际睡眠时间比较[±s,M(Q25,Q75)]Tab.5 Comparison of the changes in sleep time of patients with hypertension and insomnia before and after treatment between two groups[±s,M(Q25,Q75)]h
注:与治疗前比较,*P<0.05;与对照组同时点比较,#P<0.05。
组别 例数睡眠时间治疗前 治疗10次 治疗20次 治疗30次images/BZ_46_1297_363_1319_407.png±s M(Q25,Q75)6.26±0.69 6.00(6.00,6.73) 6.17±0.76* 6.25(6.11,6.55) 6.65±0.79* 6.75(6.50,7.10) 7.15±0.72* 7.30(7.03,7.30)5.80±0.59 6.00(5.13,6.00) 6.16±0.85* 6.38(5.88,6.75) 7.05±0.68*# 7.10(6.73,7.29) 7.51±0.60*# 7.50(7.40,7.60)images/BZ_75_619_2948_647_3005.pngM(Q25,Q75) images/BZ_46_1297_363_1319_407.png±simages/BZ_75_871_2890_928_3005.pngimages/BZ_75_1078_2948_1106_3005.pngM(Q25,Q75) images/BZ_46_1297_363_1319_407.png±simages/BZ_75_1330_2890_1387_3005.pngimages/BZ_75_1537_2948_1565_3005.pngM(Q25,Q75) images/BZ_46_1297_363_1319_407.png±simages/BZ_75_1789_2890_1846_3005.pngimages/BZ_75_1996_2948_2011_3005.png对照组 28观察组 28
表6 两组患者治疗前后PSQI评分(±s)Tab.6 Comparison of the PSQI score of patients before and after treatment between two groups(±s) 分
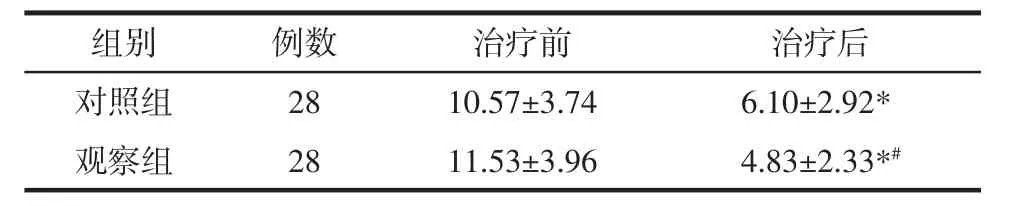
表6 两组患者治疗前后PSQI评分(±s)Tab.6 Comparison of the PSQI score of patients before and after treatment between two groups(±s) 分
注:与治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05。
组别 例数 治疗前 治疗后对照组 28 10.57±3.74 6.10±2.92*观察组 28 11.53±3.96 4.83±2.33*#

表7 两组患者药物变化情况分析Tab.7 Analysis of drug changes of patients between two groups 例(%)
4 讨论
随着社会的发展,竞争压力的增加,失眠已成为困扰现代人身心健康的一个重要问题。高血压病作为最常见的心血管疾病,是导致卒中和冠心病的最重要危险因素。而临床观察发现,失眠与高血压相互影响,很多高血压病患者存在睡眠障碍,患者常由于夜间睡眠不好而致次日血压波动或升高[11]。
失眠属中医“不寐”等范畴,病位在心脑,病机为昼夜阴阳节律失调,阴阳失交,阳不入阴,神失所主。取百会、四神聪进行治疗,为局部取穴和循经取穴为主。百会、四神聪均居巅顶,为人体阳气汇聚之地,可调节一身之阳气。百会、前后神聪穴居督脉,而头为诸阳之会、脑为元神之府,深刺百会及前后神聪可充分调动太阳、督脉之经气血上荣脑髓,使阳神得以潜藏入阴,昼夜阴阳得以运转正常,则患者夜寐安、血压降。四神聪左右两穴紧邻膀胱经,膀胱经络肾,与督脉之气通于元神之府,具有安神益智、健脑调神之效。根据现代解剖可知,百会穴浅表部位布有大量的血管和神经,在深部为大脑皮质运动区和旁中央小叶。有研究发现针刺百会穴可使下丘脑内5-羟色胺(5-HT)的含量升高,使脑内谷胱甘肽过氧化物酶及过氧化氢酶活性提高,通过调节神经递质来改善睡眠[12];针刺四神聪穴可以加强局部血液循环,起到脑保护作用[13],并有文献发现针刺四神聪穴可以使失眠大鼠脑桥蓝斑核(LC)中升高的去甲肾上腺素(NE)含量降低,中缝背核(NRD)中降低的5-HT含量升高[14],可调整睡眠节律紊乱小鼠的一般状态,增强脑组织超氧化物歧化酶活性,提高血白细胞、胸腺和脾脏的指数,延长睡眠时间,恢复其紊乱的睡眠节律[15],这可能是四神聪改善失眠的机制之一。
本研究以高血压病伴失眠患者为观察对象,选取石学敏院士创立的以人迎为主穴的、以“活血散风、疏肝健脾”为治疗原则的针刺降压法,观察组辅以百会、四神聪穴调神助眠。本研究所有入组患者均为上午9~11时接受针刺治疗,百会、四神聪留针5 h至申时前后,与人体阳气昼夜运行规律相应,促进阳入于阴以助眠。百会、四神聪位居头顶,虽然留针时间较长,但不影响患者颈部及身体其他部位的活动,且沿头皮针刺安全性高,故而患者易配合。结合石学敏院士提出的“针刺手法量学”理论[16],在既往临床经验基础上,首次采用百会、四神聪穴深刺长留针的针刺方法,增加了穴位的刺激量,强化了镇静安神的作用,更加有效的改善睡眠,进一步调节患者血压水平。
活血散风针法是石学敏院士创立的针刺降压方法,其不仅可以有效降低血压、调节高血压病患者清晨血压、血压昼夜节律等[6,17],且可明确调节血管内皮细胞的分泌功能,抑制血管内皮素-1(ET-1)分泌、促进一氧化氮(NO)释放、调节ET-1/NO比值[18],在大量临床研究和基础研究中证实其调节血压的功效。本临床疗效观察首次观察到该针法不仅对血压有明显的降压效果,同时对失眠症也有一定的治疗作用,降压和改善睡眠彼此相关。本临床疗效观察,患者治疗前口服降压药血压和睡眠时间控制不理想,治疗后两组患者药物变化经统计差异无统计学意义,两组药物变化方面均衡,且两组在改善患者SBP、DBP,延长睡眠时间、改善患者整体睡眠方面均具有疗效,且观察组优于对照组。结合以上研究结果可知,活血散风针法辅以百会、四神聪深刺、长留针,不仅在降低SBP、DBP方面更具优势,而且能更好地延长患者的睡眠时间,改善患者整体睡眠情况。
本临床疗效观察中,降压总有效率作为评价指标之一,其结果组间比较差异无统计学意义。导致这一结果的原因考虑与降压疗效评定标准选择不当有关。目前国内高血压病研究多根据症状达到某标准,血压值达到某一范围[19],或者根据《中药新药临床研究指导原则》中治疗高血压病的疗效评定方法来判断是否显效、有效和无效。不足之处显而易见,一方面无法排除隐蔽性高血压、单纯性收缩期高血压等特殊情况,另一方面这些疗效评定方法过于陈旧,不能很好的与针刺降压技术特点紧密结合,缺乏特异性,因此制定适合针刺降压的疗效评价标准显得尤为迫切和重要。
口服降压药物目前仍然是西医治疗高血压病的主流手段,但是不良反应较多,比如钙离子拮抗剂可产生血管性头痛、足踝部水肿,利尿剂可产生电解质紊乱等。对于失眠,西医多采用传统镇静安眠药如苯二氮卓类,不良反应及并发症也是较多,如头晕、记忆力下降、成瘾性、依赖性等,甚则产生中枢抑制和肝肾毒性等。对于高血压病伴有失眠,西医多降压药与失眠类药物联合使用,不仅药物种类较多,而且更易产生不良反应,患者由于担心药物不良反应往往拒绝连续服药治疗,不良的依从性导致血压、睡眠交替出现问题,两者相互影响是血压难以达标的关键。针刺疗法作为中医学的重要组成部分,则彰显了它的优势。本临床疗效观察,既证实了活血散风针法能有效地控制血压、保持良好的降压效果,与笔者团队前期研究结果一致[6,20],又能延长患者的睡眠时间,改善患者整体睡眠,提高患者的生活质量,而活血散风针法配合百会、四神聪深刺、长留针,其降压助眠效果较使用单纯活血散风针刺法为著,说明该组合针法具有明显的增效作用。
本研究的局限性主要为以下3个方面:首先,本研究的人群以轻度高血压病患者为主,对于中重度高血压病伴失眠患者该针法的降压作用结果无法探知;其次,本研究样本量较小,未来需设计大样本、更加严谨的临床试验来进一步明确活血散风针法配合百会、四神聪深刺、长留针针法具有明显的增效作用;再次,本研究基于失眠的基本病机,即昼夜阴阳节律失调,阴阳失交,阳不入阴,神失所主,选取百会、四神聪加活血散风针法进行治疗,从而改善各种因素导致的失眠,但未针对其相关的证候等进行辨证论治,日后可在扩大样本量情况下,在本研究基础上配合辨证取穴,以进一步观察其治疗效果。

