维持性血液透析患者血清脂蛋白相关磷脂酶A2、细胞间黏附因子1 与其发生自体动静脉内瘘失功的关系研究
叶美玲,丁新国,陈志松,梁李娜,覃静,肖琦,陈艺延,周溯源
慢性肾脏病(CKD)发病率逐渐上升,随着病情进展,可进展至终末期肾脏病(ESRD),需肾脏替代治疗(血液透析、腹腔透析)来维持生命,严重影响患者身心健康、生活质量及远期预后,已越来越受关注[1]。血液透析血管通路是治疗前提,自体动静脉内瘘(AVF)因感染发生率低、使用周期长、可反复穿刺等特点,成为血液透析通路的首选,占血管通路80%以上[2]。然而,由于频繁穿刺损伤血管、透析后未护理血管、血管钙化、动脉粥样硬化、透析过程超滤过多等因素,AVF易出现血栓形成、狭窄,导致AVF 失功,无法正常透析,危害患者生命[3]。AVF 失功最常见的原因为血栓形成,而血管内皮损伤系主要原因[4]。因此,寻找能够评估AVF 血管内皮损伤的因子,对预防血栓形成、延长AVF 使用寿命具有重要意义。细胞间黏附因子1(ICAM-1)、脂蛋白相关磷脂酶A2(Lp-PLA2)系反映血管内皮损伤的生物学标志物。本研究通过观察维持性血液透析患者血清ICAM-1、Lp-PLA2 水平,旨在探讨其与患者发生AVF 失功的关系,现报道如下。
1 对象与方法
1.1 研究对象 选取厦门市海沧医院2018 年1 月—2021 年1 月收治的维持性血液透析患者90 例为观察组。纳入标准:(1)估算肾小球滤过率<15 ml•min-1•(1.73 m2)-1,已行血液透析治疗,透析龄>6 个月;(2)血管通路为前臂AVF(桡动脉-头静脉吻合),AVF 失功者为初次发病;(3)AVF 失功表现:AVF 处未触及震颤及未闻及血管杂音,彩超提示内瘘血栓形成。排除标准:(1)腹膜透析联合血液透析者;(2)曾更换血液净化方式者;(3)曾应用其他血管通路者;(4)伴有严重血液系统疾病、肝功能损伤、动/静脉血栓形成、心脑血管疾病者;(5)合并恶性肿瘤、急/慢性感染、严重低蛋白血症者;(6)处于自身免疫性疾病活动期者;(7)伴有精神障碍者。另选取同期门诊体检健康者60例作为对照组。根据AVF 是否通畅,将观察组患者进一步分为AVF 通畅亚组(48 例)与AVF 失功亚组(42例)。所有纳入研究对象对本研究知情同意,本研究经厦门市海沧医院医学伦理委员会批准通过。
1.2 血液透析治疗方法(1)维持性血液透析患者每周透析10 h 以上(透析频率为3 次/周,4 h/次),透析机均为德国费森尤斯4000S,透析器为三鑫SM140L(醋酸纤维膜透析器,膜面积1.4 m2),透析过程内瘘血流量均在200~250 ml/min,透析液为碳酸氢盐,透析液流量500 ml/min。(2)内瘘穿刺方法:严格评估内瘘成熟情况,内瘘成熟后开始穿刺;采用绳梯式穿刺方式,穿刺点间距保证2.0 cm 以上,每次更换穿刺点。(3)内瘘护理:内瘘侧肢体禁测血压、受压、提重物,内瘘每日温水热敷2 次,每次30 min 以上,热敷后沿血管均匀涂抹多磺酸黏多糖软膏,且每3 个月复查AVF 彩超以评估内瘘情况。
1.3 观察指标(1)一般资料。收集对照组性别、年龄、体质指数,收集观察组性别、年龄、体质指数、透析龄、基础肾病构成、超滤量、收缩压(SBP)、舒张压(DBP)、甲状旁腺激素、同型半胱氨酸(Hcy)、血钙、血磷、尿酸(UA)、空腹血糖(FPG)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、血红蛋白、白蛋白、血小板计数、纤维蛋白原(FIB)。晨起排空大小便测量身高(m)、体质量(kg),计算体质指数,体质指数=体质量/(身高)2。电子血压计(欧姆龙)测量上肢血压(对照组为右上肢血压、观察组为非内瘘侧上肢血压),记录SBP、DBP。(2)血清Lp-PLA2、ICAM-1。留取研究对象空腹肘静脉血5 ml,静置30 min,分离上层血清,采用ELISA 法检测血清Lp-PLA2、ICAM-1。试剂盒由英国Gene 公司提供。

2 结果
2.1 对照组与观察组一般资料及血清Lp-PLA2、ICAM-1 比较 对照组与观察组性别、年龄、体质指数比较,差异无统计学意义(P>0.05)。观察组血清Lp-PLA2、ICAM-1 高于对照组,差异有统计学意义(P<0.05)。见表1。
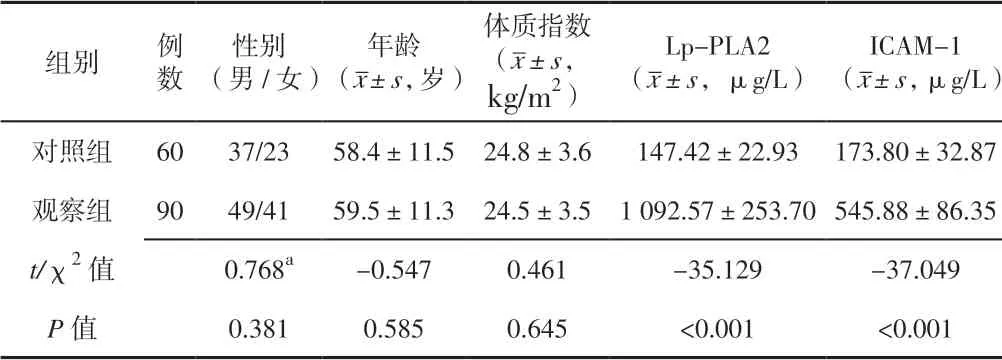
表1 对照组与观察组一般资料及血清Lp-PLA2、ICAM-1 比较
2.2 AVF 通畅亚组与AVF 失功亚组一般资料及血清Lp-PLA2、ICAM-1 比较 AVF 通畅亚组与AVF 失功亚组性别、年龄、透析龄、基础肾病构成、血钙、TG、TC、血红蛋白比较,差异无统计学意义(P>0.05);AVF 失功亚组超滤量、SBP、DBP、甲状旁腺激素、Hcy、血磷、UA、FPG、LDL-C、血小板计数、FIB 及血清Lp-PLA2、ICAM-1 高于AVF 通畅亚组,白蛋白低于AVF 通畅亚组,差异有统计学意义(P<0.05)。见表2。

表2 AVF 通畅亚组与AVF 失功亚组一般资料及血清Lp-PLA2、ICAM-1 比较
2.3 维持性血液透析患者发生AVF 失功影响因素的多因素Logistic 回归分析 以维持性血液透析患者是否发生AVF 失功为因变量,以超滤量、SBP、DBP、甲状旁腺激素、Hcy、血磷、UA、FPG、LDL-C、白蛋白、血小板计数、FIB 及血清Lp-PLA2、ICAM-1 为自变量,进行多因素Logistic 回归分析,结果显示,超滤量、SBP、DBP、Hcy、血磷、UA、FPG、LDL-C、FIB 及血清Lp-PLA2、ICAM-1 是维持性血液透析患者发生AVF失功的影响因素(P<0.05)。见表3。
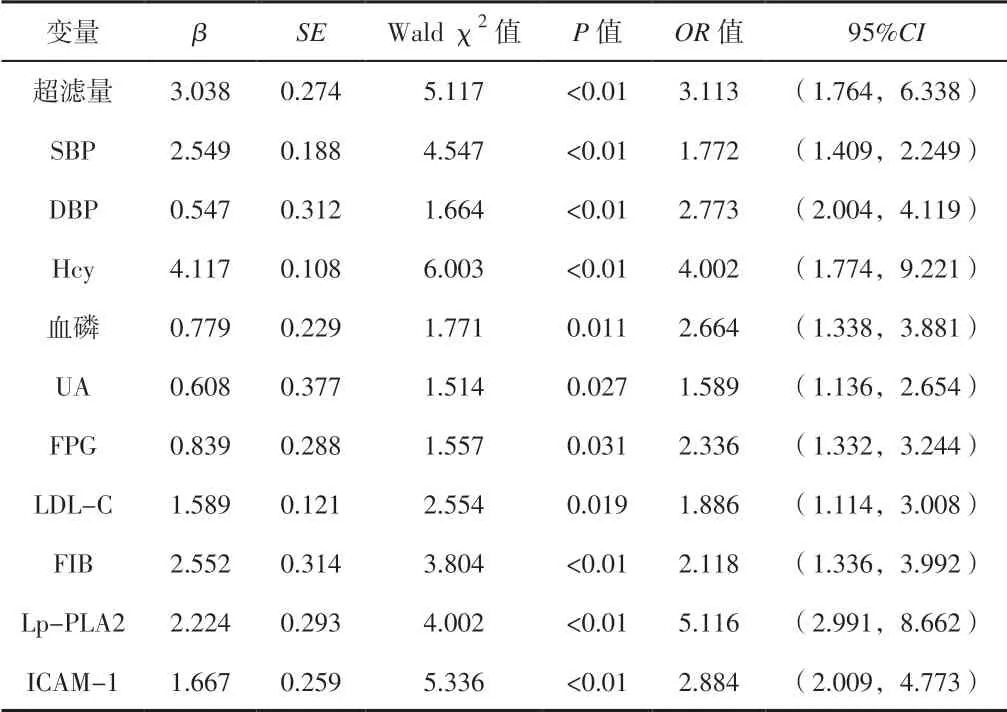
表3 维持性血液透析患者发生AVF 失功影响因素的多因素Logistic 回归分析
3 讨论
CKD 发病率在全球范围内呈逐年上升趋势,其发病率已高达13.4%[5],而CKD 患者进展至ESRD 的比例亦逐年升高,需肾脏替代治疗来维持生命。维持性血液透析系肾脏替代治疗的主要方法之一,其比例远高于腹膜透析。对于维持性血液透析患者而言,良好的血管通路极其重要。2019 年版KDOQI 血管通路指南[6]与第2 版中国血液透析用血管通路专家共识[7]均推荐前臂AVF 为首选血管通路,且透析中心AVF 占比需>80%。然而,由于ESRD 患者长期伴有低钙高磷、甲状旁腺功能亢进、高血压、血管钙化、动脉硬化、频发穿刺损伤血管、微炎症状态、凝血异常、感染等,导致AVF 失功比例较高,其中内瘘血栓形成是主要原因。因此,寻找预测内瘘血栓形成的生物标志物对于降低AVF失功发生率,提高患者生活质量,改善远期预后具有重要意义。
Lp-PLA2 是由淋巴细胞与巨噬细胞分泌的钙离子非依赖性酶,系血管内皮损伤的特异性标志物[8],其可降低氧化卵磷脂的活性,生成溶血卵磷脂,诱发血管内皮细胞损伤与血管炎性反应,最终导致血栓形成与心脑血管事件的发生。临床研究发现,Lp-PLA2 与动脉粥样硬化、冠心病、脑梗死等密切相关[9-12]。而对于维持性血液透析患者,程艺等[13]研究发现,AVF失功组血浆Lp-PLA2 水平较AVF 通畅组明显升高,且AVF 失功组治疗后血浆Lp-PLA2 水平明显下降,这提示Lp-PLA2 可能参与了AVF 失功的形成。本研究结果显示:观察组血清Lp-PLA2 高于对照组,且AVF 失功组血清Lp-PLA2 高于AVF 通畅组,这与上述研究结果一致,进一步提示Lp-PLA2 可能参与了AVF 失功的形成。ICAM-1 属免疫球蛋白超家族成员,正常情况下在内皮细胞中低表达,而在增生的血管内皮细胞中表达明显上升,其可用于反映血管内皮损伤与炎性反应的程度[14]。本研究结果显示,AVF 失功组血清ICAM-1高于AVF 通畅组,提示AVF 失功患者血管内皮损伤严重,ICAM-1 可能参与了AVF 失功的形成。进一步采用多因素Logistic 回归分析探讨维持性血液透析患者发生AVF 失功的影响因素,结果显示,超滤量、SBP、DBP、Hcy、血磷、UA、FPG、LDL-C、FIB 及血清Lp-PLA2、ICAM-1 是维持性血液透析患者发生AVF 失功的影响因素,提示临床上通过控制超滤量、血磷,改善高凝状态及高同型半胱氨酸血症,降低血压、UA、血糖、血脂,可能可以降低AVF 失功发生风险。
综上所述,维持性血液透析患者血清Lp-PLA2、ICAM-1 升高是其发生AVF 失功的危险因素。

