失眠认知行为疗法改善失眠伴抑郁病人失眠和抑郁症状效果的Meta 分析
黄子津,韩 侨,卢奕安,宋 艳,王新宇,姜 淼,李艳明*
1.北华大学,吉林132013;2.长江大学
失眠症(insomnia)是指由于各种原因引起入睡和睡眠维持发生障碍,致使病人常伴有日间功能损害的睡眠障碍性疾病[1]。失眠的患病率较高,在一般人群中患病率为5%~20%[2]。长期失眠不仅会使人们的身体健康被损害,同时还可能会诱发某些心理健康问题,其中最主要的就是抑郁[3]。抑郁不仅给病人带来沉重的疾病负担,还会严重降低病人的生活质量。有研究表明,治疗失眠可以改善其抑郁症状,也可以防止失眠伴抑郁病人疾病的复发[4]。药物治疗因其在短时间内见效快而被广泛使用,但是也有一定副作用[5]。美国医师学会[6]、美国睡眠医学会[7]和美国国立卫生研究院[8]提出治疗失眠的一线疗法应是非药物治疗,如失眠认知行为疗法(cognitive behavior therapy for insomnia,CBT‐I)。CBT‐I 是一种将认知治疗与行为治疗相结合的综合疗法,其主要针对失眠病因,改变病人不正确的睡眠习惯、建立病人正确的认知模式、缓解不良情绪,最终使病人睡眠质量得以提升[9]。已有研究表明,CBT‐I 可改善普通成年人失眠症状[10],但目前此治疗方法是否能治疗失眠伴抑郁病人的失眠症状,从而改善其抑郁状况尚存在争议,尚未检索到相关系统评价。因此,本研究对CBT‐I 改善失眠伴抑郁病人失眠和抑郁症状的效果进行Meta 分析,旨在评价CBT‐I 对失眠伴抑郁病人的影响,同时为今后制定失眠伴抑郁病人干预措施提供依据。
1 方法
1.1 检索策略 根据主题词和自由词检索中国知网、中国生物医学文献数据库、万方和维普数据库、PubMed、Web of Science、Cochrane Library 中 关 于CBT‐I 对失眠伴抑郁病人影响的文献,并分析其摘要、文题,进一步调整及确定检索策略,并手工检索纳入文献及相关综述中的参考文献,以防漏检相关文献。英文检索式:“cognitive behavior therapy OR CBT OR cognitive therapy OR behavioral therapy”AND“insomnia OR sleep disorder OR sleep problem”AND“depression OR depressive disorder OR depressive symptom”。中文检索词:“失眠/失眠症/睡眠障碍/睡眠困难”“抑郁/抑郁状态/抑郁症状”“失眠认知行为疗法(CBT‐I)/认知行为疗法(CBT)/认知疗法/行为疗法”。检索时限为 建 库 至2019 年8 月9 日。
1.2 文献纳入与排除标准
1.2.1 纳入标准
1.2.1.1 研究设计 CBT‐I 对合并失眠和抑郁两种症状影响的随机对照试验。
1.2.1.2 研究对象 根据《国际睡眠障碍分类》诊断为原发性或继发性失眠或睡眠困难的成年人(年龄≥18 岁),且明确提及或符合抑郁评分量表诊断标准,存在抑郁状态的病人。
1.2.1.3 干预措施 试验组采用CBT‐I 或CBT‐I 联合常规护理;对照组采用常规药物治疗或常规护理。本研究对CBT‐I 干预的内容定义为[11]:①研究对象将不合理的认知、信念及行为联系在一起;②帮助病人改正对睡眠的错误认知,使其建立对失眠问题的理性信念与态度;③通过规律的行为疗法干预,建立良好的睡眠习惯。
1.2.1.4 结局指标 ①失眠症状:采用失眠严重程度指数(ISI)或匹兹堡睡眠质量指数问卷(PSQI)评价。②抑郁症状:采用抑郁自评量表(PHQ‐9)、贝克抑郁量表(BDI)、贝克抑郁量表第2 版(BDI‐Ⅱ)或汉密尔顿抑郁量表(HAMD)评价。
1.2.2 排除标准 非抑郁状态病人的研究(如已确诊为抑郁症或仅存在失眠的病人);合并严重的器质性疾病病人的研究;所提供的信息、数据有缺失的文献;重复发表的文献;文献质量评价低于B 级的文献。
1.3 文献筛选与资料提取 两名研究者通过对文题、摘要以及全文阅读,筛选出符合纳入与排除标准的文献,并从符合条件的文献中提取资料。提取的资料包括研究设计、研究国家或地区、样本量、干预措施及时间、失眠及抑郁程度、失眠及抑郁状况。
1.4 文献质量评价 所有纳入文献的质量评价均由2 名研究者共同完成,根据Cochrane 偏倚风险评价标准评价纳入文献的研究质量。如意见不一致,则咨询第3 名研究者。其评价内容包括:随机序列的产生、分配隐藏、盲法的实施、数据的完整性、报告偏倚的可能、其他偏倚来源。如纳入研究完全满足上述评价标准,质量等级为A 级,发生偏倚的可能性小;如部分满足上述评价标准,质量等级为B 级,发生偏倚的可能性为中度;如研究完全不符合上述评价标准,质量等级为C 级,发生偏倚的可能性高。
1.5 统计学方法 所有数据被导入RevMan 5.3 软件进行Meta分析。通过Q 检验确定研究间的异质性,结合I2及相应的P 值来评价异质性的大小,若P≥0.10,I2<50%,表示各研究结果间异质性可接受,采用固定效应模型进行分析;反之,采用随机效应模型进行分析,必要时进行敏感性分析或亚组分析探讨其异质性来源。本研究未纳入足够的研究(n<10),故未做漏斗图分析。
2 结果
2.1 文献检索及筛选结果 初步检索文献738 篇,其中英文517 篇,中文221 篇。逐层筛选后,最终纳入符合 标 准 的 文 献 共9 篇[12‐20],其 中 英 文 文 献7 篇[12‐18],中 文文献2 篇[19‐20]。具体文献筛选流程见图1。
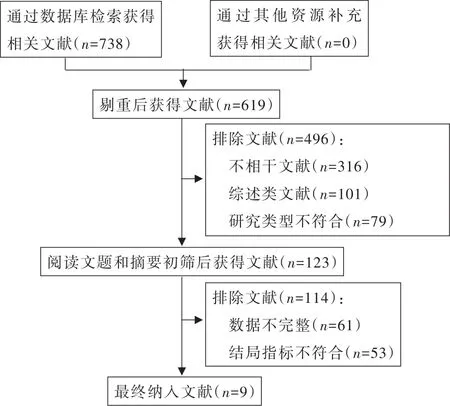
图1 文献筛选流程
2.2 纳入文献的一般情况 9 篇文献涉及病人816例,其中试验组442 例,对照组374 例,分别来自美国[16‐18]、英 国[12,14‐15]、瑞 典[13]、中 国[19‐20]。 具 体 内 容见表1。

表1 纳入文献的一般情况
2.3 纳入研究的方法学质量 纳入9 篇文献的质量评价由2 名研究者共同完成,根据Cochrane 偏倚风险评价标准进行严格的质量评价和分级。9 篇文献质量中等,证据等级均为B 级。具体见图2。
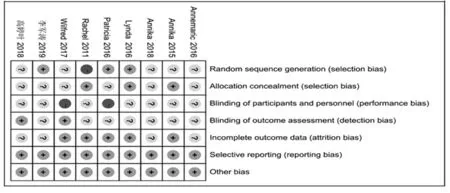
图2 纳入文献偏倚风险情况
2.4 Meta 分析结果
2.4.1 CBT‐I可改善失眠伴抑郁病人的失眠症状 6篇文 献[12‐15,17‐18]采 用ISI 量 表、3 篇 文 献[16,19‐20]采 用PSQI 量表评价CBT‐I 对失眠伴抑郁病人失眠状况的影响,将9 项研究结果进行合并,各研究间异质性较大(I2=61%,P=0.009),选用随机效应模型进行Meta 分析,结果显示,CBT‐I 可改善失眠伴抑郁病人的失眠症状[SMD=−0.82,95%CI(−1.08,−0.56),P<0.000 01]。见图3。
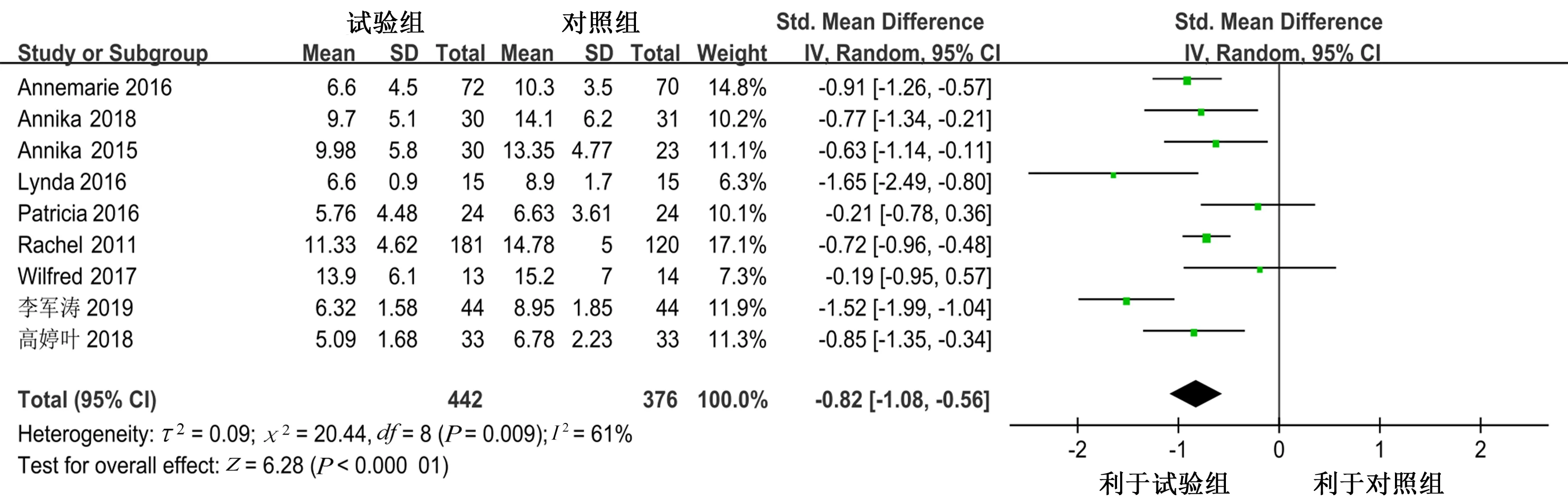
图3 CBT‐I 对失眠伴抑郁病人失眠状况影响的森林图
2.4.2 CBT‐I可改善失眠伴抑郁病人的抑郁症状 3篇文 献[12,18,20]采 用PHQ‐9 量 表、2 篇 文 献[13‐14]采 用BDI‐Ⅱ量表、2 篇文献[15,17]采用BDI 量表、2 篇文献[16,19]采用HAMD 量表分别评价了CBT‐I 对失眠伴抑郁病人抑郁状况的影响。将9 项研究效果进行合并,各研究间异质性较大(I2=91%,P<0.000 01),选用随机效应模型进行Meta 分析,结果显示,CBT‐I 可改善失眠伴抑郁病人的抑郁症状[SMD=−1.32,95%CI(−1.88,−0.76),P<0.000 01]。见图4。

图4 CBT‐I 对失眠伴抑郁病人抑郁状况影响的森林图
2.4.3 亚组分析 纳入研究间关于抑郁情况的结局指标存在异质性,本研究根据纳入研究的基本特征,从抑郁程度、干预时间2 个方面探讨CBT‐I 对失眠伴抑郁病人抑郁情况的影响。
2.4.3.1 抑郁程度 2 项研究[15,17]为轻度抑郁,异质性检验I2=88%,P=0.004,统计学异质性较大,选用随机效应模型进行Meta 分析,差异有统计学意义[SMD=−1.93,95%CI(−3.47,−0.38),P=0.01];4项研究[12,14,16,18]为重度抑郁,异质性检验I2=82%,P=0.000 9,统计学异质性较大,选用随机效应模型进行Meta 分析,差异有统计学意义[SMD=−0.89,95%CI(−1.52,−0.26),P=0.006],见图5。
2.4.3.2 干预时间 3 项研究[12,14,18]干预时间<2 个月,异质性检验I2=88%,P=0.000 3,统计学异质性较大,选用随机效应模型进行Meta 分析,差异无统计学意义[SMD=−0.83,95%CI(−1.71,0.04),P=0.06];6 项 研 究[13,15‐17,19‐20]干 预 时 间≥2 个 月,异 质 性 检 验I2=93%,P<0.000 01,统计学异质性较大,选用随机效应模型进行Meta 分析,差异有统计学意义[SMD=−1.59,95%CI(−2.38,−0.79),P<0.000 1]。见图6。

图5 CBT‐I 对失眠伴抑郁病人不同抑郁程度影响的森林图
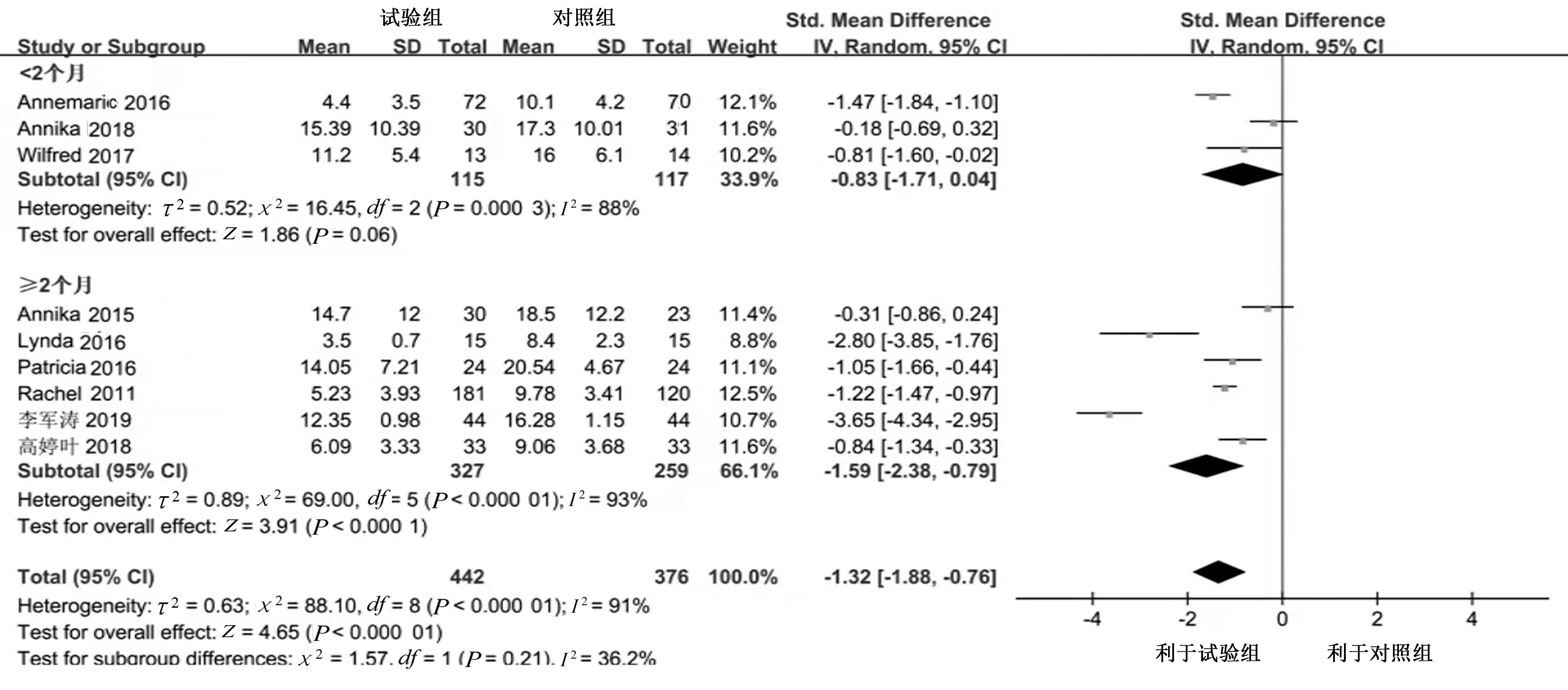
图6 CBT‐I 不同干预时间对失眠伴抑郁病人抑郁状况影响的森林图
3 讨论
3.1 纳入文献的方法学质量 本研究纳入的9 项研究中,质量等级均为B 级,文献质量为中等。3 篇文献[15‐16,19]具体描述了随机方法和过程,其他仅交代“随机分配”;3 项研究[13,15,17]描述了分配方案隐藏的方法;5 篇文献[13,15‐18]报道了失访以及失访原因;由于CBT‐I干预较难实施盲法,所以纳入文献中仅有2 篇文献[18,20]对结局测评者实施盲法,难以实施盲法为本研究偏倚风险的来源之一。此外,因本研究纳入文献不足(n<10),所以未进行漏斗图分析,难以判断本研究数据的偏倚情况。
3.2 CBT‐I 对失眠伴抑郁病人的疗效分析 许多人认为失眠只是抑郁的一种症状,但研究发现,失眠也是抑郁发展的一个危险因素。失眠病人患抑郁症的可能性是正常人的4 倍多[21]。孟庆立等[22]表明,超过60%的失眠病人伴有不同程度的抑郁,抑郁症状的出现会严重降低失眠病人的生活质量。本研究Meta 分析结果显示,CBT‐I 对失眠伴抑郁病人失眠和抑郁症状疗效显著,表明CBT‐I 能够通过治疗失眠改善其不同程度的抑郁症状,这与先前的研究结果[23]一致。然而,本研究间存在较大的异质性,分析其异质性来源可能与干预时间以及病人抑郁程度不同有关。因此,本研究将干预时间及病人抑郁程度进行亚组分析,根据亚组分析结果显示,无论在抑郁程度较高或较低的病人中,差异均有统计学意义(P<0.05),但在抑郁程度较高的病人中,CBT‐I 可更加显著降低其抑郁程度,这也与以往的研究结果[18]相似。本研究发现,干预时间在2 个月及以上时,差异有统计学意义(P<0.001),表明通过应用CBT‐I 治疗病人失眠、改善其抑郁症状时,干预时间应该超过2 个月,此研究结果与卢海霞等[10]研究结果一致。同时,侯永梅等[24]的另一项研究显示,虽然前2 个月两组差异无统计学意义,但前2 个月的干预十分重要,此时期能帮助病人适应干预过程,从而使病人尽快建立睡眠与环境、时间的正常联系。
3.3 本研究的局限性 ①本研究纳入的研究在方法学上存在偏倚的可能;②本研究仅检索了公开发表的中英文文献,缺少灰色文献,且纳入文献数量较少,存在发表偏倚的可能;③纳入研究的干预时间和频率、病人抑郁程度、使用量表不一致等原因可能导致偏倚。
4 小结
综上所述,本研究发现CBT‐I 对失眠伴抑郁病人的失眠及抑郁情况的治疗有明显疗效,对于重度抑郁病人治疗效果更加显著,但干预时间应在2 个月及以上。望今后此类研究增加其样本量,完善实验设计,减少方法学的不足,统一结局指标的测评方法,以期为CBT‐I 治疗失眠伴抑郁病人提供更加可靠的证据。

