龙氏治脊疗法治疗颈性失眠的临床观察
欧志文, 袁智先,2, 苏美意,2, 张振宁,2, 王朝峰, 范德辉,2
(1.广州中医药大学第五临床医学院,广东广州 510405;2.广东省第二中医院,广东广州 510095)
颈性失眠是指由颈椎病变导致的睡眠障碍[1],主要表现为入睡困难、睡后易醒、醒后难以再次入睡、睡眠深度不足甚至彻夜难眠[2-3]。近年来,由于生活、工作方式的改变,颈椎病的发病率呈进一步上升的趋势,同时也造成颈性失眠高发,且有低龄化的趋势[4]。有研究表明,颈部疾患刺激颈交感神经或压迫椎动脉易引起丘脑供血减少,大脑兴奋性增加,从而导致失眠的发生[5]。目前,西医学主要使用抗失眠药物治疗颈性失眠,虽然在短时间内药物能够缓解失眠症状,但长期使用不良反应明显,病情易反复。相关研究指出,若从颈椎病发病机制出发直接作用于颈部病变部位,纠正异常颈椎位置,可提高脑内供血,改善颈性失眠的症状[6-7]。本研究采用龙氏治脊疗法治疗颈性失眠,取得显著疗效,现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组
选取2019 年1 月至2019 年12 月广东省第二中医院针康科门诊及病房收治的60 例明确诊断为颈性失眠的患者为研究对象。按随机数表将患者随机分为治疗组和对照组,每组各30 例。本研究获医院伦理委员会审议通过。
1.2 诊断标准
西医诊断标准参照《CCMD-3中国精神障碍分类与诊断标准》[8]中有关失眠的诊断标准,中医辨证标准参照国家中医药管理局颁布的《中医病证诊断疗效标准》[9]拟定。颈性失眠诊断标准:(1)症状:①失眠症状:难以入睡,睡后易醒,醒后难再入睡,甚至彻夜难眠;②颈椎病症状:颈项部或枕部疼痛,颈部僵硬,伴或不伴有头痛头晕、心慌胸闷、耳鸣、恶心呕吐等相关颈椎椎体病变引起的症状;(2)体征:颈部活动受限、病变颈椎棘突旁肌肉明显压痛,伴或不伴有臂丛牵拉试验、叩顶试验阳性;(3)辅助检查:其他心、肺、肾等系统及实验室检查未见异常,颈椎正侧位DR或颈椎CT检查提示颈椎病病变。
1.3 纳入标准
①符合上述中西医诊断标准;②同意暂停服用助眠药物;③年龄介于18 ~65 岁;④意识清楚,自愿参加本研究并签署知情同意书的患者。
1.4 排除标准
①意识障碍、有严重肝肾功能障碍或先天性疾病的患者;②有脑部肿瘤、颈椎肿瘤等不宜行推拿的患者;③不能配合龙氏治脊疗法、推拿、针灸治疗的患者;④年龄<18 岁,或年龄>65 岁的患者;⑤皮肤过敏、出疹等皮肤损伤的患者。
1.5 治疗方法
1.5.1 对照组
给予传统推拿手法治疗。参考罗才贵主编的《推拿治疗学》[10]治疗颈椎病的方法,具体操作如下:患者坐于治疗椅,医者站立在患者后面,先用拇、中指指腹按揉风池穴,并用拇指与食、中指指腹相对施力,拿捏风池穴起至颈根部颈项两旁的肌肉;随后以㨰法放松颈肩背部及上肢的肌肉后行颈部拔伸法,并使头颈部向各个方向旋转;最后提拿双侧肩井及患肢肌肉,拍打肩背部,力度以患者能够耐受为度。治疗时长20 ~30 min。
1.5.2 治疗组
给予龙氏治脊疗法治疗[11]。手法的操作程序分为四步进行:(1)放松手法:以捏揉、掌揉或拇指揉交替作用于以患椎为中心的上下6个椎间以内的软组织;(2)正骨手法:包含摇正法、扳正法、推正法、反向运动法,按不同的错位部位、类型、方向选择一种或多种正骨手法;(3)强壮手法:在整固后患椎旁仍存在的肌肉紧张或手法难以起作用的组织行拿捏法、弹拨法、拍打法、点穴法;(4)痛区手法:根据不同病症选用兴奋或镇静手法,主要运用传统推拿手法,如抚摩、按压、弹拨、重力点穴等。根据实际情况适当选用以上某种或某几种手法治疗,不强调四步全部选用。治疗时长20 ~30 min。
1.5.3 常规处理
2组患者行龙氏治脊疗法或传统推拿手法后均给予传统针刺治疗。取穴采用安眠调神、疏通经络的方法,具体操作如下:取百会、风池、颈百劳、内关、合谷、足三里、三阴交穴,用规格为0.3 mm×25~40 mm 的环球牌无菌针灸针(苏州针灸用品有限公司,苏械标准:20162270588)针刺,其中,百会穴平刺0.5~0.8寸,风池穴朝鼻尖方向斜刺0.8~1.2寸,其余穴位直刺0.5~1寸,行平补平泻手法,得气后,风池-颈百劳、内关-合谷、足三里-三阴交各组分别接通脉冲针灸治疗仪(常州英迪电子医疗器械有限公司),选择连续波,频率为10/50 Hz,调节电流强度为1.0~10.0 mA,以患者能够耐受为度,治疗时长为30 min。
1.5.4 疗程
2 组患者均隔日治疗1 次,治疗10 d 为1 个疗程,共治疗4个疗程,共计40 d。
1.6 观察指标
1. 6. 1 视觉模拟量表(visual analogue scale/score,VAS)评分[12]
观察2组患者治疗前后的VAS评分,比较患者治疗前后颈项疼痛的变化情况。VAS 评分是将疼痛的感觉以0到10共11个数字表示,0为无痛,10为最痛,患者根据自身疼痛的情况用对应数字进行描述。0 分:无痛;3 分以下:轻微疼痛,能忍受;4 ~6分:疼痛且影响睡眠,尚能忍受;7 ~10分:逐渐强烈的疼痛,不能忍受,影响食欲、睡眠。
1. 6. 2 匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)评分[13]
观察2 组患者治疗前后的PSQI 积分,比较治疗前后睡眠质量的变化情况。PSQI 积分从睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍共7个方面评价睡眠质量。总分21 分,得分越高,代表睡眠质量越差。0 ~5分:睡眠质量很好;6 ~10分:睡眠质量还行;11 ~15 分:睡眠质量一般;16 ~21 分:睡眠质量很差。
1.7 疗效判定标准
参照《中药新药临床研究指导原则》[14]拟定,评价2组患者的临床疗效。PSQI减分率=(治疗前积分-治疗后积分)/治疗前积分×100%。临床痊愈:睡眠时间恢复正常或睡眠时间增加6 h 以上,睡眠深沉,醒后精力充沛,无后头痛,PSQI 减分率达76%~100%;显效:睡眠明显好转,睡眠时间增加3 h 以上,睡眠深度增加,轻度后头痛,PSQI 减分率达51% ~75%;有效:症状减轻,睡眠时间较前增加不到3 h,中度后头痛,PSQI减分率达25%~50%;无效:治疗后失眠症状无明显改变或反而加重者,重度后头痛,PSQI 减分率小于25%。总有效率=(临床痊愈例数+显效例数+有效例数)/总例数×100%。
1.8 不良反应
治疗过程中,观察2组患者不良反应的发生情况,并及时给予对症处理。
1.9 统计方法
采用SPSS 22.0 统计软件进行数据的统计分析。计量资料采用均数±标准差(x±s)表示,组内比较采用配对t检验,组间比较采用独立样本t检验;计数资料采用率或构成比表示,组间比较采用卡方检验;等级资料组间比较采用Ridit 分析。以P<0.05表示差异有统计学意义。
2 结果
2.1 2组患者基线资料比较
表1 结果显示:2 组患者的性别、年龄、病程等一般情况比较,差异均无统计学意义(P>0.05),表明2组患者的基线特征基本一致,具有可比性。
表1 2组颈性失眠患者基线资料比较Table 1 Comparison of baseline data of cervical insomnia patients in the two groups (±s)
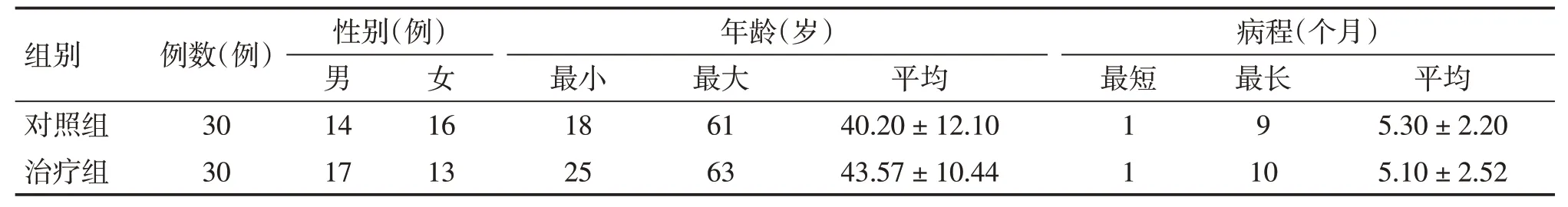
表1 2组颈性失眠患者基线资料比较Table 1 Comparison of baseline data of cervical insomnia patients in the two groups (±s)
?
2.2 2组患者治疗前后VAS评分比较
表2结果显示:治疗前,2组患者VAS 评分比较,差异无统计学意义(P>0.05)。治疗后,2 组患者的VAS 评分明显改善(P<0.01),且治疗组在改善VAS 评分方面均明显优于对照组,差异有统计学意义(P<0.01)。
2.3 2组患者治疗前后PSQI积分比较
表3结果显示:治疗前,2组患者PSQI积分各项目评分(包括睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍评分)及总分比较,差异均无统计学意义(P>0.05)。治疗后,2 组患者的PSQI 总分明显改善(P<0.01);从治疗后PSQI各项目积分来看,治疗组的催眠药物评分和日间功能障碍评分改善不明显,差异无统计学意义(P>0.05);睡眠质量评分、入睡时间评分、睡眠时间评分、睡眠效率评分、睡眠障碍评分均有明显改善,差异有统计学意义(P<0.01);其中,入睡时间评分、睡眠时间评分、睡眠效率评分、睡眠障碍评分均明显改善,与对照组比较,差异有统计学意义(P<0.05)。
表2 2组颈性失眠患者治疗前后VAS评分比较Table 2 Comparison of VAS score for cervical insomnia patients in the two groups before and after treatment (±s,分)

表2 2组颈性失眠患者治疗前后VAS评分比较Table 2 Comparison of VAS score for cervical insomnia patients in the two groups before and after treatment (±s,分)
①P<0.01,与同组治疗前比较;②P<0.01,与对照组治疗后比较
?
2.4 2组患者临床疗效比较
表4 结果显示:治疗组总有效率为96.7%(27/30),对照组为80.0%(24/30)。治疗组疗效优于对照组,差异有统计学意义(P<0.05)。
表3 2组颈性失眠患者治疗前后PSQI积分比较Table 3 Comparison of PSQI score for cervical insomnia patients in the two groups before and after treatment (±s,分)
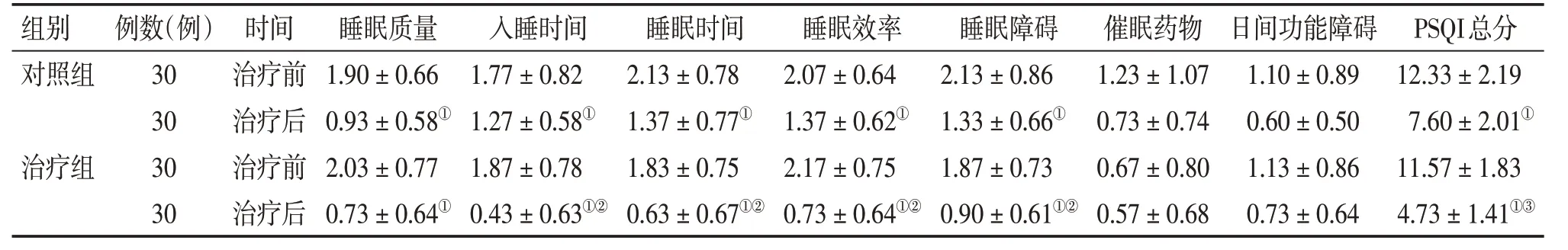
表3 2组颈性失眠患者治疗前后PSQI积分比较Table 3 Comparison of PSQI score for cervical insomnia patients in the two groups before and after treatment (±s,分)
①P<0.01,与同组治疗前比较;②P<0.05,③P<0.01,与对照组治疗后比较
?

表4 2组颈性失眠患者临床疗效比较Table 4 Comparison of clinical curative efficacy for cervical insomnia patients in the two groups [例(%)]
2.5 不良反应
治疗过程中,2组患者均未出现晕针、疼痛加重、骨折等不良反应。
3 讨论
颈椎病是一种常见病、多发病,而睡眠障碍是其常见并发症[15]。长期睡眠障碍会导致患者记忆力减退、免疫力下降,甚至诱发抑郁焦虑的情绪,严重影响患者的正常社交生活[16]。现代医学对颈性失眠的发病机制尚未达成统一。有研究认为,颈性失眠主要是由肌肉痉挛、椎动脉狭窄及交感神经功能紊乱等因素引起[1]。从解剖学角度来看,颈椎退行性变导致椎间盘及韧带结构功能减退,如颈椎小关节紊乱、颈椎间盘突出、骨赘增生等,从而触发椎体周围肌肉痉挛紧张,椎动脉或交感神经被压迫刺激,丘脑血供减少,大脑兴奋性增加,进而导致失眠的发生[17]。西医多采用镇静安眠药对症治疗,其副作用较大,不仅会使患者记忆力减退、药物依赖成瘾,还会产生“宿醉”现象[18]。
中医将失眠称为“不寐”,“失眠”一词首次出现在《外台秘要·天行病发汗等方四十二首》中:“夫今诊时行,始于项强救色,次于失眠发热……大齐于此耳。”其中,更提到了“失眠”与“项强”的先后关系,说明古人早已发现睡眠障碍与颈椎病相关。《素问·上古天真论》中提到“形与神俱”,即“形”佳则“神”佳,“形”坏则“神”损。颈性失眠的根本病因是颈椎“形”之变化,当颈椎结构形态发生改变,压迫刺激椎动脉或交感神经,便导致“形”坏而损“神”,神态发生变化,进而伤神,从而出现失眠等症状。从《黄帝内经》的“形神一体观”我们可以得知,人体形与神俱,治疗颈性失眠应以“形神皆调”为原则,通过调整颈椎的“形”达到治“神”的目的。目前,中医治疗颈性失眠主要采取针灸、推拿、中药等方式通调气血营卫、脏腑功能,但未能形神皆调,具有一定的局限性。
龙氏治脊疗法是将祖国传统医学中的伤科正骨、推拿与现代脊柱生理解剖学、生物力学相结合,革新而成的一套治疗脊柱关节错位、软组织损伤、关节滑膜嵌顿等病症的手法。本疗法强调“三步定位”诊断方法,即神经(临床症状)定位诊断、触诊(检诊)定位诊断、X线定位诊断,准确辨别病变椎体位置及错位方式[19],具有“稳、准、轻、巧、安全有效”的特点。从解剖学的角度来看,通过针对颈椎不同错位方式采取不同的手法调整脊柱椎体和关节的错位,从而降低因椎体错位失稳而产生的椎间异常应力,促进颈椎内源稳定性重建和恢复外源结构功能稳定,使脊柱生物力学平衡状态得以恢复[11],最终达到解除错位的病变组织对椎动脉或交感神经的压迫刺激,提升椎基底动脉血流供应,降低大脑兴奋性,使患者睡眠质量得以提高。手法治疗亦可通过提高大脑皮层的感觉分析机能,使反射活动更加协调和准确,从而降低交感神经兴奋性,缓解患者的症状。
本研究结果显示,治疗后,2组颈性失眠患者的VAS 评分明显改善(P<0.01),且治疗组在改善VAS 评分方面均明显优于对照组,差异有统计学意义(P<0.01)。治疗后,2 组患者的PSQI 总分明显改善(P<0.01);治疗组的催眠药物评分和日间功能障碍评分改善不明显,差异无统计学意义(P>0.05);治疗组睡眠质量评分、入睡时间评分、睡眠时间评分、睡眠效率评分、睡眠障碍评分均有明显改善,差异有统计学意义(P<0.01);其中,入睡时间评分、睡眠时间评分、睡眠效率评分、睡眠障碍评分均明显改善,与对照组比较,差异有统计学意义(P<0.05)。治疗组总有效率为96.7%(27/30),对照组为80.0%(24/30)。治疗组疗效优于对照组,差异有统计学意义(P<0.05)。治疗过程中,2组患者均未出现晕针、疼痛加重、骨折等不良反应。
综上所述,龙氏治脊疗法治疗颈性失眠疗效确切,安全性较高,临床实用性更强。这得益于其严谨的三步定位诊断法,通过对不同的错位方式采取不同的手法,从根本上解决神经血管压迫刺激状态。但由于本次研究时间有限,未对患者的远期疗效进行观察,可能在一定程度上会影响研究结果。今后将对颈性失眠患者行大样本的长期疗效观察,以进一步论证本研究结果的可靠性。

