补气升阳法对腹泻型肠易激综合征伴失眠患者疗效的影响研究
张凤敏, 何锦雄, 吕沛东, 董明国
(东莞市中医院,广东东莞 523000)
肠易激综合征(irritable bowel syndrome,IBS)是一种缺乏胃肠道结构和生化异常的肠道功能紊乱性疾病,是一种常见的功能性胃肠病。肠易激综合征的生理病理机制至今仍未完全清楚,肠道感染与炎症反应激活、胃肠道动力紊乱、黏膜通透性和肠上皮屏障功能改变、“脑-肠-菌”轴失调、遗传易感性、内脏高敏感性增加及精神心理因素异常等起了一定的作用。研究证明,功能性胃肠病患者抑郁、焦虑程度与胃肠道症状分级均呈正相关[1];临床上大部分患者存在不同程度的失眠症状,其可能与5-羟色胺(5-HT)水平有关[2-3]。目前,该病还没有特效的治疗药物,主要以改善症状、提高生活质量和消除顾虑为主,但疗效不尽人意。而中医药在治疗该病方面有一定优势[4]。基于此,本研究采用补气升阳法治疗阳气虚证腹泻型肠易激综合征(diarrheal-predominant irritable bowel syndrome,IBS-D)伴失眠患者,取得较好的临床疗效,现将研究结果报道如下。
1 对象与方法
1.1研究对象及分组选取2018年8月~2019年11月在东莞市中医院门诊部就诊的阳气虚证IBS-D伴失眠患者,共50 例。根据患者就诊顺序,采用随机数字表将患者随机分为治疗组和对照组,每组各25 例。本研究经医院医学伦理委员会批准,且所有患者均签署了临床试验知情同意书。
1.2诊断标准
1.2.1 西医诊断标准 (1)IBS诊断参照2016年修订的功能性胃肠疾病的罗马IV标准[5]:反复发作的腹痛,最近3 个月平均每周发作至少1 d,合并以下症状至少两项:①腹痛与排便相关;②伴有排便频率改变;③伴有大便性状改变。其中IBS-D患者松散粪或水样粪占当日排便次数的比例>25%,同时合并有以下症状,支持IBS-D 的诊断:①排便频率异常(>3 次/d);②粪便松散或水样便;③排便急迫感或不尽感;④黏液便;⑤腹胀。(2)失眠诊断参照《中国精神障碍分类与诊断标准第3 版》[6]相关诊断标准:有入睡困难、眠浅、睡眠总时间短、睡眠中易醒或早醒、多梦、日间功能障碍,每周至少发生3 次,持续至少1 个月,且匹兹堡睡眠质量指数(PSQI)评分≥7分者[7]。
1.2.2 中医辨证标准 参照国家中医药管理局制定的《中医病证诊断疗效标准》[8],中医证型为阳气虚证:畏寒肢冷,自汗,神疲乏力,少气或懒言,大便溏薄,小便清长,夜尿多,舌淡胖或有齿痕,苔白滑,脉沉迟无力或虚。
1.3纳入标准①符合上述IBS-D 诊断标准,且在诊断前病程至少6个月以上;②符合上述失眠的诊断标准;③中医证型为阳气虚证;④自愿参加本研究并签署知情同意书的患者。
1.4排除标准①胃镜发现有溃疡、糜烂、肿瘤等器质性病变的患者;②既往有腹部手术史的患者;③妊娠期或哺乳期妇女;④合并有严重的心、肝、肾等系统疾病患者;⑤精神病患者;⑥依从性差,未按规定进行治疗,或自行加用其他有治疗作用的药物,从而影响疗效判定的患者。
1.5治疗方法
1.5.1 对照组 给予常规西医治疗,包括:去除诱发因素,消除患者顾虑,指导患者建立良好的生活和饮食习惯;同时,根据临床实际情况,给予解痉剂、止泻剂、5-HT、抗精神病药和干预肠道菌群等药物治疗。
1.5.2 治疗组 在对照组的基础上加用补气升阳法(补气升阳汤配合艾灸)治疗。(1)中药治疗。补气升阳汤的方药组成:党参20 g,炒白术20 g,炙甘草5 g,干姜5~10 g,黑顺片5~15 g(先煎),黄芪15~30 g,陈皮5~15 g,升麻3~5 g,柴胡3~5 g,当归5 g,茯神15 g。血虚者加川芎10 g;阳虚甚者加补骨脂10 g、杜仲10 g;气滞甚者加砂仁5 g(后下);眠差甚者加石菖蒲5~10 g、远志5~10 g。每日1 剂,水煎服。(2)艾灸治疗。取穴:中脘和关元穴;教会患者自行艾灸中脘穴和关元穴,每日1 次,取仰卧位,每穴每次约艾灸10 min,以局部发红即可。病情好转时,隔2~5 d服药、艾灸以巩固疗效,防其复发。
1.5.3 疗程 2组疗程均为12周。
1.6观察指标及疗效评价
1.6.1 疗效评价 参照《中药新药临床研究指导原则(试行)》[9],根据症状严重程度,于治疗前后对2组患者大便溏稀、大便频数、腹痛、腹胀、失眠等症状进行评分,以上各症状评分之和为症状总积分。再根据症状改善百分率评价疗效:症状改善百分率=(治疗前总积分-治疗后总积分)/治疗前总积分×100%。疗效显著:症状改善百分率≥75%;疗效较好:50% ≤症状改善百分率<75%;疗效一般:25%≤症状改善百分率<50%;无效:症状改善百分率<25%。总有效率=(显著例数+较好例数+一般例数)/总病例数×100%。
1.6.2 生活质量评价 采用浙江大学李鲁教授提供的汉化版健康调查简易量表(SF-36)对患者的生活质量进行评价,该量表包括了生理功能、生理职能、躯体疼痛、总体健康、活力、社会功能、情感职能、精神健康等8 个维度36 个条目,各维度评分之和为该量表总评分。观察2组患者治疗前后SF-36量表总评分的变化情况。得分越高,表示生活质量越好。
1.6.3 睡眠质量评价 采用匹兹堡睡眠质量指数(PSQI)对患者睡眠质量进行评分。PSQI 量表包括睡眠效率、入睡时间、睡眠时间、睡眠障碍、睡眠质量、功能障碍、催眠药物等7 个维度18 个自评条目,各维度评分之和为PSQI 量表总评分,分值为0~21分。观察2组患者治疗前后PSQI量表评分的变化情况。得分越高,表示睡眠质量越差。
1. 6. 4 安全性评价 观察2 组患者治疗前后血、尿、大便常规及肝肾功能等安全性指标的变化情况。
1.7统计方法采用SPSS 20.0统计软件进行数据的统计分析。计量资料用均数± 标准差(x±s)表示,治疗前后比较采用配对样本t检验,组间比较采用两独立样本t检验;计数资料用率或构成比表示,组间比较采用χ2检验;等级资料组间比较采用Ridit检验。以P<0.05为差异有统计学意义。
2 结果
2. 1 2组患者基线资料比较治疗组25 例患者中,男13 例,女12 例;年龄18~70 岁,平均(40.7 ± 10.3)岁;病程0.5~5 年,平均(2.5 ± 1.4)年。对照组25例患者中,男14例,女11例;年龄19~70 岁,平均(43.6 ± 10.4)岁;病程0.5~5 年,平均(2.7 ± 1.3)年。2 组患者的性别、年龄、病程、病情轻重程度等基线资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 2组患者临床疗效比较表1结果显示:治疗12 周后,治疗组的总有效率为96.0%(24/25),对照组为84.0%(21/25);组间比较,治疗组的总有效率(χ2检验)和总体疗效(Ridit 检验)均优于对照组,差异均有统计学意义(P<0.05)。
2. 3 2组患者治疗前后生活质量SF-36评分比较表2结果显示:治疗前,2组患者生活质量SF-36 评分比较,差异无统计学意义(P>0.05)。治疗后,2组患者的生活质量SF-36评分均较治疗前明显提高(P<0.05),且治疗组对生活质量SF-36评分的提高作用明显优于对照组,差异有统计学意义(P<0.05)。

表1 2组腹泻型肠易激综合征(IBS-D)伴失眠患者临床疗效比较Table 1 Comparison of clinical efficacy in the IBS-D patients with insomnia of the two groups after treatment [例(%)]
表2 2组腹泻型肠易激综合征(IBS-D)伴失眠患者治疗前后SF-36评分比较Table 2 Comparison of the SF-36 scores in the IBS-D patients with insomnia of the two groups before and after treatment (±s,分)

表2 2组腹泻型肠易激综合征(IBS-D)伴失眠患者治疗前后SF-36评分比较Table 2 Comparison of the SF-36 scores in the IBS-D patients with insomnia of the two groups before and after treatment (±s,分)
①P<0.05,与治疗前比较;②P<0.05,与对照组治疗后比较
?
2.4 2组患者治疗前后PSQI评分比较表3 结果显示:治疗前,2 组患者PSQI 各维度评分及其总分比较,差异均无统计学意义(P>0.05)。治疗后,2 组患者PSQI 各维度评分及其总分均较治疗前明显降低(P<0.05),且治疗组对PSQI各维度评分及其总分的降低作用均明显优于对照组,差异均有统计学意义(P<0.05)。
2. 5安全性评价治疗过程中,2 组患者的血、尿、大便常规及肝肾功能等安全性指标均无异常变化。
表3 2组腹泻型肠易激综合征(IBS-D)伴失眠患者治疗前后PSQI评分比较Table 3 Comparison of PSQI scores in the IBS-D patients with insomnia of the two groups before and after treatment (±s,分)
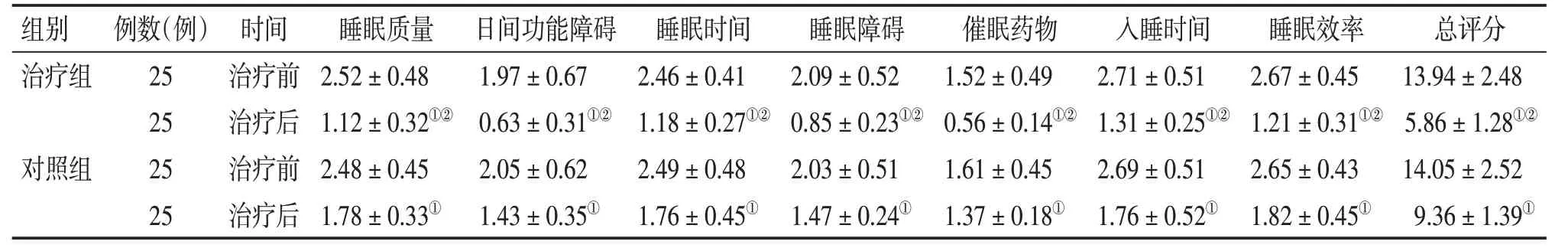
表3 2组腹泻型肠易激综合征(IBS-D)伴失眠患者治疗前后PSQI评分比较Table 3 Comparison of PSQI scores in the IBS-D patients with insomnia of the two groups before and after treatment (±s,分)
①P<0.05,与治疗前比较;②P<0.05,与对照组治疗后比较
?
3 讨论
目前,腹泻型肠易激综合征(IBS-D)临床治疗主要是采用对症治疗方案,即通过解痉、纠正内脏感觉、抗抑郁焦虑、止泻和调节肠道微生态等来改善相应症状,短期内有一定的疗效,但远期效果差,停药后容易复发,且副作用较多。因此,寻找针对IBS-D 的有效治疗方法仍然是当前的研究热点。
中医学中虽无IBS-D 病名,但根据其临床表现,可将其归属于“泄泻”的范畴。腹泻日久,患者多表现为阳虚、气虚和气陷。该病为身心疾病,患病日久,患者均存在不同程度的焦虑、抑郁、失眠等症,且生活质量普遍下降。失眠用镇静催眠药起效较快,但可引起药物耐受性,停药后易复发,而且易成瘾,易导致体倦乏力,甚至产生睡眠-觉醒周期紊乱[10]。失眠在《黄帝内经》称为“不寐”,又称为“不得眠”“不得卧”。《灵枢·口问》曰:“阳气尽,阴气盛,则目瞑;阴气尽而阳气盛,则寤矣。”《类证治裁·不寐》曰:“不寐者,病在阳不交阴。”指出其不能入眠者为阳不入阴所致。明代李中梓认为:“不寐之故,大约有五:一曰气虚,……一曰胃不和”,指出气虚和胃不和是失眠的重要病机。《景岳全书》云:“人于寐时,则卫气入于阴分,此其时,非阳虚于表者何?”失眠日久,卫气行于阳分而不能藏于阴分,必致卫气损伤,而出现顽固性失眠[11]。若肾阳虚衰,一则真阳不潜,浮越于外,阳不交阴而失眠;二则不能蒸腾肾阴上济于心火,使心阳独亢而不眠。同时,足少阴肾经又为卫气出入阴阳的枢纽,肾阳不足,卫气亏虚,运行不利则不寐[12]。故失眠日久,患者以阳虚、气虚多见。我们在临床中发现IBS-D伴失眠患者也以阳气虚多见。
基于以上病机认识,本研究采用补气升阳法治疗阳气虚证IBS-D 伴失眠患者,选方补中益气汤合四逆汤加味。补中益气汤出自李东垣的《脾胃论》,能补气健脾、升阳举陷。四逆汤能温下元,兼防升散太过。火生土,补火则土坚。同时,柴胡既能升阳,也能疏肝解郁,起到一药二功之效。另外,方中加用川芎以养血活血、升阳安神;加用茯神以利尿通阳止泻,防药太燥,兼能安神。诸药合用,共奏健脾益气、升阳安神之功效。
艾灸方面,《扁鹊心书》认为:“保命之法,艾灼第一,丹药第二,附子第三,常灸关元……中脘……可保百年寿矣”。中脘穴位于上腹部前正中线上,胸骨下端和肚脐连接线中点,是任脉中的胃经募穴,八会穴之腑会,具有健脾和胃、补中益气之功效。关元穴位于腹部,身体前正中线,脐中下3寸处,为任脉腧穴,与肝、脾、肾三经交会,具有培补元气、温肾壮阳等作用。用3年以上的陈艾,艾灸中脘、关元穴,“能回垂绝之阳”(《本草从新》);又能“灸百病,开关窍,醒一切沉痼伏匿内闭诸疾”(《本草汇言》)。该法简单、方便、易学,不会增加患者心理负担。可见,中药与艾灸合用,补气升阳,使阳气归其位,则泄泻自除,同时配合少量养血药以引阳交阴,使阴阳复常,从而改善患者焦虑、抑郁、失眠等症,提高患者生活质量。
本研究结果显示,治疗12 周后,治疗组的总有效率和总体疗效均优于对照组,且治疗组在改善生活质量SF-36 评分和PSQI 各维度评分方面均优于对照组,差异均有统计学意义(P<0.05)。表明补气升阳法治疗阳气虚证IBS-D 伴失眠患者,疗效确切,可有效改善患者临床症状,提高患者生活质量和睡眠质量,值得临床进一步推广应用。

