回肠末端悬吊术在腹腔镜下低位直肠癌根治术中的临床应用价值分析
刘润瑞,余新平,陈世萍,刘华之
(1. 信丰县人民医院,江西 信丰 341600;2. 赣南医学院第一附属医院院感科,江西 赣州 341000)
随着饮食结构的调整和工作压力的增加,近年来我国直肠癌发病人数逐渐增多,以低位直肠癌为主,给患者的身体健康造成严重威胁,造成生活质量下降[1]。以往针对低位直肠癌临床普遍采用直肠癌根治术,虽然具有一定的效果,但具有残疾风险和腹部造口,给患者生理和心理形成较大负担[2]。在医疗技术的不断进步下,腹腔镜、吻合器技术同时发展,低位超低位保肛手术得到广泛应用[3]。但保肛术后易发生一系列并发症,尤其是吻合口瘘直接影响治疗效果,研究发现,直肠癌术后发生吻合口瘘与低位吻合具有密切联系[4]。现阶段临床采取预防性肠造口技术防止吻合口瘘的发生,虽然能有效避免吻合口瘘发生,但术后仍然存在较多并发症,患者不仅要承受二次手术对身体的伤害,且会增加家庭的经济负担。因此,在低位直肠癌患者中选择科学有效的术式,对避免二次手术和改善预后具有重要意义。本研究将对在腹腔镜下低位直肠癌根治术中采用回肠末端悬吊术的临床价值展开讨论,现报告如下。
1 对象与方法
1.1 研究对象选取72例在信丰县人民医院接受治疗的低位直肠癌患者作为本次研究对象,患者均遵循全直肠系膜切除原则实施腹腔镜下低位直肠癌根治术。按随机数字表分为两个组,对照组36例,其中男21 例,女15 例,年龄最小55 岁,最大74岁,平均(64.52±2.67)岁,平均体质指数(23.14±1.61)kg·m-2,肿瘤下缘距肛缘平均距离(5.41±1.42)cm;观察组36 例,其中男20 例,女16 例,年龄最小56 岁,最大75 岁,平均(63.92±2.97)岁,平均体质指数(23.46±1.32)kg·m-2,肿瘤下缘距肛缘平均距离(5.26±1.61)cm。两组性别、平均年龄、平均体质指数、肿瘤下缘距肛缘平均距离等资料比较差异无统计学意义(P>0.05),有可比性。患者及其家属均签署知情同意书,且经医院伦理学委员会批准。
纳入标准:①所有患者经肠镜病理检查均确诊为直肠癌,且肿瘤下缘距离肛缘4~7 cm;②年龄≥55岁;③术前未接受新辅助放化疗;④病史资料齐全。
排除标准:①合并有严重肾脏疾病、消化道出血、心脏病、肿瘤阻梗等;②凝血功能障碍;③严重营养不良;④精神异常。
1.2 方法所有患者均接受腹腔镜下低位直肠癌根治术,对照组采用回肠袢式造口,具体方法对皮肤切口进行扩张,依次切开腹壁各层组织,在腹腔镜监视下距离盲肠大约15 cm 的位置取出回肠末端,缝合浆肌层和腹膜间。随后将造口部位的小肠壁切开,连续缝合边缘处和皮肤组织。若患者身体状态无异常,且不存在手术禁忌时,在术后6个月可进行造口回纳。
观察组实施回肠末端悬吊术,具体为在腹腔镜的帮助下,在距离末端回肠大约25 cm 的地方实施系膜戳孔操作,将乳胶管从孔中穿过,经右下腹主操作孔牵出,延长乳胶管至距离右下腹主操作孔3 cm左右的地方。在皮肤和腹壁深筋膜处预留缝线,拉扯乳胶管,在右下腹壁处悬吊回肠,使其与腹膜紧密贴合,最后在右下腹皮肤部位固定乳胶管。若患者术后发生吻合口瘘,在完成局部麻醉后,对右下腹切口实施钝性分离,向上提起乳胶管,从右下腹切口提出回肠,切开小肠壁,全层缝合皮肤及边缘部位(回肠袢式造口)。若患者术后未发生吻合口瘘,手术部位消毒铺巾,给予利卡多因完成局麻后,撤出乳胶管,使用预置缝线依次缝合切口。
1.3 观察指标①临床指标:详细记录术后两组患者首次排气时间、住院时间、住院费用以及造口还纳术发生情况。②术后不适症:观察两组患者术后不适症状发生情况,包括腹胀、腹泻、大便失禁、腹痛。③术后并发症:观察两组患者术后并发症发生情况,包括造口出血、尿潴留、性功能障碍、吻合口瘘。吻合口瘘判断标准:MRI 检查出现吻合口缺损。④营养指标:所有患者在术前和术后均接受静脉血液检验,对比各项营养指标状态,包括血清白蛋白(Albumin,ALB)、血浆总蛋白(Total protein,TP)、血清前白蛋白(Prealbumin,PA)、转铁蛋白(Transferrin,TF)。
1.4 统计学分析采用SPSS 21.0 分析,计量资料以-x±s 表示,经t检验,计数资料以例数及率表示,采用χ2检验或校正χ2检验,P<0.05 为差异有统计学意义。
2 结 果
2.1 临床指标对比 观察组术后首次排气时间长于对照组(P<0.05);两组住院时间、住院费用等比较差异无统计学意义(P>0.05),两组造口还纳术发生率比较差异无统计学意义(P>0.05),见表1。
表1 两组患者临床指标比较/±s
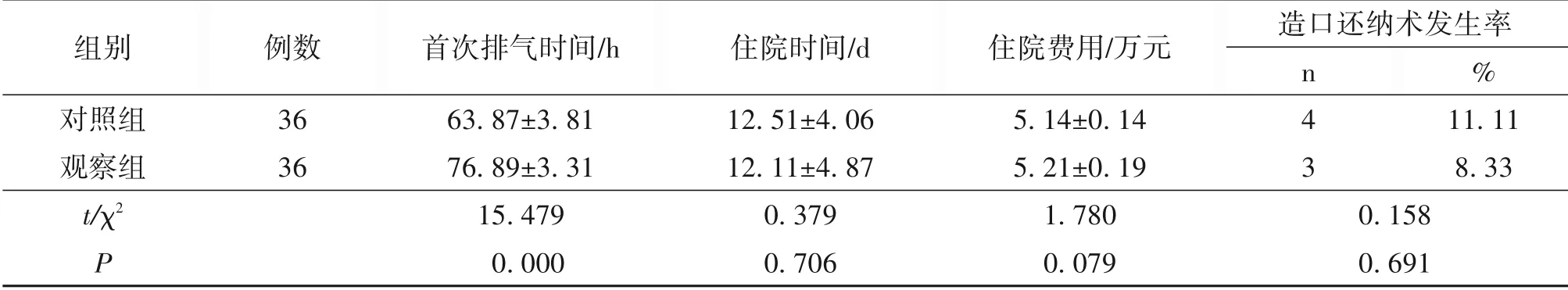
表1 两组患者临床指标比较/±s
组别对照组观察组t/χ2 P例数36 36首次排气时间/h 63.87±3.81 76.89±3.31 15.479 0.000住院时间/d 12.51±4.06 12.11±4.87 0.379 0.706住院费用/万元5.14±0.14 5.21±0.19 1.780 0.079造口还纳术发生率n4 3%11.11 8.33 0.158 0.691
2.2 术后不适症状比较观察组腹泻症状发生率明显低于对照组(P<0.05);两组腹胀、大便失禁、腹痛等不适症状发生率比较差异无统计学意义(P>0.05)。见表2。
2.3 术后并发症比较观察组造口出血发生率明显低于对照组(P<0.05);两组尿潴留、性功能障碍、吻合口瘘等并发症发生率比较差异无统计学意义(P>0.05)。见表3。
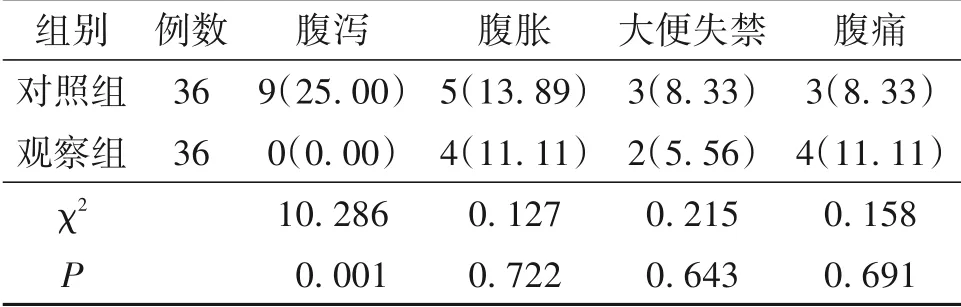
表2 两组患者术后不适症状发生率对比/n(%)
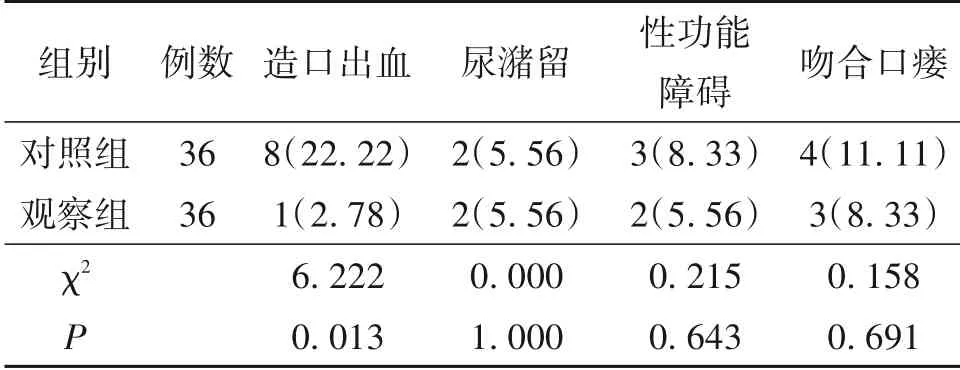
表3 两组患者术后并发症发生率对比/n(%)
2.4 营养指标比较两组术前ALB、TP、PA、TF 比较差异无统计学意义(P>0.05),术后两组ALB、TP、PA、TF 均较术前降低(P<0.05),但组间比较差异无统计学意义(P>0.05)。见表4。
表4 两组患者手术前后营养指标对比/±s,n=36
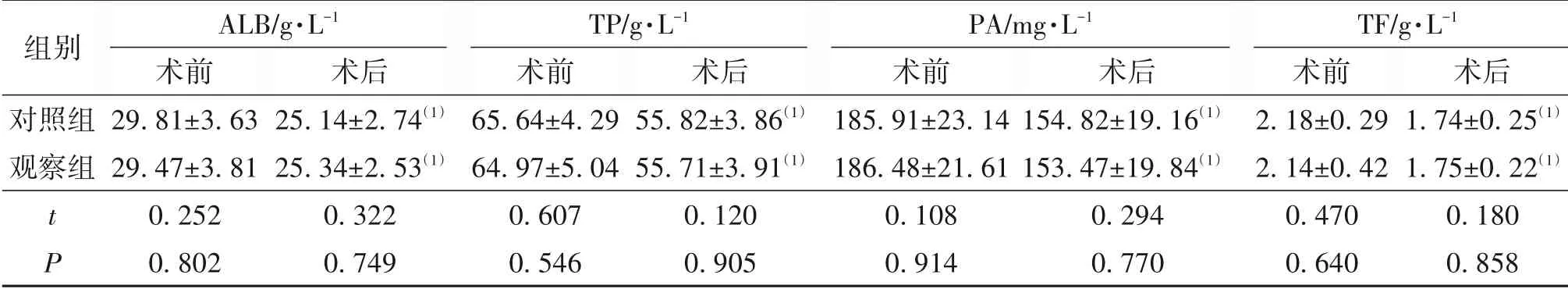
表4 两组患者手术前后营养指标对比/±s,n=36
注:与术前相比,(1)P<0.05。
组别对照组观察组TP/g·L-1术前65.64±4.29 64.97±5.04 0.607 0.546 ALB/g·L-1术前29.81±3.63 29.47±3.81 0.252 0.802术后1.74±0.25(1)1.75±0.22(1)0.180 0.858术后55.82±3.86(1)55.71±3.91(1)0.120 0.905术后25.14±2.74(1)25.34±2.53(1)0.322 0.749 PA/mg·L-1术前185.91±23.14 186.48±21.61 0.108 0.914 t P术后154.82±19.16(1)153.47±19.84(1)0.294 0.770 TF/g·L-1术前2.18±0.29 2.14±0.42 0.470 0.640
3 讨 论
低位直肠癌是临床较为常见的消化道恶性肿瘤疾病,具有较高的发病率和死亡率,严重威胁患者的身体健康和生命安全[5]。目前普遍使用的治疗手段为直肠癌根治术,但术后易发生一系列并发症,其中吻合口瘘最为严重,而低位直肠癌术后吻合口瘘发生率更高。临床发现,直肠癌患者在术后由于吻合口瘘而进行二次手术后,复发和死亡几率较高,远期生存情况不够理想,所以临床逐渐重视低位直肠癌术后吻合口瘘的预防研究[6]。大部分学者认为预防性造口术可有效控制低位直肠癌术后并发症的发生,尤其是避免吻合口瘘的出现,减少二次手术治疗吻合口瘘的几率[7]。相关研究指出相比回肠袢式造口术后,造口回纳术发生切口疝和感染几率较低,使得回肠袢式造口术在临床得到广泛应用[8]。但该术式对患者的生活质量同样形成较大影响,并且需进行二次回纳术,不仅患者承受生理负担,同时带来较大的经济压力[9]。
20 世纪末国外临床提出不需要切开的回肠袢式造口,术中避免了支撑管,只需间断缝合回肠壁和腹直肌前鞘,能起到回肠造口的效果,但出现肠管回纳困难的情况也不容忽视[10]。随着研究深入我国临床提出不需回纳的回肠造口术,与回肠袢式造口术存在一定相似性,当患者出现吻合口瘘时,可切开肠壁并间断缝合肠壁皮肤[11]。若患者不存在吻合口瘘,7 天后撤出支撑管拆除缝线,等待皮肤长出自然覆盖外置肠管,有效防止了二次手术[12-13]。部分学者提出了末端回肠外置术,虽然上述方式能一定程度预防吻合口瘘二次手术,但当出现吻合口瘘后,肠管回纳操作复杂程度较高[14]。
在此背景下临床开放性的提出了回肠末端悬吊术,相较于其他术式可将肠管留置在腹腔内,通过乳胶管从末端回肠系膜中穿过,对肠管进行悬吊。同时经腹腔引出乳胶管并固定在皮肤上,有效避免了外部环境对肠管的影响,控制肠管感染、炎症等情况发生[15]。若患者存在吻合口瘘,在局麻下通过乳胶管从腹壁提出回肠末端,切开肠管后缝合肠壁和附近皮肤组织,完成造口[16]。若患者不存在吻合口瘘,术后10 天左右即可撤出乳胶管,采用预置缝线进行结扎,缝合腹壁切口即可。本次研究结果得知,两组患者吻合口瘘发生率无明显差异,观察组术后首次排气时间长于对照组,住院时间和住院费用两组差异较小。术后康复阶段,观察组腹泻发生率明显更低,且造口出血率低于对照组。说明回肠末端悬吊术对于患者住院时间、住院费用不造成影响,同时术后不适症状和并发症并未增加,并且大幅降低了二次手术几率。两组患者术后营养指标均降低,说明手术对患者营养状态有一定损害,但两组患者在手术前后营养指标上差异较小,说明回肠末端悬吊术对患者术后营养状态的影响不大,保障了术后胃肠功能的恢复。
综上所述,回肠末端悬吊术具有操作简便、风险低等优势,应用于腹腔镜下低位直肠癌根治术中,不仅有效控制了术后并发症和不适症状,避免了二次手术,减轻了身体疼痛,同时保持了机体良好营养状态,降低了患者经济负担。

